子宫动静脉瘘的临床诊治
王一琳 石 琴
子宫动静脉瘘 (uterine arteriovenous fistula,UAVF)又称蔓状血管瘤、静脉曲张性动脉瘤、动静脉连通的动脉瘤、动静脉畸形、葡萄状动脉瘤、海绵状血管瘤等[1-3]。该疾病主要由血管壁显著扩张的供血动脉与引流静脉通过瘘相连通而诱发。瘘的长期存在形成畸形血管丛,血管丛的特点为无包膜和血管内皮细胞,与周围组织界限不清[4]。O’Brien等[5]报道,UAVF发病率约为4.5%。UAVF易与妊娠相关疾病混淆。本文梳理相关文献,深入剖析总结具体观点,供各位同道参考。
1 疾病分类
1.1 先天性UAVF 先天性UAVF多为胚胎期胎儿内胚层原始血管发育异常,导致正常结构消失,进而导致原始丛血管结构持续存在,从而发育成为各种尺寸大小的动静脉畸形,呈侵袭性生长,为临床罕见。其具有病灶范围大、累及器官多,合并周围血管、肌肉、骨骼畸形,以及存在有自行消退趋势等特点[6]。
1.2 获得性UAVF 获得性UAVF多为手术并发症,常见于人工流产术(简称人流)、人流不全多次清宫术、剖宫产切口妊娠清宫术等,上述手术操作易导致病变处供血动脉与静脉暴露,并通过瘘相连通,形成畸形血管丛。多次自然分娩、剖宫产术、诊断性刮宮术、子宫手术、感染、子宫内膜癌、宫颈癌和滋养细胞肿瘤等,也可导致动静脉之间形成交通支[7-8]。少部分患者因暴露于乙烯雌酚等因素,罹患获得性UAVF[9]。
2 临床表现
大部分患者的临床症状不明显,首次确诊为在妇科检查中发现病灶。部分患者表现为突发、反复、量多的阴道出血;少部分患者表现为不规则阴道出血、自发性大出血、刮宫时大出血,以及剖宫产或分娩后发生大出血。严重出血者可导致失血性休克甚至危及生命,需行输血治疗。由于UAVF形成后局部血流量增多,血流速度增快,在妇科检查中,可在患者子宫旁触及搏动的血管或感受到该部位的血流震颤[10]。少部分患者可因长期静脉淤积导致双下肢水肿,腹股沟区可触及明显的血流震颤或搏动性肿块,或可在局部闻及血管杂音[11]。部分患者有下腹部疼痛等症状,可伴自然流产或不孕症等。同时,部分患者临床表现也可能与月经周期和妊娠期激素水平变化相关。
3 鉴别诊断
诊断UAVF依靠详细询问患者的病史、既往流产史、滋养细胞疾病等肿瘤病史,以及子宫、附件和盆腔手术史 ,结合阴道超声检查结果和血清人绒毛膜促性腺激素(HCG)水平检测结果。UAVF需与以下疾病进行鉴别诊断。
3.1 宫腔妊娠产物残留 有人工流产史、药物流产史或自然流产史,流产后有腹痛、阴道出血等症状,经阴道超声检查显示宫腔内有不规则高回声或不均质低回声,形态不规则,与正常子宫肌层分界不清。彩色多普勒超声检查表现为肌层内可见局灶性丰富血流信号,不均质高回声区,局部内膜下肌层显示局灶性斑片状或网状彩色血流信号,可以记录到低阻力型滋养层周围血流频谱[12]。鉴别要点:宫腔妊娠产物残留与UAVF病灶皆可位于子宫肌层内,但妊娠产物残留容易黏附于宫壁,与子宫肌层粘连紧密,分界不清,可显示彩色血流信号,患者血β-HCG水平常升高;而UAVF患者的血β-HCG水平多正常。
3.2 切口妊娠 患者多有剖宫产手术史,停经后出现无痛性阴道出血,超声检查显示:宫腔内膜增厚,内未见明显孕囊;在子宫体、颈交界处峡部切口处可见孕囊或者回声不均质包块;妊娠囊或包块周边探及明显的血流信号(图1)[13]。切口妊娠和UAVF病灶皆可位于子宫肌层,且超声检查见到明显的血流信号,切口妊娠的病灶种植于切口肌壁处,患者的血β-HCG水平升高。
A 孕囊型切口妊娠 B 包块型切口妊娠图1 切口妊娠超声图像[13]
3.3 宫角妊娠 妊娠患者可有腹痛、子宫不对称地增大,可发生流产,或足月分娩;如行人工流产,有时仅见蜕膜组织而无绒毛。子宫一侧角扩大,可以破裂或不破裂,将圆韧带推向外侧。胎儿娩出后,胎盘可滞留在子宫角[14]。超声检查可发现,子宫角处见突出的包块,内可见胚芽胎心,或为混合型包块(图2)[15]。患者血HCG水平升高。腹腔镜检查可见子宫一角突起,表面血管丰富,包块位于圆韧带内侧。宫角妊娠与UAVF发病位置易混淆,宫角妊娠易突向一侧子宫外侧,但位于圆韧带内侧;UAVF一般位于宫旁组织内,无明显子宫增大;UAVF超声检查未见胚胎组织,血β-HCG水平多为正常。

A 孕囊型宫角妊娠 B 混合包块型宫角妊娠图2 宫角妊娠超声图像[15]
3.4 滋养细胞疾病 停经后患者可发生阴道出血、腹痛、子宫异常增大、变软等。超声检查见宫腔内回声杂乱,多种回声并存;子宫肌层增厚,回声减低,肌壁布满蜂窝状液性暗区,间有不规则片状液性暗区,病灶边界不清,子宫呈千疮百孔状。彩色多普勒血流显像检查示其内可见丰富、五彩的血流信号[12]。滋养细胞疾病极易侵蚀子宫肌层,患者血HCG水平异常升高。
3.5 子宫肌瘤囊性变性 患者既往多有子宫肌瘤病史,子宫肌瘤玻璃样变后,组织坏死,液化形成一个或多个囊腔,囊腔内含清澈无色液体,也可凝固成胶冻状。超声检查见子宫肌层内无回声区;彩色多普勒血流显像检查显示无回声区内亦无血流信号[12]。子宫肌层含较大无回声区的UAVF,应与子宫肌瘤液化变性相鉴别。后者无回声区内透声性好,且无彩色血流信号,易与UAVF超声结果相混淆。
3.6 盆腔瘀血综合征 该综合征的临床表现主要为腹痛、腰酸痛、瘀血性痛经等。后穹窿和宫旁组织触痛是本病最突出的征象。超声检查显示,子宫稍大或大小形态正常,肌层回声均匀或稍不均匀,宫旁可见管道状、串珠状、麻花状低或无回声区;经阴道超声检查可见其内有云雾状回声,呈沸水样滚动;测量管道内径增宽。彩色多普勒超声检查可见宫旁增粗的条状或斑片状红、蓝相间的血流信号,或呈湖泊状,大多数为静脉性质频谱[12]。盆腔瘀血综合征与UAVF病灶位置易混淆,一般都位于宫旁;故应根据血流性质相鉴别。UAVF瘘口处呈高速低阻动脉血流频谱,动脉内为单向或双向血流,静脉血流动脉化;而盆腔瘀血综合征多表现为丰富的宫旁血管,且为静脉血流性质。
4 辅助检查
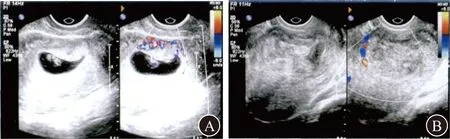
4.1 超声检查 二维超声检查显示,UAVF通常表现为无回声或低回声结构,特异性较低。彩色多普勒超声检查可见病灶内较丰富的血流信号,子宫肌层回声不均匀,肌层与子宫内膜可见杂乱、扭曲的血管丛、红色或蓝色的混乱血流和明显的血液倒流,呈五彩镶嵌状[16-19]; 脉冲多普勒探测病变区显示为湍流血液,瘘口处呈高速低阻动脉血流频谱,动脉内为单向或双向血流,静脉血流呈动脉化(图3)[20]。Timmerman等[21]研究发现,彩色多普勒超声检查中的收缩期峰值血流速度(peek systolic velocity,PSV)值可以预测UAVF患者病变的严重程度。PSV≥0.83 m/s的患者阴道出血风险较高,PSV<0.83 m/s的患者阴道出血风险显著降低,PSV<0.39 m/s的患者无阴道出血风险。在临床中,应尽早对高PSV值的患者行子宫动脉栓塞进行干预。
A 子宫肌层蜂窝状无回声区内有丰富的血流信号 B 脉冲多普勒血流频谱图图3 UAVF的经阴道超声图像[22]
4.2 CT血管成像(computed tomography angiography, CTA) CTA是非侵入性血管成像技术,精确度高,可以全方位地显示畸形血管与邻近血管、脏器的三维空间结构[23]。与DSA相比,CTA具有非侵入性优势,能多方位、多角度精确地显示畸形血管的立体结构。64排螺旋CTA可清晰显示受检者的骨盆、髂总动脉、髂外动脉及其分支、髂内动脉和子宫动脉等,检查者可根据相关结果确定UAVF血管团的位置、大小、供血动脉、引流静脉的情况及其毗邻血管,以及骨盆的立体空间结构(图4)[24]。
4.3 MRI MRI的典型影像表现为子宫肌层或宫旁组织中见卷曲扩张的血管[25]。MRI增强扫描典型图像为病灶部位血管增多,以动脉血流为主,特征性表现为粗大的动脉血管与引流静脉直接交通而无连接两者的毛细血管网[26]。但对于小病灶,MRI检查有一定的局限性[27]。
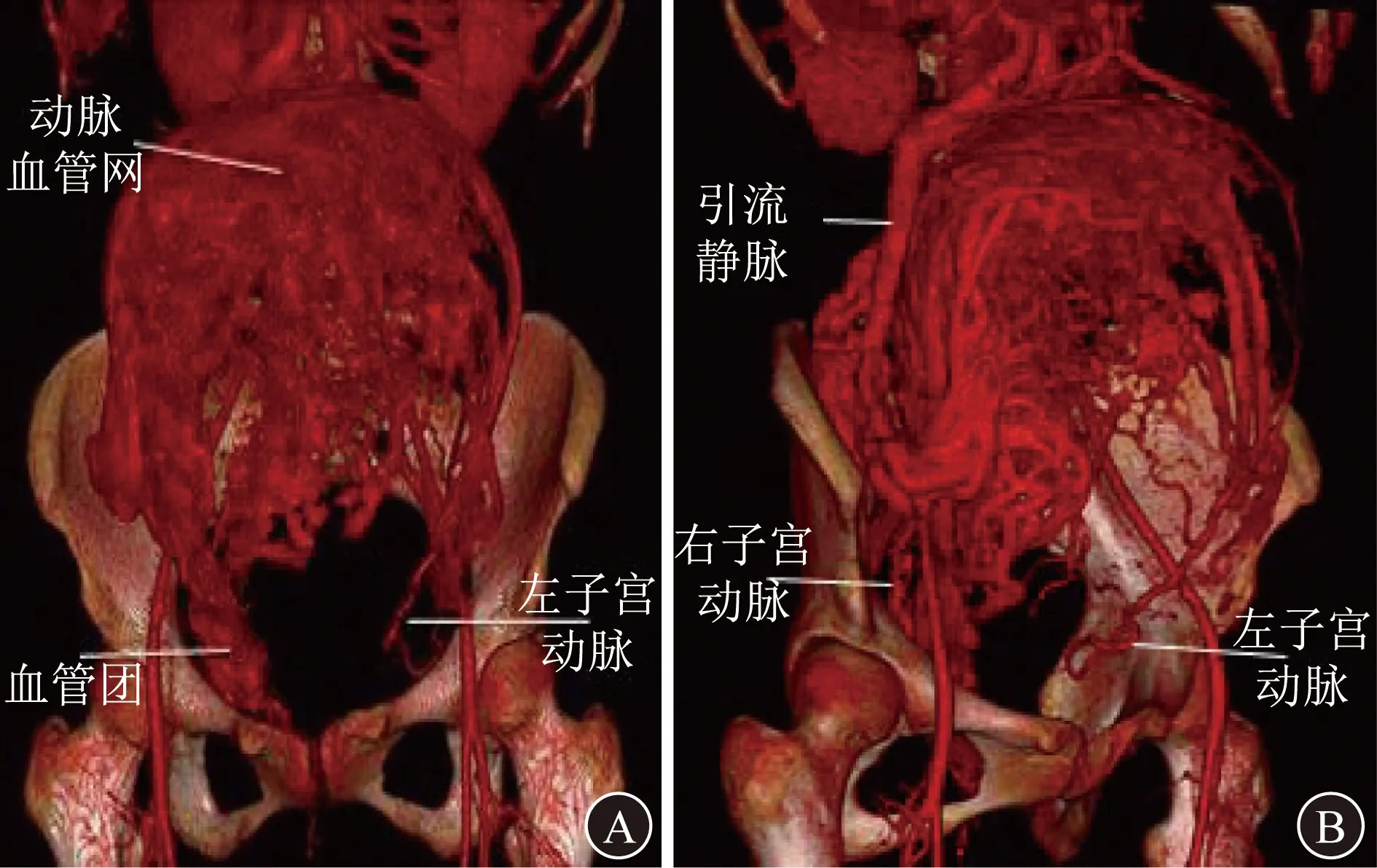
A 骨盆和盆腔动脉虚拟图像正面观 B 骨盆和盆腔动脉虚拟图像右侧面观图4 UAVF的CTA 图像[24]
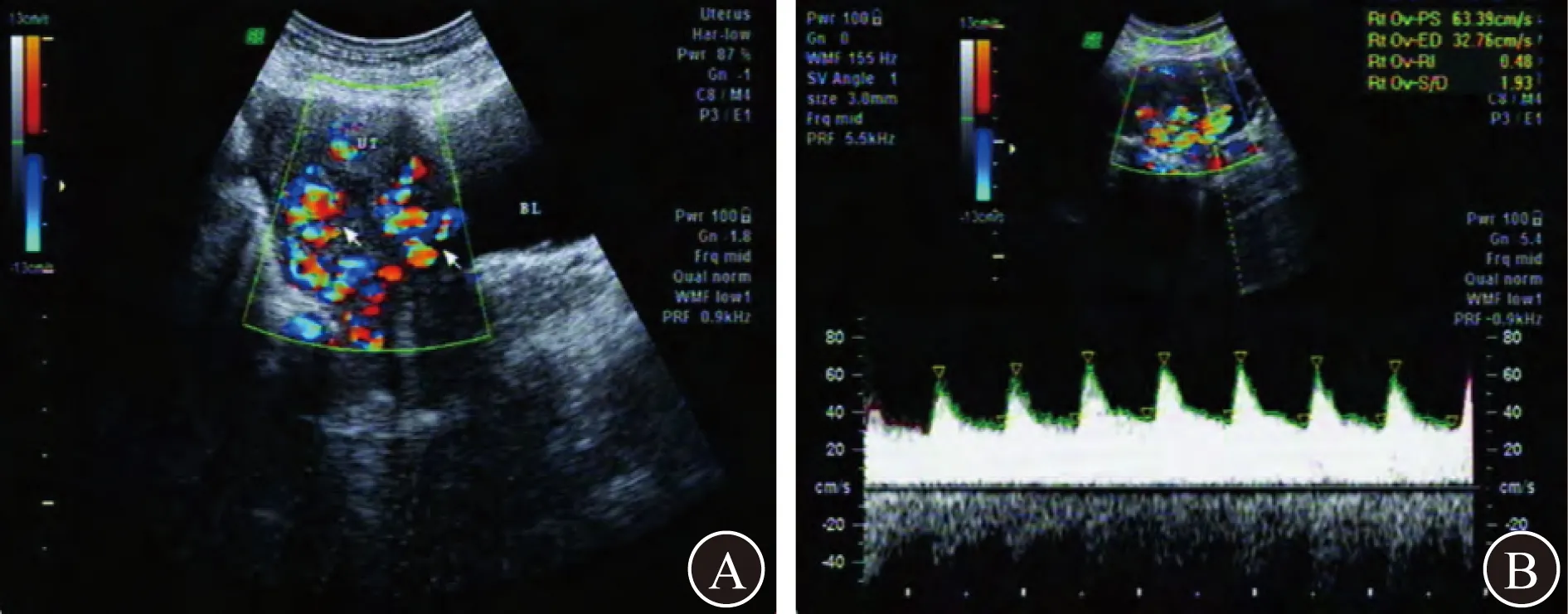
4.4 DSA DSA可以直观准确地显示病灶范围、供血动脉、引流静脉,并能及时止血,是诊断子宫动静脉瘘的金标准[28]。DSA图像表现为髂内动脉或子宫动脉增粗、迂曲,结构紊乱;对比剂聚集病变部位呈血管团状,出现向对侧静脉分流的侧支循环;动脉期见对比剂外溢,静脉期出现早期静脉回流[21]。发生动静脉瘘破裂时,亦可见对比剂渗出血管。DSA检查显示,UAVF患者双侧子宫动脉管径明显增粗,走行盘绕、迂曲,右侧子宫动脉在肌层扭曲成团状,肌层内血管明显增多,宫体异常浓染,在动脉期即可见宫体外右侧扩张、粗大的静脉,血流速度较快,其瘘口多位于子宫体中部,子宫体积增大,未见对比剂外溢现象(图5)[22]。如造影时发现血管异常,可立即行选择性子宫动脉栓塞术(uterine arteria embolization,UAE)治疗[29]。对于有条件的医院,DSA应作为优选检查方法。
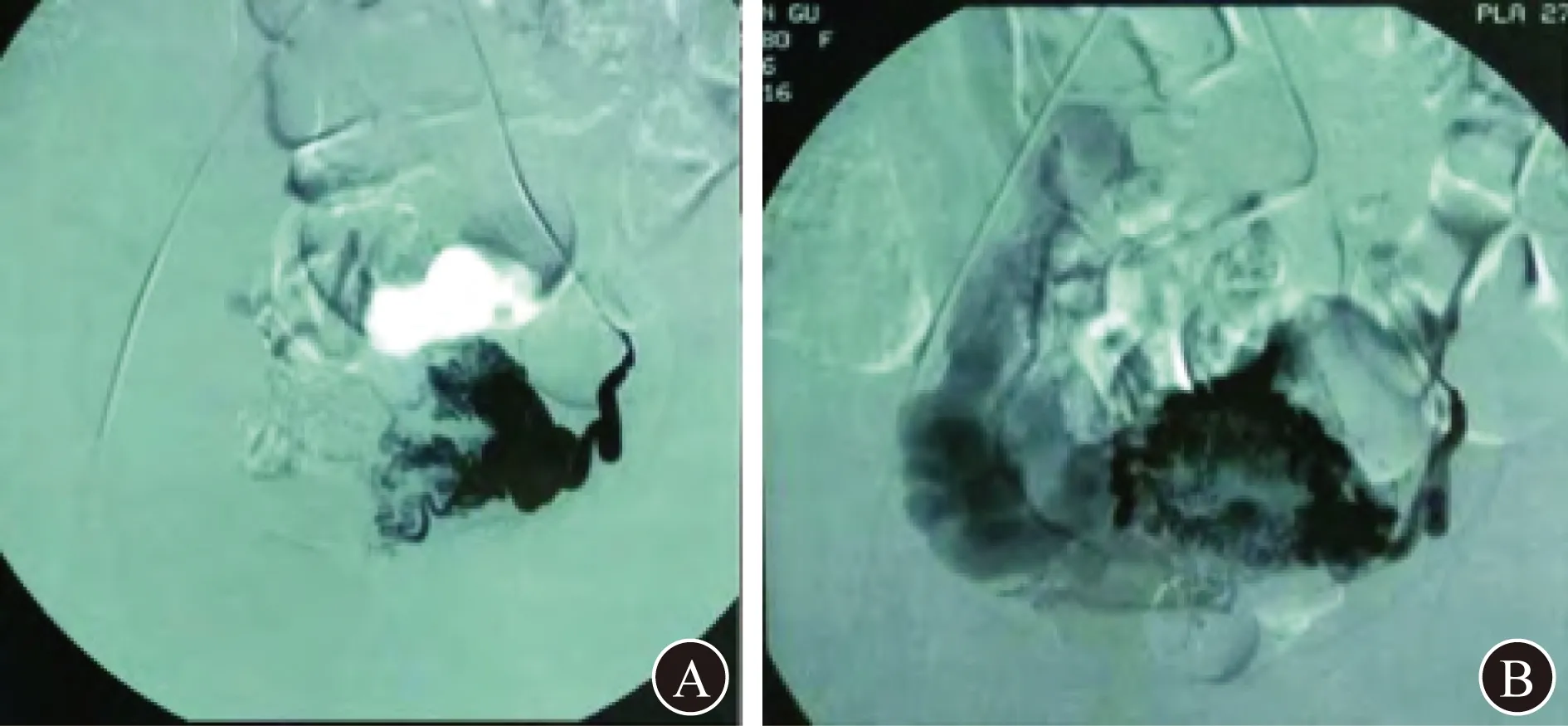
A DSA显示动脉期子宫染色 B 子宫动脉扭曲成团,动脉期即出现静脉提前显影图5 UAVF的DSA图像[22]
4.5 宫腔镜 宫腔镜检查可进一步明确超声检查发现的可疑UAVF病变,宫腔镜下UAVF大多表现为宫腔肌壁病灶有纤维变性,故可出现脉冲波动。Valsalva动作可使脉冲波动增强[30],但不推荐该技术作为UAVF的首选诊断方法。
4.6 腹腔镜 腹腔镜下可见子宫血管畸形病变,可针对病变进行双侧子宫动静脉电凝或结扎术,但是该项技术的应用范围较为局限。
4.7 病理学检查 大多数病变可以在切除的子宫标本中发现,但并非均能通过病理学检查证实,因此,病理学检查阴性并不能排除患者存在UAVF。
5 治 疗
目前,UAVF的治疗尚无共识与明确的规范。随着对该疾病认知的深入和诊断水平的提高,医师可以根据患者的年龄、症状、体征、生育要求和病变部位的血流动力学变化情况制订个体化的治疗方针。
5.1 期待治疗 阴道出血少且血流动力学稳定的UAVF患者可以考虑给予期待治疗。经治疗后,大部分患者的出血症状会得到有效控制,但是必须严密监测血管病变情况,直至病变全部消失。与妊娠有关的UAVF还需要监测孕妇血β-HCG水平的变化情况。Timmerman等[31]的研究结果显示,在256例围绝经期异常子宫出血的患者中,有9例经超声诊断为UAVF,其中6例患者的病变自然消退。
5.2 保守治疗 阴道出血少且血流动力学稳定的患者,可以采用保守治疗,包括药物治疗和局部压迫止血治疗。治疗药物包括口服复方避孕药、麦角新碱、雌孕激素、促性腺激素释放激素激动剂(GnRHa)等。雌孕激素有助于促进内膜增生、修复出血血管。GnRHa抑制雌激素分泌,增加子宫动脉阻力,使畸形的动脉发生硬化、闭锁。Katano等[32]报道了1例应用GnRHa治疗UAVF的病例,患者孕16周因自然流产阴道大量出血,给予亮丙瑞林治疗11个疗程后,UAVF消失。而对于严重的阴道出血者应尽早手术治疗。
5.3 选择性UAE UAE具有创伤小、出血少、起效迅速、术后恢复快,以及住院时间短等优点,尤其适用于要求保留生育功能的患者。目前,明胶海绵或弹簧圈成为临床常规应用的栓塞材料,其具有可反复应用,且不导致严重手术并发症的优点[33]。杨隽钧等[34]的研究显示,在因UAVF接受UAE的14例患者中,11例治疗成功,术后无并发症发生,均恢复正常月经周期,并有5例成功妊娠。Kwon 等[35]对24例获得性UAVF患者采用UAE,其成功率达到90%。该治疗近期疗效明确,但有少部分患者可因侧支循环或邻近动静脉分支再通而导致再次出血,故术后须对患者严密观察、随访,必要时可再次行栓塞治疗。Ghai等[36]报道了15例因UAVF接受盆腔动脉栓塞的病例,6例因再次出血行第2次栓塞术,平均随访时间53个月(范围为3~124个月);其中14例未再发阴道出血,1例因反复阴道出血行子宫切除术,治疗成功率为93%;4例患者治愈后成功妊娠。同时,研究证实,该治疗最常见的不良反应为盆腔疼痛,可通过口服阿片类药物或NSAID行对症治疗。严重的不良反应少见,包括肛周皮肤脱落、子宫阴道瘘和直肠阴道瘘、下肢神经损伤、膀胱坏死等。这些不良反应常继发于髂内动脉栓塞术后,多与栓塞材料的性质与截面直径相关[37]。
5.4 手术治疗 对于严重的阴道出血者应尽早行经腹腔镜下子宫动静脉瘘病灶切除术,如子宫、卵巢动脉结扎术,UAVF血管结扎术、髂内动脉结扎术等[38]。对于无生育要求、反复出血、随访条件差、合并导致阴道出血的其他疾病,以及经保守治疗或栓塞治疗失败的患者,可考虑行子宫切除术[39]。但由于手术范围大、创伤大、恢复慢等情况,不建议在临床推广。对于年轻、有生育要求的患者,可行腹腔镜或开腹UAVF病灶切除术[40]、双侧子宫动静脉电凝术、子宫动脉结扎术、髂内动脉结扎术和宫腔镜下UAVF病灶电凝术。
6 总结与展望
综上所述,随着我国生育政策的转变,行二次或多次剖宫产术的孕妇比例逐年增高,人工流产率显著增高,UAVF的发生率也随之上升。UAVF的临床表现、治疗指征和临床结局存在个体性差异,严重者可危及生命;故诊断结果的完善、个体化治疗方案的正确拟订显得尤为重要。此外,严格掌握剖宫产手术指征、减少反复多次的宫腔操作是避免UAVF发生的有效途径。妇产科医师须熟知并警惕UAVF,做到早发现、早诊断,以及正确、合理地进行治疗。

