腹部超声联合阴道超声诊断子宫瘢痕妊娠的临床分析①
程 梅
(郑州大桥医院,河南 郑州 450000)
子宫瘢痕妊娠为临床常见的一种异位妊娠,为剖宫产术后远期的发病率较高的一种并发症,故多发于经产妇[1]。超声检查为临床诊断子宫瘢痕妊娠的主要手段,包括经阴道超声与经腹部超声,均具有一定的准确性[2]。近年来,临床常将两种方式联合用于该疾病诊断中,但临床有关两种检查方法联合诊断该疾病的临床效果报道鲜有[3]。基于此,本研究旨在探讨腹部超声与阴道超声联合诊断子宫瘢痕妊娠的临床价值,以其为临床诊治提供参考依据。现报道如下。
1 资料与方法
1.1 一般资料
选择2016-03~2019-12我院接诊的110例疑似为子宫瘢痕妊娠患者作为研究对象,患者年龄25~43岁,平均(35.16±3.15)岁;停经时间34~61d,平均(49.01±3.51)d;产次2~4次,平均(3.16±0.42)次;距离前一次剖宫产时间2~6年,平均(3.87±1.15)年;身体质量指数(Body mass index,BMI)21~29kg/m2,平均BMI(25.45±2.09)kg/m2。本研究经我院医学伦理委员会批准。
1.2 入选标准
(1)纳入标准:①既往存在剖宫产史者;②无妇科恶性肿瘤者;③配合度理想者;④自愿签署知情同意书者。(2)排除标准:①合并检查禁忌证者;②凝血功能存在异常者;③过敏体质者;④合并肝、肾等器官功能衰竭者;⑤伴有高血压、糖尿病者;⑥伴有精神疾病或智力障碍者。
1.3 方法
所有患者均接受腹部超声检查与阴道超声检查,先进行腹部超声检查,再进行阴道超声检查,检查前告知患者多饮水,使膀胱处于充盈状态。(1)腹部超声检查方法:使用Siemens公司生产的S2000型彩色多普勒超声诊断仪,设置探头频率为2.5~5.0MHz,检查时,患者呈仰卧位,充分显露腹部,使用探头在耻骨联合上方仔细扫查,观察附件区有无包块、妊娠物形态、妊娠囊、子宫峡部回声等情况,同时记录诊断数据。(2)阴道超声检查方法:使用Siemens公司生产的S2000型彩色多普勒超声诊断仪,设置探头频率为5.0~8.0MHz,在阴道探头上套上一次性探头套,再把探头缓慢放入患者阴道中,防止损伤阴道内黏膜组织,仔细检查切口位置子宫肌层厚度、子宫内部回声、子宫切口与妊娠囊关系、妊娠囊大小与形态等影像学特点,同时使用彩色多普勒超声血流现象检测宫腔内血流状况。超声检查诊断标准[4]:①妊娠囊与膀胱之间肌壁厚度薄弱;②宫腔内与宫颈管内没有妊娠囊;③妊娠囊下缘或全部妊娠囊均处于子宫下段切口位置,且向膀胱突出。
1.4 评价指标
所有入选者检查后均随访手术病理检查结果,以术后病理检查结果为金标准,记录并评估腹部超声检查、阴道超声检查、联合检查检查结果,并计算、分析其诊断的准确度[(a+b)/n]、灵敏度[a/(a+c)]、特异度[d/(b+d)]、阳性预测值[a/(a+b)]、阴性预测值[d/(c+d)];其中a为超声检查与术后病理诊断均为阳性;b为超声检查为阳性,术后病理诊断为阴性;c为超声检查为阴性,术后病理诊断为阳性;d为超声检查与术后病理诊断均为阴性;n为检查患者的总例数。
1.5 统计学方法
采用SPSS24.0软件进行数据处理,计数资料用n(%)表示,采用χ2检验,P<0.05为差异具有统计学意义。
2 结果
2.1 诊断结果
术后病理诊断结果显示,110例疑似为子宫瘢痕妊娠患者中确诊87例,非子宫瘢痕妊娠23例;以术后病理诊断结果为金标准,腹部超声检查诊断准确度为65.45%(72/110),阴道超声检查诊断准确度为87.27%(96/110),二者联合检查诊断准确度为95.45%(105/110)。联合检查诊断准确度较腹部超声、阴道超声检查均较高,差异有统计学意义(χ2=37.027,P=0.000)。见表1。
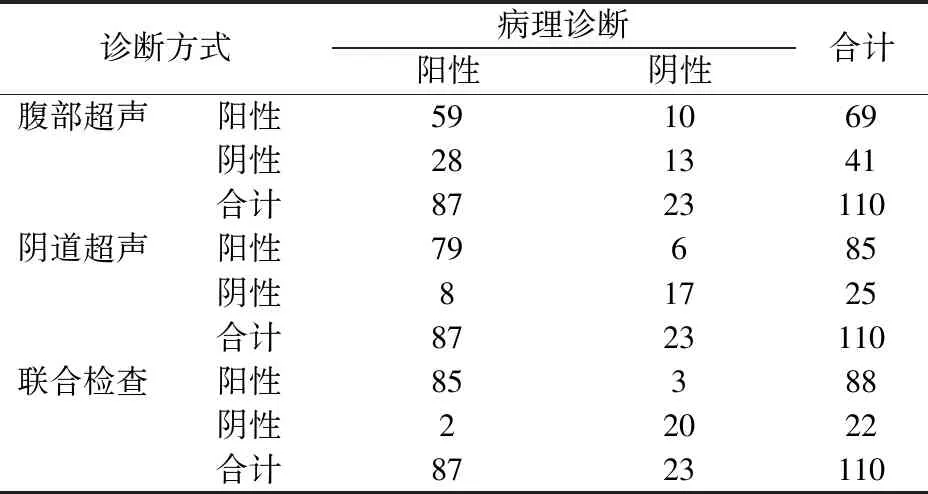
表1 不同检查方式诊断结果对比(例)
2.2 诊断效能
联合检查诊断敏感度、阳性预测值、阴性预测值与腹部超声检查相比均较高,差异有统计学意义(P<0.05);联合检查诊断特异度与腹部超声相比,差异无统计学意义(P>0.05);联合检查诊断敏感度、特异度、阳性预测值、阴性预测值与阴道超声检查相比均较高,但组间对比,差异无统计学意义(P>0.05)。见表2。
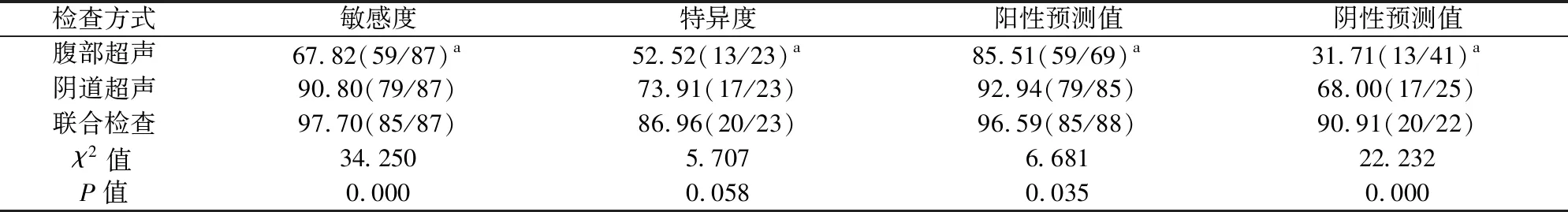
表2 不同检查方式诊断效能对比对比(%)
3 讨论
子宫瘢痕妊娠指女性受孕时胚囊或受精卵着床位置在之前剖宫产子宫切口形成的瘢痕处,若未得到及时治疗,可能会导致患者生产障碍或妊娠受阻,若继续妊娠极易引起大出血、子宫破裂等情况发生,严重威胁患者生命安全[5,6]。近年来,该疾病发病率随着剖宫产率上升呈逐渐增长趋势。且相关研究指出,尽早诊断子宫瘢痕妊娠,并确定其妊娠位置等信息,有助于临床及时终止妊娠,改善疾病预后情况[7]。因此,尽早诊断该疾病并给予有效的治疗措施对患者具有重要意义。
由于超声检查具有无创、操作简单、定位准确、安全、费用低等特点,近年来,已被临床广泛应用于妇科疾病诊断中[8]。目前,临床常采用超声检查诊断子宫瘢痕妊娠,包括腹部超声与阴道超声,但单独应用均具有一定局限性[9]。研究指出,腹部超声检查容易受肥胖、腹腔内气体等外界因素影响,导致诊断准确度较低,容易发生误诊,而阴道超声能够近距离扫查子宫附件,受肥胖、腹腔内气体影响较小,故其诊断准确度更高[10,11]。因此为了提高诊断准确度,临床提出将腹部超声与阴道超声联合应用于诊断该疾病。李文娟等[12]研究结果显示,联合腹部超声与阴道超声检查诊断子宫瘢痕妊娠患者的准确度明显高于单独检查,利于该疾病早期诊断。本研究结果显示,腹部超声检查诊断准确度为65.45%,阴道超声检查诊断准确度为87.27%,二者联合检查诊断准确度为95.45%,与单独进行腹部超声、阴道超声检查相比,联合检查诊断准确度明显较高,提示腹部超声与阴道超声联合检查应用于子宫瘢痕妊娠患者诊断中,可显著提高诊断准确度,支持上述研究观点。此外,本研究结果还发现,联合检查诊断敏感度、阳性预测值、阴性预测值与腹部超声检查相比均较高,表明联合检查检查对子宫瘢痕妊娠的诊断效能均优于腹部超声,而与阴道超声对比虽较高,但差异不够明显,故临床可依据患者实际情况选择检查方式,对于疑似度很高的患者,可进一步采取联合检查方式,以提高临床诊断效能[13]。
综上所述,腹部超声与阴道超声联合检查诊断子宫瘢痕妊娠具有较高的临床价值,可有效提高诊断准确度,减少误诊与漏诊现象,为临床干预提供了可靠的依据,在临床中值得广泛推广应用。

