低剂量电子计算机断层扫描在早期肺癌诊断中的应用价值
吴慧启
(西平县人民医院影像科,河南 西平 463900)
目前,肺癌发病率、病死率均居于恶性肿瘤之首。肺癌患者预后与发现肺癌时所处进展时期密切相关,肺癌早期多无特异性症状,大部分患者因出现临床症状而就诊,已为中晚期,错失治疗最佳时机[1]。现阶段,肺癌患者5 年生存率仅12%~15%,但及早诊治,早期肺癌的这一数据可增至70%[2]。电子计算机断层扫描(computed tomography,CT)为诊断肺癌常用手段,但常规剂量CT扫描可能增加对患者的潜在危害。本研究选取西平县人民医院2016年2月至2019年8月收治的经临床病理学确诊的早期肺癌患者84例,探究低剂量CT扫描对诊断准确率的影响,现报道如下。
1 资料与方法
1.1 一般资料选取西平县人民医院2016年2月至2019年8月收治的经临床病理学确诊的早期肺癌患者84例,均行CT扫描,根据CT扫描剂量的不同均分为2组,每组42例。对照组:男25例,女17例;年龄39~80(56.75±7.85)岁;无吸烟史者16例,1~10 a吸烟史者10例,11~15 a吸烟史者11例,﹥15 a吸烟史者5例;组织病理分型:鳞癌29例,腺癌9例,大细胞癌3例,腺鳞癌1例;合并症:8例高血压,10例糖尿病,5例高血脂。观察组:男27例,女15例;年龄39~82(57.25±8.06)岁;无吸烟史者17例,1~10 a吸烟史者11例,11~15 a吸烟史者10例,﹥15 a吸烟史者4例;组织病理分型:鳞癌31例,腺癌8例,大细胞癌2例,腺鳞癌1例;合并症:9例高血压,11例糖尿病,6例高血脂。2组性别、年龄、吸烟史、组织病理分型、合并症等基线资料比较差异有统计学意义(P>0.05),具有可比性。本研究已经获得我院伦理委员会同意批准。
1.2 纳入与排除标准
1.2.1 纳入标准 1)符合《2015 WHO、2011 IASLC/ATS/ERS肺腺癌病理新分类及临床实践》中早期肺癌诊断标准[3],并经影像学、细胞学及病理学检查确诊;2)患者及家属知情并签署承诺书。
1.2.2 排除标准 1)伴精神神经系统疾病无法配合检查;2)合并其他系统严重疾病。
1.3 方法美国GE公司Optima64排螺旋CT。常规剂量扫描参数:有效管电流时间60 mAs,管电压120 KV,层厚5 mm,断层准直4.0 mm,螺距1.5;低剂量扫描参数:有效管电流时间30 mAs,管电压120 kV,层厚6 mm,断层准直5 mm,螺距1.0。两组扫描图像均传输至医学影像工作站做后期处理。所有图像均由2名经验丰富的医师进行双盲阅片,当意见不一致时,协商一致。
1.4 观察指标1)早期肺癌检出率;2)图像质量:主要从有无伪影、病灶显示情况、诊断可信度进行评分,无伪影,病灶显示最佳,可信度≥90%为4分(优质图像);轻微伪影,病灶显示较好,可信度75%~<90%为3分(良好图像);少许伪影,病灶显示,可信度60%~<75%为2分(合格图像);伪影严重,病灶显示不清晰,可信度<60%为1分(不合格图像);3)结节检出情况;4)辐射剂量指标:加权CT剂量指数(weighted CT dose index,CTDIw)、剂量长度乘积(dose length product,DLP)、有效管电流曝光时间、最大有效辐射剂量;5)段支气管和外围肺纹理显示率。

2 结果
2.1 2组早期肺癌检出率比较观察组和对照组检出率分别为90.48%(38/42)、92.86%(39/42),差异无统计学意义(χ2=0.000,P=1.000)。
2.2 2组图像质量比较2组图像质量合格率均为100.00%,且优质图像比例比较差异无统计学意义(P>0.05)。2组图像质量评分分别为(3.58±0.39)分、(3.63±0.33)分,差异无统计学意义(t=0.634,P=0.528)。见表1。
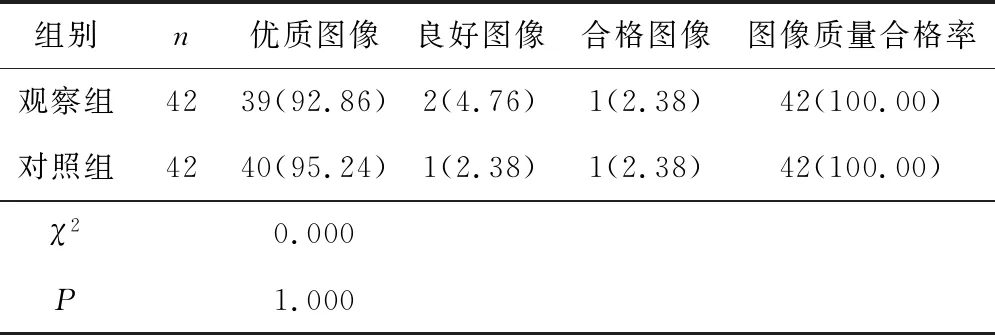
表1 2组图像质量比较 n(%)
2.3 2组肺结节检出情况比较观察组和对照组肺结节平均大小、形态学特征比较差异均无统计学意义(P均>0.05)。见表2。
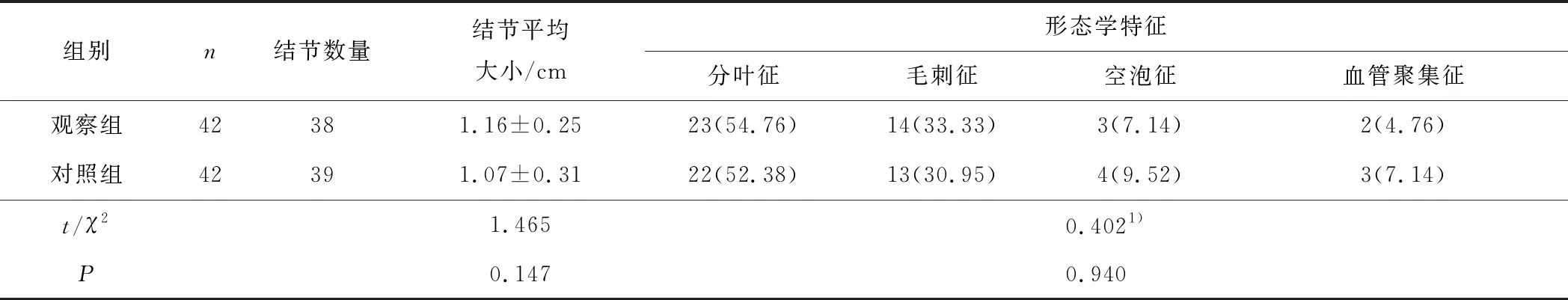
表2 2组结节检出情况比较 n(%)
2.4 2组辐射剂量指标比较观察组CTDIw、DLP、有效管电流曝光时间、最大有效辐射剂量均较对照组低(P均<0.05)。见表3。

表3 2组辐射剂量指标比较
2.5 2组肺部细节结构显示率比较2组肺部细节结构显示率比较差异均无统计学意义(P均>0.05)。见表4。
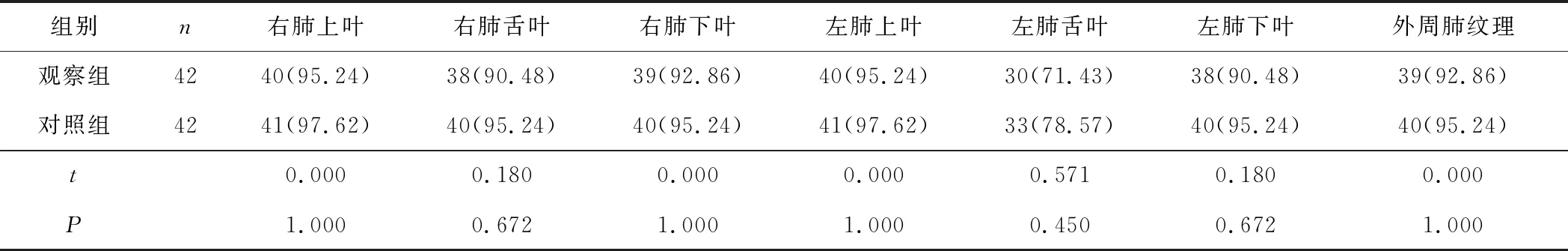
表4 2组肺部细节结构显示率比较
3 讨论
临床上,肺癌患者多因咳嗽、胸痛、咳血等症状而就诊,此时患者多已属中晚期,经手术、放疗、化疗等治疗后,5 a存活率仍较低。早期肺癌,尤其位于周围肺野的小肿瘤,常无自觉症状,须通过体检发现。X线胸片为胸部体检传统首选方法,但由于周围型小肺癌与周边肺组织对比度差,且正位胸片上,肺组织与膈肌、心脏、纵隔重叠占肺容积26%左右,导致漏诊率较高[4]。
与X线胸片相比,CT可连续、高速采集数据,分辨率较高,同时可通过容积扫描后重建观察对肺癌进行定量诊断、精确定位,对发现早期肺癌意义重大。近年来,随着患者自我保护意识的提升及放射诊疗技术的发展,X线放射剂量越来越受到重视。X线胸片有效剂量仅0.02~0.2 mSv,而常规CT扫描可达5~7 mSv,不符合X线检查最优化原则[5]。同时,胸部常规CT被认为导致医源性辐射的最重要因素。因此,低剂量CT肺癌检查成为影像学界研究的重中之重。
低剂量CT指保证图像质量前提下的最低放射浓度、扫描范围的CT检查技术。实现低剂量CT的方法有:1)减低管电压:此法使辐射剂量下降的同时,导致X线质量减低,后果为吸收辐射比例增加,破坏患者受照射量与图像质量间的关系。故低剂量CT扫描需保持管电压不变;2)增加螺距:此法使层面敏感性曲线增宽,引起Z轴分辨率降低,易引起肺内小结节漏检,故不采用;3)减低管电流:可使辐射剂量降低,同时图像信噪比随之降低,影响低对比分辨力,导致低对比组织(脑、肝等实质器官)图像质量显著降低。胸部低剂量CT降低管电流,保持其他参数不变,充分降低X线剂量,且对肺内结节检出率无影响[6]。低剂量扫描降低的是mAs,对空间分辨率无显著影响,同时,由于肺脏具有肺泡结构,属含气组织,具有密度对比的天然优势,对图像质量影响不大,故适宜低剂量扫描[7-8]。本研究结果显示:观察组CTDIw、DLP、有效管电流曝光时间、最大有效辐射剂量较对照组低,表明低剂量CT扫描可显著降低辐射剂量;2组肺部细节结构显示率、早期肺癌检出率相近,提示低剂量CT扫描、常规剂量CT扫描对段支气管、外周肺纹理的显示结果无显著影响,早期肺癌检出率相当;2组图像质量合格率均为100.00%,其中观察组优质图像比例92.86%较对照组95.24%低,这提示低剂量CT扫描图像质量稍差,但对图像质量整体评分无影响。
综上所述,低剂量CT扫描对早期肺癌诊断准确率无影响,但可减少辐射剂量,安全性更好,值得临床推广。

