末端回肠自闭插管保护性造口术在左半结直肠癌合并急性梗阻患者中的应用及安全性分析
刘超坤
(河南省永城市中心医院急诊科 永城476600)
左半结直肠癌为临床常见病症,急性梗阻为其常见并发症之一,多见于中老年群体,患者临床表现为腹胀、腹痛、直肠刺激征、高热、局限性腹膜炎等,病情危重,严重者可导致死亡[1~2]。 由于结肠梗阻多是闭袢性梗阻,加之结肠中含大量细菌,因此极易导致感染,此外,肿瘤易转移、扩散,故需尽快手术[3]。临床针对左半结直肠癌合并急性梗阻患者多以袢式回肠造口术治疗,效果明显,但由于术后需再行造口还纳术,不仅增加并发症发生风险,还会相应增加治疗费用。 末端回肠自闭插管保护性造口术是通过分次堵管操作,能使原有回肠再通,无需行造口回纳术,操作简单。本研究从围手术期指标、炎症介质、营养指标及术后并发症发生情况方面,探究末端回肠自闭插管保护性造口术在左半结直肠癌合并急性梗阻患者中的应用价值。 现报道如下:
1 资料与方法
1.1 一般资料 选取2017 年1 月~2020 年1 月于我院行手术治疗的112 例左半结直肠癌合并急性梗阻患者作为研究对象,按手术方案的不同分成常规组和研究组,各56 例。 研究组男35 例,女21 例;年龄42~71 岁,平均年龄(56.58±3.82)岁;体质量指数18.9~27.5 kg/m2,平均体质量指数(22.43±1.23)kg/m2。 常规组男32 例,女24 例;年龄44~72 岁,平均年龄(57.06±3.65) 岁; 体质量指数18.7~27.6kg/m2,平均体质量指数(22.73±1.04)kg/m2。两组一般资料均衡可比(P>0.05)。
1.2 纳入排除标准 (1)纳入标准:经直肠指检、镜检、盆腔CT、胸部X 线片等检查确诊为左半结直肠癌合并急性梗阻;患者及其家属知情并签署知情同意书。(2)排除标准:依从性差;合并恶性肿瘤;合并肝、肾、心、肺功能障碍;存在认知功能障碍;伴凝血功能异常。
1.3 手术方法
1.3.1 研究组 接受末端回肠自闭插管保护性造口术治疗。 于接近回盲部附近肠腔处以TL60 Ethicon直线闭合器单排钉闭末端回肠; 距钉闭线10 cm 左右近端回肠预置荷包,切开肠壁,于逆蠕动方向置入1 根7 号麻醉用气管导管,关闭荷包。朝气管导管气囊中注入10 ml 生理盐水,封闭近端肠腔;气囊连接管结扎,连接管离开主管处斜向剪除后半截,并于右下腹壁选择最适合粘贴造口袋的区域中心戳孔引出气管导管尾部; 将导管周缘肠壁浆肌层与壁层腹膜间以3-0 可吸收线缝合; 引出腹壁的气管导管尾部用乳胶管套入固定;术毕关腹后粘贴造口袋。待肠蠕动恢复,予以流质饮食,并过渡至细渣食物(依照患者恢复情况过渡)以防止导管堵塞,待肛门有排便或排气, 插管处粪便明显减少引流量, 则拔除气管导管。 术后常规予以抗感染、止痛等基础治疗。
1.3.2 常规组 接受袢式回肠造口术治疗。 距回盲部10~15 cm 回肠在右下腹进行袢式回肠造口,于术后肠蠕动恢复后予以肠内营养支持,依照患者情况,3~6 个月进行造口还纳术治疗。 术后常规予以抗感染、止痛等基础治疗。
1.4 观察指标 (1)两组围术期指标比较,包括肠道再通时间、造口排便时间、住院时间。(2)两组术后3 d、7 d 营养指标比较,以单向免疫扩散法测定总蛋白、前白蛋白、白蛋白。(3)两组术后3 d、7 d 炎症介质比较, 以酶联免疫法检测超敏C 反应蛋白(hs-CRP)、降钙素原(PCT)。(4)两组术后6 个月内并发症发生情况比较,包括造口旁疝、切口感染、吻合口漏等。
1.5 统计学分析 采用SPSS22.0 统计学软件分析数据,计量资料以(±s)表示,采用t检验,计数资料以率表示,采用χ2检验,以P<0.05 为差异有统计学意义。
2 结果
2.1 两组围术期指标比较 研究组肠道再通时间、造口排便时间、住院时间均短于常规组(P<0.05)。见表1。
表1 两组围术期指标比较(±s)

表1 两组围术期指标比较(±s)
组别 n 肠道再通时间(d) 造口排便时间(h) 住院时间(d)研究组常规组56 56 25.82±6.39 12.62±3.77 18.82±2.56 152.35±21.63 18.83±5.62 27.54±5.15 t P 41.982 6.867 11.346<0.001<0.001<0.001
2.2 两组营养指标比较 术后3 d 两组总蛋白、前白蛋白、白蛋白水平比较无明显差异(P>0.05);术后7 d 研究组总蛋白、前白蛋白、白蛋白水平均高于常规组(P<0.05)。 见表2。
表2 两组营养指标比较(g/L,±s)
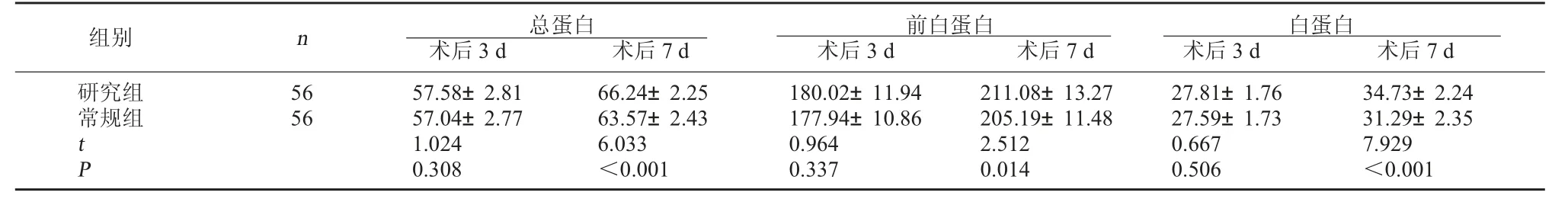
表2 两组营养指标比较(g/L,±s)
白蛋白术后3 d 术后7 d研究组常规组组别 n 总蛋白术后3 d 术后7 d前白蛋白术后3 d 术后7 d 56 56 t P 57.58±2.81 57.04±2.77 1.024 0.308 66.24±2.25 63.57±2.43 6.033<0.001 180.02±11.94 177.94±10.86 0.964 0.337 211.08±13.27 205.19±11.48 2.512 0.014 27.81±1.76 27.59±1.73 0.667 0.506 34.73±2.24 31.29±2.35 7.929<0.001
2.3 两组炎症介质水平 两组术后3 d、7 d 血清PCT、hs-CRP 水平比较均无明显差异(P>0.05)。 见表3。
表3 两组炎症介质水平比较(±s)

表3 两组炎症介质水平比较(±s)
hs-CRP(mg/L)术后3 d 术后7 d研究组常规组组别 n PCT(ng/ml)术后3 d 术后7 d 56 56 t P 2.38±0.36 2.44±0.31 0.945 0.347 1.76±0.18 1.71±0.22 1.316 0.191 88.84±6.51 89.91±6.48 0.872 0.385 47.85±4.51 48.19±4.35 0.406 0.686
2.4 两组并发症发生情况比较 术后6 个月内研究组并发症总发生率低于常规组(P<0.05)。 见表4。

表4 两组并发症发生情况比较[例(%)]
3 讨论
近年来,随着社会不断发展,人们饮食结构及生活方式不断改变,左半结直肠癌合并急性梗阻发病率呈逐年递增趋势, 对患者生活质量造成极大影响[4~5]。故临床应采取有效治疗方案,以提高患者生活质量。
袢式回肠造口术为临床针对左半结直肠癌合并急性梗阻患者治疗的常用术式,虽具一定疗效,但由于术后3~6 个月需再予以造口还纳,不仅会增加患者痛苦,还会增加医疗风险。 与传统袢式回肠造口术相比,末端回肠自闭插管保护性造口术治疗左半结直肠癌合并急性梗阻患者具有以下几点优势:(1)以直线闭合器单排钉闭末端回肠,粪流彻底转流,粪便不会进至结肠, 更利于吻合口愈合, 加之气管插管,具有硬管支撑性,利于少渣粪便排出,对保持造口通畅更具积极意义[6];(2)术后通过分次堵管,避免二期造口回纳术, 进而有效减少并发症发生风险[7]。本研究结果显示,研究组肠道再通时间、造口排便时间、住院时间均较常规组短(P<0.05),术后6 个月并发症总发生率较常规组低(P<0.05),提示左半结直肠癌合并急性梗阻患者应用末端回肠自闭插管保护性造口术治疗于缩短肠道再通时间、 造口排便时间、住院时间方面更具优势,且更能有效减少术后并发症发生,安全性更高。此外,本研究结果显示,术后7 d 研究组营养指标(总蛋白、前白蛋白、白蛋白)优于常规组(P<0.05),原因可能与吻合口愈合更快有关,可尽早为患者提供早期肠内营养支持。但行末端回肠自闭插管保护性造口术时仍需注意以下几点:(1)术后待患者肠蠕动恢复,予以流质饮食,并逐渐过渡至细渣食物(依照患者恢复情况过渡)以防止导管堵塞,避免肠梗阻发生;(2)术中动作轻柔,避免对机体产生较大损伤而影响预后效果。综上所述,左半结直肠癌合并急性梗阻患者应用末端回肠自闭插管保护性造口术治疗可缩短肠道再通时间、 造口排便时间、住院时间,改善早期营养状况,安全性高,值得临床推广。

