子宫内膜息肉患者PAI-1、TGF-β1表达与息肉切除术后发生宫腔粘连关系
高 航 师振华 刘湘萍 蔡 蕾
上海交通大学医学院附属瑞金医院北院(201800)
子宫内膜息肉发病率较高,患者可能出现阴道出血、不育等并发症[1]。宫腔镜切除术是目前治疗子宫内膜息肉的主要方法,但术后发生宫腔黏连几率较大[2-3]。宫腔黏连的发生可能与手术损伤局部组织,从而引起炎性渗出,局部纤维增生。因黏连可导致不孕、月经紊乱及腹痛等,分析子宫内膜息肉切除术后宫腔黏连发生的相关危险因素有重要临床意义。宫腔粘连分为有症状和无症状,机制临床尚未完全阐明。多数认为,宫腔粘连与子宫内膜受损以及组织修复过程中细胞外基质过多等有关[5]。本研究检测宫腔粘连患者子宫内膜中纤溶酶原激活剂抑制因子-l(PAl-l)及转化生长因子-β1(TGF-β1)蛋白表达,探讨其与子宫内膜息肉术后发生宫腔粘连可能关系。
1 资料与方法
1.1 资料来源
选取本院实施宫腔镜子宫内膜息肉切除手术的患者384例临床资料。时间2014年3月-2017年10月,失访30例,术后2年出现宫腔粘连50例(粘连组)、未发生宫腔粘连100例(对照组)。纳入标准:①子宫内膜息肉诊断参考人民卫生出版社《妇产科学》第八版标准,以宫腔镜检查结果为准;②年龄20~50岁;③随访2年。排除标准:①宫颈恶性肿瘤;②其他附件恶性肿瘤;③放化疗病史;④结缔组织疾病;⑤严重肝肾功能疾病;⑥患精神疾病、认知功能障碍。本研究获得医学伦理委员会批准,患者各项基础资料完整且签署知情同意书。
1.2 一般资料收集
收集两组患者的年龄、体质指数(BMI)、孕次、产次、剖宫产史、引产史、是否伴有子宫肌瘤或内膜增生、刮宫史、盆腔炎病史、宫内节育器史。
1.3 PAl-l、TGF-β1检测
Western-blot法。采集子宫内膜组织用裂解液处理,4℃离心,取上清液,采用BCA定量法测定蛋白浓度,采用10% SDS-聚丙烯酰胺凝胶电泳,转移到PVDF膜上,加入5%脱脂奶粉,在摇床上封闭1 h;封闭完毕后加入兔抗人PAI-1(1∶1000)、TGF-β1(1∶1000)一抗,并在4℃孵育过夜。第二天用TBST清洗3次,每次10min, 加入辣根过氧化物酶山羊抗兔二抗(1∶5000),在37 ℃恒温箱中孵育1 h,之后用TBST 洗3次,每次10min,最后用ECL荧光检测试剂盒显色,以GAPDH为内参,在Quantity One图像分析系统上分析。
1.4 统计学处理
2 结果
2.1 一般资料比较
两组年龄、BMI、产次、引产史、子宫肌瘤史等比较无差异(P>0.05),孕次、剖宫产、刮宫史、内膜增生、盆腔炎史、宫内节育器史有差异(P<0.05)。见表1。
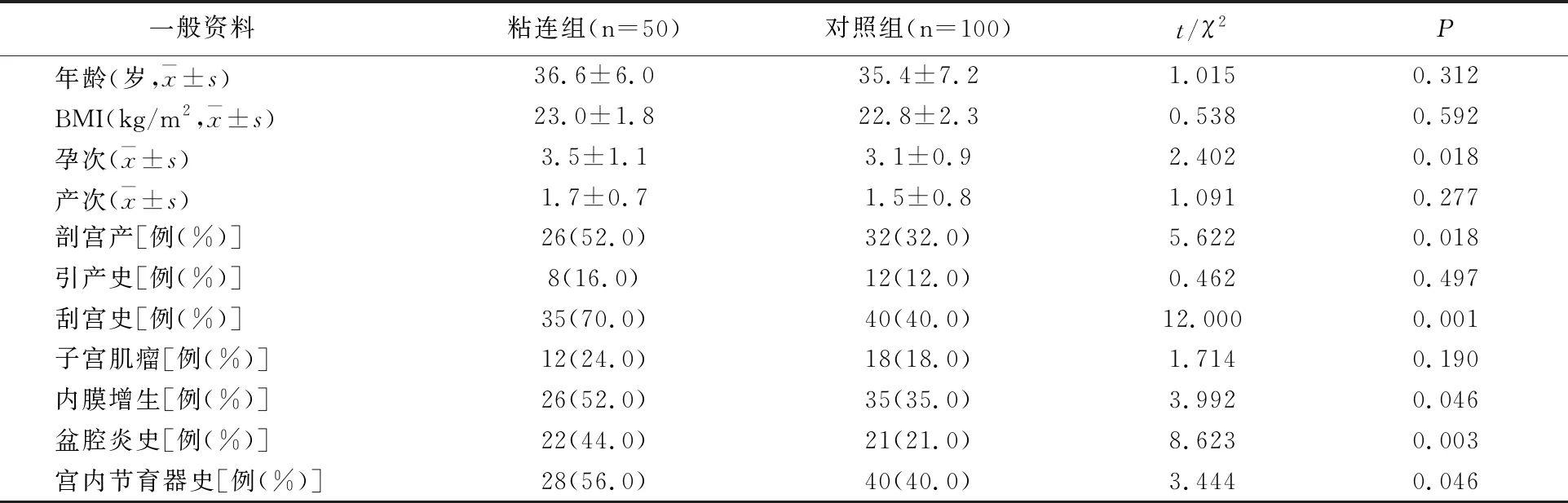
表1 两组一般资料比较
2.2 子宫内膜组织中PAI-1、TGF-β1表达
粘连组子宫内膜组织中PAI-1(0.381±0.103/βactin)、TGF-β1(0.447±0.116/βactin)表达强度高于对照组(0.093±0.081/βactin、0.164±0.082/βactin)(t=18.706、17.268,均P=0.000)。
2.3 PAI-1、TGF-β1与发生宫腔粘连多因素分析
经logistic多因素分析,孕次增加、剖宫产次增加、有刮宫史、有盆腔炎史、PAI-1及TGF-β1表达增强等均会增加子宫内膜息肉术后发生宫腔粘连风险(P<0.05)。见表2。
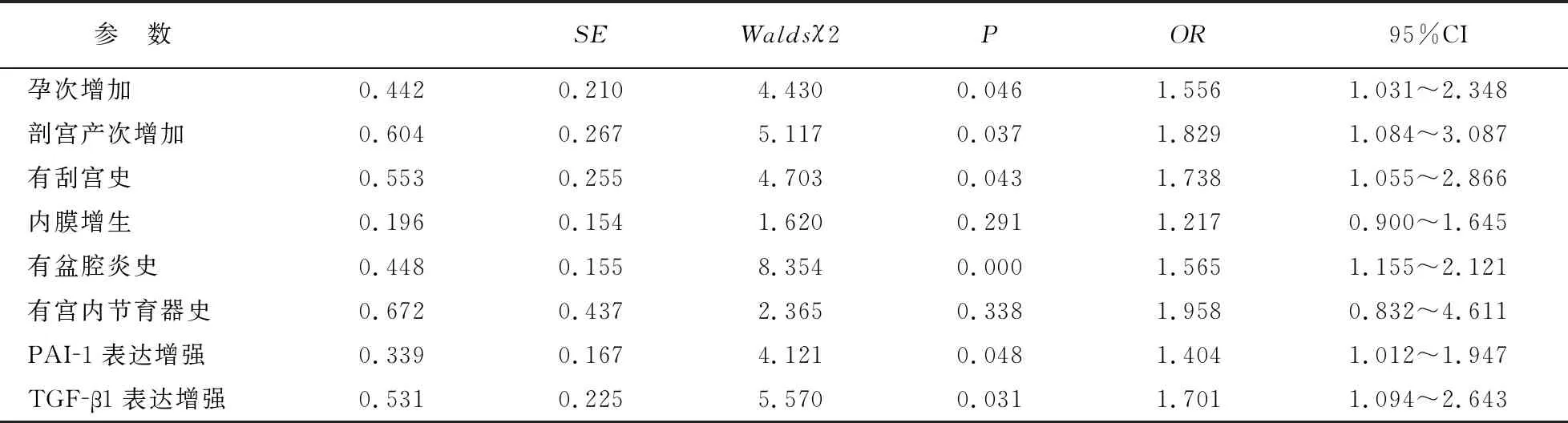
表2 发生宫腔粘连多因素分析
3 讨论
子宫内膜息肉是常见的妇科疾病,临床一般提倡积极治疗,手术切除是治疗子宫内膜息肉的主要手段。宫腔镜检查可及时对子宫内膜息肉做出诊断并治疗[6]。文献报道[7],宫腔镜息肉切除术治疗可得到理想效果。但国内关于宫腔镜息肉切除术后宫腔粘连发生率的回顾性分析很少,切除术后宫腔黏连还可能与宫腔镜侵入性操作有关。
研究表明[8],诸多因素参与了宫腔粘连的发生,子宫基底层暴露,结缔组织异常增生,细胞外基质(ECM)生成增多,减少了子宫内膜纤维化,纤溶酶原激活物/纤溶酶系统是调节ECM代谢的重要因子,uPA系统由uPA及其受体和抑制剂PAI-1组成[9]。PAI-1是纤溶酶原激活过程的抑制剂,PAI-1和uPA相结合可以在uPA所涉及的生理和病理条件下负面调节组织修复过程[10]。大量研究表明纤溶酶可直接降解ECM。肾病患者肾组织中PAI-1过量表达,导致器官纤维化。宫腔粘连患者PAI-1表达降低,低水平PAI-1可能对宫腔粘连有促进作用[11]。
TGF-β有TGF-β1、TGF-β2和TGF-β3三种亚型,TGF-β1活性最好,高浓度的TGF-β1可使ECM沉积并抑制上皮细胞生长[12]。TGF-β1在严重宫腔粘连患者子宫内膜腺上皮细胞中的表达上升,TGF-β1高表达可能是宫腔粘连产生的原因[13]。本研究发现宫腔粘连患者子宫内膜组织中PAI-1和TGF-β1水平高于对照组。多因素分析显示,PAI-1、TGF-β1表达增加可增加子宫内膜息肉术后宫腔粘连风险。分析原因:可能是由于PA1-1、TGF-β1过表达,增加了细胞外基质的产生并抑制上皮细胞生长。
宫腔黏连的发生存在着子宫内膜基底层的损伤及互相黏连,易发生慢性黏连。调查显示:流产史、宫腔手术史等均与宫腔黏连的发生关系密切[14]。本研究中粘连组和对照组的孕次、剖宫产史、刮宫史、盆腔炎史、宫内节育器史均存在差异,多因素分析孕次增加、剖宫产次增加、刮宫史、盆腔炎史均会增加子宫内膜息肉术后发生宫腔粘连风险。刮宫史被认为是子宫内膜术后宫内粘连的危险因素之一,Gilman等[15]指出,有刮宫史患者的宫腔粘连发生率是无刮宫史的2.5倍。本研究结果,有刮宫史明显增加了子宫内膜切除术后子宫粘连的可能性。盆腔炎对宫腔粘连的影响机制尚不完全明确,可能与盆腔炎加剧了宫腔炎症有关。本研究,盆腔炎也是息肉切除术后发生宫腔粘连的独立危险因素。建议临床对有此类危险因素患者可在术后进行抗粘连治疗,从而预防和减轻病情。此外,宫内节育器使用史、剖宫产史和妊娠次数也是术后发生宫腔粘连的独立危险因素,应引起临床注意。
本研究分析了子宫内膜组织中PAI-1、TGF-β1的表达情况及对内膜息肉切除术后宫腔粘连发生的可能影响,对以往仅用常规指标分析宫腔粘连发生风险更具有参考价值。但限于本研究样本例数较少,结果可能存在一定程度偏倚,今后将增加样本量深入研究。综上所述,子宫内膜组织中PAI-1、TGF-β1表达增强可增加子宫内膜息肉术后发生宫腔粘连风险。

