糖皮质激素对恶性肿瘤伴糖尿病患者化疗安全性的影响分析
高兴湖
利津县中心医院肿瘤科,山东东营 257400
近年来受到人们经济水平以及生活习惯等因素的影响,饮食日趋偏好高糖高脂肪。 恶性肿瘤、糖尿病临床发生率持续攀升, 给国民生命健康预埋了较大的隐患。 目前临床针对恶性肿瘤所采取的治疗方案以化疗为主, 可发挥一定的临床效益, 但受化疗副作用的影响,患者出现不良反应的情况较多,安全性无法得到确切保障[1]。 在既往研究资料中,有学者指出,针对恶性肿瘤化疗患者,给予糖皮质激素,可减少不良反应,提高治疗安全性[2]。 但对于恶性肿瘤伴糖尿病患者,糖皮质激素是否可以提高化疗安全性尚未得到定论, 仍需进一步探讨。 以此为依据, 该次选取在2019 年1 月—2020 年8 月于该院接受化疗的58 例恶性肿瘤伴糖尿病患者,通过单纯的化疗方案、化疗联合糖皮质激素方案展开对比分析,现报道如下。
1 资料与方法
1.1 一般资料
选取于该院接受化疗的58 例恶性肿瘤伴糖尿病患者为研究病例,纳入标准:①符合恶性肿瘤临床诊断标准者;②具备化疗指征者;③预计生命周期不短于3个月者;③符合WHO 提出的糖尿病诊断标准(空腹血糖≥7.0 mmol/L,或餐后血糖≥11.1 mmol/L)者;④本人与家属均对该研究知情同意者。 排除标准:①研究用药禁忌者;②妊娠期、哺乳期者;③合并其他慢性疾病者;④有严重并发症、合并症者;⑤认知障碍、沟通障碍、精神疾病者等;该研究由医学伦理委员会审核并获批准;依据随机数表法将患者划分成对照组、观察组,每组29例;其中对照组患者中有男性17 例,女性12 例;年龄最小的为45 岁,最大的为66 岁,均值(54.26±4.33)岁;包含10 例肺癌、6 例胃肠癌、9 例乳腺癌、4 例肝癌。观察组患者中有男性19 例,女性10 例;年龄最小的为44 岁,最大的为68 岁,均值(54.89±4.62)岁;包含9 例肺癌、7 例胃肠癌、8 例乳腺癌、5 例肝癌。 两组患者一般资料进行对比,差异无统计学意义(P>0.05),具有可比性。
1.2 方法
对照组患者采用常规化疗方案: 肺癌患者给予长春瑞宾+顺铂(NP 方案);胃肠癌患者给予5-氟尿嘧啶、草酸铂以及甲酰四氢叶酸钙(FOLFOX 方案);乳腺癌患者给予环磷酰胺、5-氟尿嘧啶以及表阿霉素 (CEF 方案);肝癌患者给予5-氟尿嘧啶、顺铂与表阿霉素治疗。观察组基于对照组另行糖皮质激素:化疗前,取5~10 mg的地塞米松(国药准字为H51020723)给予患者静脉注射治疗,继而遵循对照组方式常规化疗,期间需密切监测患者的血糖状态与生命体征。
1.3 观察指标
①治疗总有效率: 经治疗患者的临床症状基本消失,血糖恢复正常为显效;经治疗患者的临床症状明显改善,血糖水平趋于正常为有效;若治疗后未达到上述两个条件, 则为无效;(显效+有效) 例数/总例数×100.00%=总有效率。
②不良反应情况:包括恶心、多汗、头痛、心慌等。
1.4 统计方法
采用SPSS 19.0 统计学软件对数据进行分析,计数资料采用频数和百分比(%)表示,组间差异比较采用χ2检验, P<0.05 为差异有统计学意义。
2 结果
2.1 两组治疗总有效率对比
观察组中的治疗总有效率达到86.21%, 对照组中的治疗总有效率为62.07%, 数据组间差异有统计学意义(P<0.05)。 见表1。
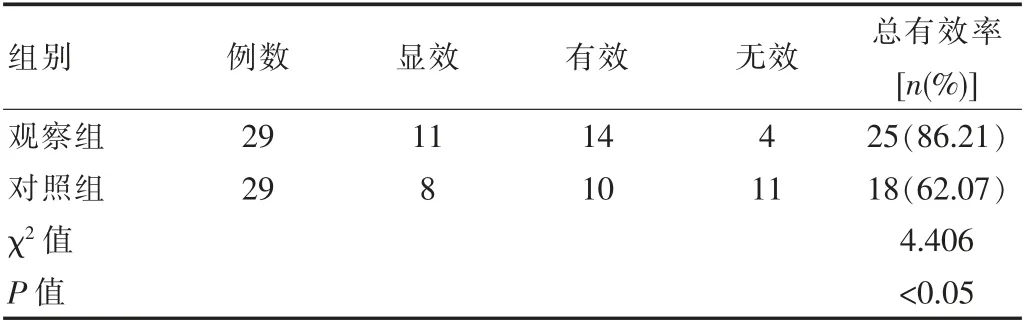
表1 两组患者治疗总有效率对比
2.2 不良反应发生率对比
观察组中的不良反应发生率仅有17.24%, 对照组中的不良反应发生率则为41.38%, 数据组间差异有统计学意义(P<0.05)。 见表2。
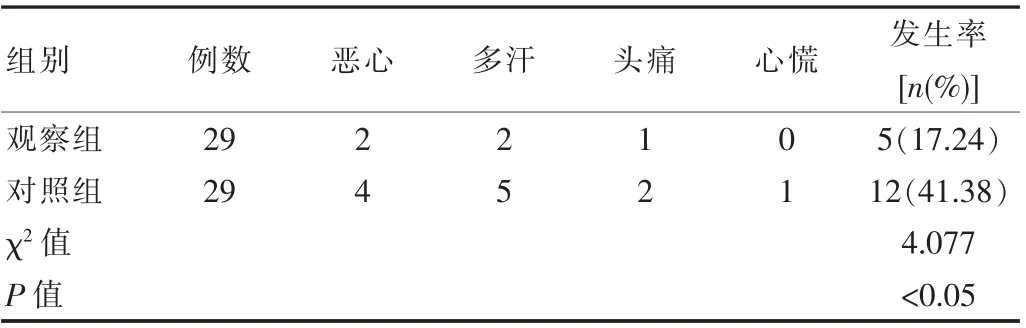
表2 两组患者不良反应发生率对比
3 讨论
恶性肿瘤与糖尿病均是临床发生率相对较高的疾病,针对恶性肿瘤患者,通过化疗方案可以对病情进展产生有效的抑制作用,进而缓解病症,延长患者的生命周期。 不过在化疗过程中,所使用的抗肿瘤药物在对患者肿瘤细胞进行灭活的同时, 还会损伤患者的正常细胞、组织,导致患者普遍会存在一系列不良反应,极易降低患者的治疗依从性,不利于维持临床疗效[3]。 近些年因恶性肿患者基数大幅度增长, 医学界通过探索恶性肿瘤发病因素发现,其中一项高危因素为糖尿病,而且罹患恶性肿瘤后, 患者出现糖尿病的风险也远高于其他群体[4]。 受社会经济增长与国民生活习惯改变等因素的综合作用, 恶性肿瘤伴糖尿病患者基数也在逐渐扩增,针对此类患者,如何采取有效的治疗方案控制患者化疗期间的血糖水平, 并做好继发糖尿病的预防工作已经成为临床研究的一项重点课题。
查阅既往研究治疗可知, 恶性肿瘤患者化疗期间会有血糖代谢异常表现,而影响因素较为繁杂,可以大致概括如下: ①化疗所使用的药物会直接损害患者的胰岛B 细胞,导致胰岛素无法实现正常的合成、释放,最终给患者的血糖代谢造成不良影响。 对于一些植物类抗肿瘤药物,例如紫杉醇、长春碱类等,会主要在患者的微管、微丝系统上发挥作用,所以在抑制肿瘤细胞的同时,也会对胰岛素颗粒的释放产生抑制作用,导致患者体内的血糖浓度大幅度提升[5-6]。 ②人体主要通过肝肾实现糖代谢, 同时这些器官也负责体内残余药物的清除工作,对患者使用化疗药物,不可避免会损伤其肝功能,不利于肝糖原正常合成与贮存,继而对糖代谢产生影响,导致患者存在罹患肝糖原性糖尿病的风险。对患者行保肝治疗,例如静脉输注葡萄糖,葡萄糖所具备毒性会进一步破坏胰岛功能,降低胰岛素分泌量,导致糖耐量异常加速恶化引发糖尿病。 除此之外,化疗所使用的药物还会损害患者的肾功能, 导致肾脏内胰岛素活性大幅度下降,胰高血糖素无法正常降解[7-8]。 ③肿瘤、化疗均属于应激状态,若患者有潜伏糖尿病,会导致该病提前激发。
但近年来有研究发现, 恶性肿瘤患者在化疗前使用糖皮质激素,通过预处理,可降低患者出现恶心、疼痛、呕吐等不良反应的风险性,因糖皮质激素可影响恶性肿瘤患者机体内部的糖、脂肪以及蛋白质代谢途径。但对于恶性肿瘤伴糖尿病患者, 糖皮质激素是否可以提高化疗安全性尚未得到定论,仍需进一步探讨。 以此为依据,该次选取该院接受化疗的58 例恶性肿瘤伴糖尿病患者为研究病例,通过单纯的化疗方案、化疗联合糖皮质激素方案展开对比分析,结果显示,观察组中的治疗总有效率86.21%高于对照组中的治疗总有效率62.07%(P<0.05); 观察组中的不良反应发生率仅有17.24%优于对照组中的不良反应发生率则为41.38%(P<0.05)。提示,恶性肿瘤伴糖尿病患者临床治疗期间,在常规化疗的基础上给予糖皮质激素,疗效较为确切,同时还能降低出现不良反应的风险性。
原因分析,地塞米松进入人体后,可以抑制葡萄糖向二氧化碳的分解速率, 同时还具备促糖原异生的功能,有利于降低患者机体组织的葡萄糖利用率,进而升高患者的血糖浓度,并提升肝脏蛋白分解酶活性,对蛋白质分解有促进作用,促使肝细胞内氨基酸向葡萄糖、糖原进行转化。 此外,地塞米松还可以对葡萄糖合成产生抑制作用,有利于脂肪分解,同时降低外周组织的糖利用率,对脂肪酸分解氧化有积极影响[9-10]。对于恶性肿瘤患者来说,使用地塞米松可降低不良反应风险,但对于糖尿病患者来说,使用该药物会提高其血糖浓度,为避免恶性肿瘤伴糖尿病患者化疗期间出现酮症酸中毒、昏迷等情况,需密切监测其用药后的血糖水平改变情况,并以此为依据适当给予降糖药物,以此可为治疗安全性提供保障。 由于化疗会导致患者出现应激反应,此阶段给予糖皮质激素, 再口服降糖药无法确保血糖值处于标准范围,所以针对恶性肿瘤伴糖尿病患者,需提前告知口服降糖药疗法, 再给予糖皮质激素与化疗药物,这样可确保患者血糖处于平稳状态,避免患者因血糖异常,或是化疗药物出现不良反应,为治疗安全性提供确切保障[11-12]。
综上所述,恶性肿瘤伴糖尿病患者临床治疗期间,在常规化疗的基础上给予糖皮质激素, 在确保患者获取较好化疗效果的同时, 还能降低出现不良反应的风险性,有利于保证患者的预后安全。

