DCE-MRI联合DWI对宫颈癌淋巴结转移的诊断价值
邵建
(西华第一医院 放射科,河南 周口 466600)
采用根治术治疗早期宫颈癌,可有效控制病情进展,但是部分患者临床症状不典型,确诊时已经出现淋巴结转移,治疗难度较大,因而早期评估宫颈癌淋巴结转移对于及时治疗具有重要意义。磁共振动态对比增强(dynamic contrast enhanced MRI,DCE-MRI)对软组织分辨率较高,可获得较全面的病理信息;扩散加权成像(diffusion weighted imaging,DWI)可反映组织微观结构的变化情况,两者在评估宫颈癌淋巴结转移上均具有一定的效果[1-2]。本研究分析DCE-MRI联合DWI在宫颈癌淋巴结转移的诊断价值。
1 资料与方法
1.1 一般资料选择2018年10月至2020年10月西华第一医院收治的100例宫颈癌患者。(1)纳入标准:①符合宫颈癌相关诊断标准[3];②经组织活检及细胞学检查确诊;③接受DCE-MRI、DWI检查;④检查前未接受手术或放化疗治疗。(2)排除标准:①植入心脏支架者;②对比剂过敏者;③宫颈乳头状癌、子宫内膜异位症患者。患者年龄45~60岁,平均(52.01±2.01)岁;鳞癌94例,腺癌4例,其他2例;根据国际妇产科协会(federation international of gynecology and obstetrics,FIGO)分期[4]分为Ⅱ期者17例、Ⅲ期者48例、Ⅳ期者35例。本研究经西华第一医院医学伦理委员会批准,所有患者均自愿签署知情同意书。
1.2 检查方法所有患者均接受DCE-MRI、DWI检查和组织病理检查,设备为GE Medical Systems 1.5T磁共振扫描仪,8通道体部相控阵线圈。(1)常规扫描。使患者仰卧位,将线圈置于盆壁前后方。扫描序列:横断面T1WI(TR为658 ms,TE为10 ms,FOV为240 mm×200 mm,矩阵为256×256,层厚5.5 mm);矢状位T2WI(TR为3 000 ms,TE为104 ms,FOV为240 mm×200 mm,矩阵为320×275,层厚3.0 mm);横断面T2WI(TR为4 000 ms,TE为100 ms,FOV为200 mm×180 mm,矩阵为320×320,层厚3.0 mm)。(2)DWI检查。采用单次激发自旋回波平面成像,TR为4 712 ms,TE为87 ms,FOV为240 mm×200 mm,矩阵为160×112,层厚3 mm,层距0,激励1次,b值为0、800 s·mm-2。(3)DCE-MRI检查。采用时间分辨随机轨道显像技术进行多期动态增强扫描,TR为4.43 ms,TE为1.5 ms,FOV为260 mm×260 mm,矩阵为138×192,层厚3.6 mm,翻转角2°、15°,高压注射器经肘前静脉推注0.2 mmol·kg-1钆喷酸葡胺注射液(Bayer Inc,批准文号H20160598),注射速率2.5 mL·s-1,进行连续12个时相DCE-MRI扫描,扫描时间3 min。(4)图像处理。在DWI图像中经高分辨率T2加权序列所呈现的淋巴结选定感兴趣区,选择病变的中央且信号较均匀处测量3次,获得表观弥散系数(apparent diffusion coefficient,ADC)值。参照《医学影像学》[5]评估淋巴结转移情况,满足以下任一条可判定为淋巴结转移:DWI检查中DWI呈高信号,ADC值降低;DCE-MRI检查中淋巴结肿大,横断面上最小径≥10 mm;形态不规则或呈圆形,周围脂肪间隙模糊、部分或全部消失等。联合诊断中若满足其中一项为淋巴结转移。(5)组织病理检查。影像学检查后,所有患者均接受组织病理检查,由病理科医生通过活检或细胞学检查所得宫颈组织学或细胞学标本进行分析诊断。
1.3 评价指标以组织病理检查为“金标准”,判断DCE-MRI联合DWI诊断宫颈癌淋巴结转移的价值。
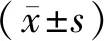
2 结果
2.1 组织病理检查结果经组织病理检查发现,100例宫颈癌患者中发生淋巴结转移35例,占35.00%(35/100)。
2.2 DCE-MRI、DWI诊断宫颈癌淋巴结转移效能以组织病理检查为“金标准”,DCE-MRI联合DWI诊断的准确度、灵敏度均高于单项检测,差异有统计学意义(P<0.05);DCE-MRI联合DWI诊断阴性预测值高于DCE-MRI检测,差异有统计学意义(P<0.05)。DCE-MRI、DWI单独检查诊断宫颈癌淋巴结转移结果与组织病理检查结果具有较理想的一致性(Kappa=0.680、0.750),DCE-MRI联合DWI检查诊断宫颈癌淋巴结转移结果与组织病理检查结果具有极好的一致性(Kappa=0.913)。见表1~4。
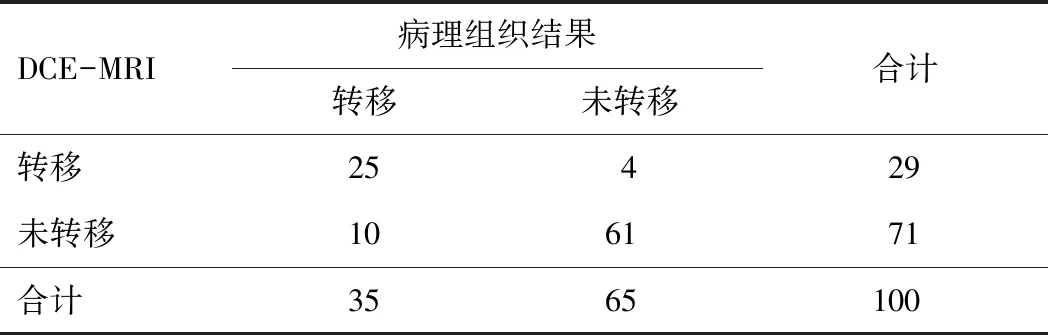
表1 DWI与病理组织结果比较(n)
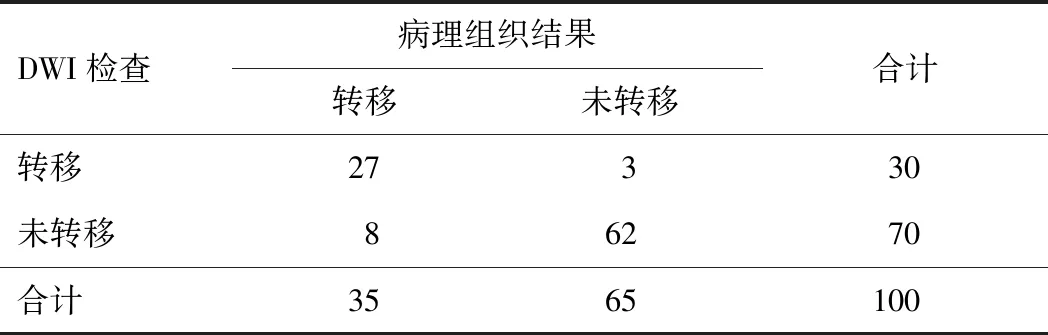
表2 DCE-MRI与病理组织结果比较(n)
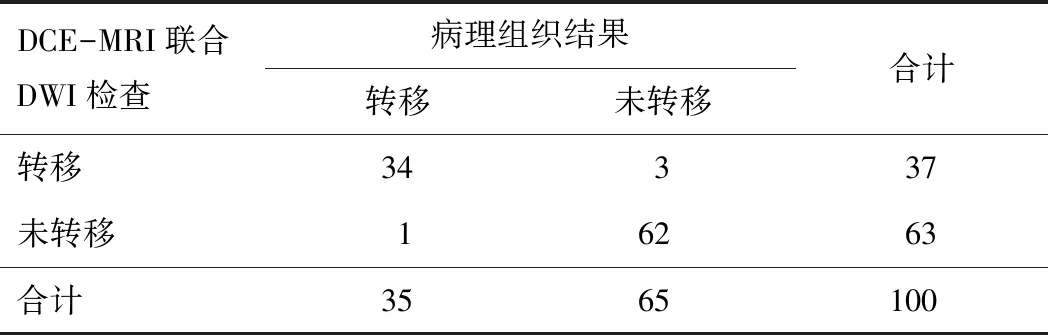
表3 DCE-MRI联合DWI与病理组织结果比较(n)

表4 DCE-MRI、DWI及联合诊断与病理组织结果比较(%)
3 讨论
宫颈癌具有侵袭性,可破坏宫颈壁侵犯宫旁、宫体、阴道等,晚期可累及周围器官。对于早期宫颈癌一般选择手术治疗,但发生淋巴结转移时多采用辅助性放射治疗,以延长患者生存时间,因而术前确定宫颈癌患者是否出现淋巴结转移对患者预后、临床治疗方案调整具有重要意义。
目前,术前评估宫颈癌淋巴结情况主要依靠影像学技术,其中MRI具有较高的软组织分辨率,且具有多方位、多参数等优势,在妇科肿瘤诊断中运用较广[6]。但是当淋巴结较小时,常规检查模式有时无法将其与正常组织进行辨析,易造成误诊,因而寻找更为高效的诊断方式尤为重要。DCE-MRI是一种评价组织和肿瘤血管特性的一种功能性成像方法,可查看病灶组织微循环情况,反映病理信息[7]。但是临床上多以10 mm作为诊断淋巴结转移的阈值,当淋巴结<10 mm时,行DCE-MRI检查可能造成误诊或漏诊[8]。DWI利用水分子的随机运动反映人体在生理、病理状态下组织中水分子的运动状况,可检测出病灶的早期形态学改变[9]。本研究结果显示,100例宫颈癌患者中35例发生淋巴结转移,且以组织病理检查为“金标准”,DCE-MRI联合DWI诊断宫颈癌淋巴结转移的准确度、灵敏度均高于单项检测,提示采用DCE-MRI联合DWI诊断宫颈癌淋巴结转移可提高诊断符合率。DWI技术主要利用水分扩散程度评估恶性肿瘤的变化情况,可从形态学上反映肿瘤细胞结构及细胞膜完整性,进而观察肿瘤特点,宫颈癌发生淋巴结转移时的水分子扩散特征与原发肿瘤相似,细胞不断增殖,组织细胞外隙减小,水分子扩散受限,因而利用此特征可对宫颈癌淋巴结转移情况进行定性诊断。DCE-MRI通过反映肿瘤的血供特点评估肿瘤增殖、转移情况,当宫颈癌淋巴结发生转移后,由于新生血管增多,导致血供丰富,进而可评估病灶病理情况[10]。因此,两者联合诊断可降低宫颈癌淋巴结转移漏诊情况,进而指导临床治疗方案的制定。但是本研究仅进行定性分析,未进行定量分析,应进一步扩大样本量对宫颈癌转移情况进行DCE-MRI与DWI的定量分析,对本研究结果进行进一步验证。
综上所述,采用DCE-MRI联合DWI诊断宫颈癌淋巴结转移可提高诊断准确率,具有较高的价值,对临床制定治疗方案具有指导意义。

