加速康复外科护理对老年髋关节置换患者术后恢复的影响
张东海,张 蕾
(邯郸市中心医院,河北 邯郸 056001)
老年人各生理功能退化,包括骨质疏松和骨骼畸形,容易发生髋部骨折[1-2]。目前,髋关节置换手术是改善患者生活质量的最有效方式[3]。但老年人生理功能下降,手术麻醉创伤导致的术后炎症反应也更严重,影响患者术后的恢复质量。有研究指出,髋关节置换手术由于手术创伤、骨折创伤和术后长期卧床休息,患者容易形成下肢深静脉血栓形成(DVT),栓子脱落可引起肺栓塞,危及生命[4]。另外接受髋关节置换手术的老年患者由于焦虑和疼痛,往往会产生严重的负面情绪,影响术后恢复质量。随着护理观念由“疾病为中心”转变为“病人为中心”,传统的护理已经不能满足目前的护理要求。
快速康复外科根据循证医学证据优化围手术期的管理,可减少生理和心理上的应激,加速患者术后康复[5-6]。目前,以我院手术室为主导的快速康复外科护理已广泛实施。然而,快速康复外科护理对于老年髋关节置换患者术后恢复是否优于传统护理还不明确。本研究观察了快速康复外科护理对老年人髋关节置换术后患者恢复质量是否有影响,从而为促进髋部骨折患者术后恢复提供更多的参考。
1 资料与方法
1.1一般资料 选取我院2017年9月—2019年10月收治的100例髋部骨折患者,均经CT等影像学诊断为髋部骨折,需要行人工髋关节置换手术;年龄 65岁以上;患者在我院完成整个治疗过程,数据完整;术前无下肢静脉血栓形成、严重的心脑血管疾病。排除凝血功能及免疫功能障碍者,严重感染或肝肾功能不全者,病理骨折者,恶性肿瘤者。采取随机数字表法分为常规护理组和快速康复外科组,每组50例,2组患者年龄、性别构成、手术时间、出血量、补液量、尿量比较差异均无统计学意义(P均>0.05)。见表1。本研究经我院医学伦理委员会批准(20170460),患者均签署知情同意书。
1.2护理方法 所有患者术后均进行生命体征常规监测及抗感染治疗。
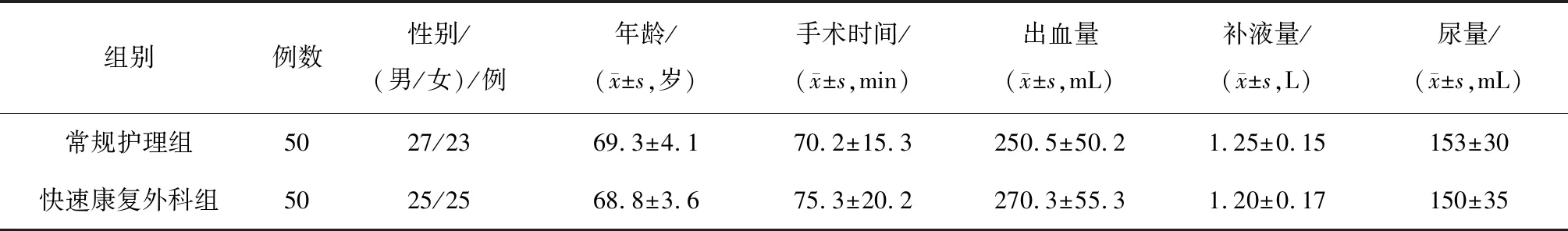
表1 2组髋部骨折患者一般情况及手术相关比较
1.2.1常规护理组 采用常规围手术期护理。①术前护理:入院教育及常规术前准备,术前禁食水8 h,遵医嘱用药。②术中护理:采取全身麻醉,无特殊保温措施。③术后护理:包括服用阿片类镇痛药缓解疼痛,禁食至肛门排气,逐渐由普通液体向半液体食物过渡,并鼓励患者根据恢复情况尽早翻身走动。
1.2.2快速康复外科组 在整个围手术期均维持快速康复外科概念。①术前准备:告知患者手术时间及目的、手术过程及可能出现的不良反应,避免患者紧张;术前禁食6 h,禁水2 h,术前2 h口服10%葡萄糖250 mL。②术中护理:除常规手术护理外,患者使用变温毯保温,术中输液液体温度控制在37 ℃。③术后护理:对术后患者进行心理护理,积极沟通,减少患者情绪冲突,向患者讲解治疗成功案例,树立患者的自信心,当患者伴有消极情绪时给予及时的情绪疏导,避免焦虑和抑郁。在饮食方面,医生建议患者多吃营养丰富、富含纤维素的食物,多喝水,避免辛辣、油腻和其他刺激性食物;在体位方面,要求患者保持舒适体位,适当抬高下肢,促进静脉血回流,及时翻身,避免压疮等不良事件。④术后个性化快速康复训练方案:根据每位患者的生理指标,在术后1~3 d,对患者进行主动股四头肌收缩、主动或被动踝关节屈伸、旋转训练;术后4~7 d,被动训练:坐在床边,被动膝关节屈曲及双膝伸直,髋关节屈曲及伸直;术后8~15 d主动训练:坐在床边,主动屈伸各关节,模拟屈膝交互式运动30 min/次,3次/d;恢复良好的患者可以使用拐杖、助行器或其他辅助工具进行步行训练;术后15 d进行连续步行训练。根据每个患者的恢复情况,可以进行独立行走,恢复良好的患者可以进行负重行走训练。所有的训练不应造成过度的疼痛或伤口撕裂。
1.3观察指标 在入院第1天(护理前)和术后第3天对2组患者进行心理、疼痛评分,检测血液流变学指标。术后第7天评估2组患者髋关节功能和下肢DVT发生率。
1.3.1心理和疼痛分数 心理评估使用焦虑自评量表(SAS)、抑郁自评量表(SDS), SAS和SDS评分均包含20个项目,分为4级评分 ,分别为1~ 4分,总分是1.25乘以标准分数,分数越高提示焦虑、抑郁症状越严重。疼痛评分采取视觉模拟评分法(VAS),疼痛评分0~10分,评分越高疼痛越强烈。
1.3.2血液流变学相关指标 分别于护理前和术后第3天抽取2组患者外周静脉血,检测全血高切黏度、全血低切黏度、血浆黏度和纤维蛋白原水平。
1.3.3髋关节功能 采用Harris评分评估髋关节功能,包括疼痛、功能、畸形和活动能力,总分100分,评分越高患者的髋部功能越好。

2 结 果
2.12组患者心理和疼痛评分比较 护理前2组SAS、SDS、VAS评分比较差异均无统计学意义(P均>0.05);术后第3天,2组SAS、SDS、VAS评分均明显降低(P均<0.05),且快速康复外科组均明显低于常规护理组(P均<0.05)。见表2。
2.22组患者血液流变学相关指标比较 护理前2组全血高切黏度、全血低切黏度、血浆黏度及纤维蛋白原水平比较差异均无统计学意义(P均>0.05);术后第3天,2组全血高切黏度、全血低切黏度、血浆黏度及纤维蛋白原水平均明显降低(P均<0.05),且快速康复外科组均明显低于常规护理组(P均<0.05)。见表3。

表2 2组髋部骨折患者护理前后心理、疼痛评分比较分)

表3 2组髋部骨折患者护理前后血液流变学相关指标比较
2.32组患者Harris评分比较 护理前2组Harris评分比较差异无统计学意义(P>0.05);术后第7天,2组Harris评分均明显升高(P均<0.05),且快速康复外科组明显高于常规护理组(P<0.05)。见表4。

表4 2组髋部骨折患者护理前后Harris评分比较分)
2.42组患者DVT发生率比较 术后第7天,常规护理组8例(16%)、快速康复外科组3例(6%)患者发生DVT,快速康复外科组DVT发生率明显低于常规护理组(P<0.05)。
3 讨 论
目前,人工髋关节置换手术是股骨颈骨折最有效的治疗方法,老年人由于各项生理功能退化容易发生股骨颈骨折。以往研究结果表明,老年患者更容易出现多种心理和生理并发症,如抑郁、焦虑和长期卧床相关并发症、DVT等[7]。 因此,对于老年患者术后康复不仅取决于手术,更重要的是围术期的科学护理。所以加强对老年髋关节置换手术患者的科学护理对其康复具有重要意义。快速康复外科的概念是基于现代微创手术、病理学和实验室科学的发展,通过围手术期的有效干预,减少围手术期应激反应为原则,促进患者术后恢复。快速康复外科最早应用于胃肠道手术,取得了良好的效果[8-9]。 因此,本研究将快速康复外科应用于老年髋关节置换手术患者的护理。
减轻心理和生理应激是老年髋关节置换手术患者护理的首要任务。通过多年的临床经验,发现骨折患者尤其是老年人因为对疾病预后以及术后疼痛情况等的担忧,往往有较为严重的悲观情绪,并伴有明显的焦虑和抑郁症状。有研究报道,心理应激水平与患者全身炎症反应密切相关,心理应激能显著升高患者血液中炎症因子释放,影响患者的术后恢复[10]。本研究结果显示,快速康复外科组的SAS和SDS评分明显低于常规护理组,说明心理护理是有效的。
当受到骨折创伤和手术创伤应激后,血管内皮受损,凝血机制被激活,再加上术后长期卧床和活动受限,容易发生DVT[11-12]。一旦血栓形成,将对老年人术后康复产生严重影响,而血栓脱落会造成肺栓塞,还会危及患者生命安全。因此,预防DVT对于高龄髋关节置换手术患者至关重要[13]。血液流变学改变是影响血栓形成的重要因素。本研究结果显示,护理后快速康复外科组纤维蛋白原水平及全血高切黏度、全血低切黏度、血浆黏度和DVT发生率均明显低于常规护理组,表明接受快速康复外科护理有利于减少血栓形成。分析原因为:快速康复外科干预后患者的心理应激水平减弱,减轻了患者的生理应激,从而减轻了对血管的损伤,且术后饮食指导和功能锻炼可促进患者血液循环,改善血液流变性。另外术中室内温度低,长时间暴露,大量液体输入导致体温下降,血液黏度增加,纤维蛋白原水平升高,血管阻力增加[14]。而快速康复外科干预时术中对患者进行保温处理,对输液进行加热,有效避免了这种情况的发生。
术后关节功能的恢复也是评价手术效果的重要指标,术后有效的功能锻炼是影响肢体功能恢复的重要因素之一[15]。但由于术后疼痛,部分患者可能自我锻炼意愿低,影响术后恢复,或者错误的锻炼导致创面撕裂、假体移位等不良事件[16]。因此,对患者进行合理的康复训练具有重要意义。快速康复外科干预能促进患者血液循环,加速炎症因子的吸收,从而缓解疼痛;能提高患者代谢能力,加速患者关节液吸收,减少患肢软组织粘连;关节功能的持续锻炼可以促进软组织的修复和再生。本研究结果显示,快速康复外科组护理后Harris得分明显高于常规护理组,表明快速康复外科护理能促进术后患者功能的恢复。
综上所述,快速康复外科护理方案能有效缓解老年髋关节置换术患者的不良情绪和疼痛,改善血液流变学,促进术后髋关节功能恢复,降低术后DVT发生率。
利益冲突:所有作者均声明不存在利益冲突。

