腹腔镜保守治疗术后联用促性腺激素释放激素激动剂对子宫内膜异位症 (EMT) 合并不孕症患者临床妊娠的影响
陈 群
(广州中医药大学金沙洲医院妇科 广州 510000)
子宫内膜异位症(endometriosis,EMT)简称内异症,因患者盆腔粘连、卵巢功能异常、输卵管粘连闭锁等原因导致,常表现为痛经加重、月经异常、盆腔疼痛等症状,不孕率高达40%[1],故应积极采取治疗。腹腔镜保守治疗术是目前临床上治疗EMT最常用的方法,但手术过程中容易遗漏微小病灶,术后复发率高。促性腺激素释放激素激动剂(GnRH-a)可对下丘脑-垂体-卵巢轴进行降调节,使机体处于假绝经状态,使子宫内膜脱落,其与腹腔镜保守治疗术联合可能会提高病灶消除率[2],但其是否可以提高EMT患者妊娠率仍有争议,故研究腹腔镜保守治疗术后联用GnRH-a对EMT合并不孕症患者临床妊娠的影响,现报道如下。
1 资料与方法
1.1 一般资料
选取在2018年2月~2019年2月期间,于我院治疗子宫内膜异位症合并不孕症患者共56例,采用随机数字表法分为研究组和对照组各28例。其中研究组平均年龄(28.9±0.6)岁,平均病程(2.43±0.57)年,平均囊肿直径(5.58±1.83)cm;r-AFS分期:Ⅲ期18例,Ⅳ期10例;囊肿位置:单侧19例,双侧9例;月经周期22~35d,平均月经周期(28.62±3.49)d。对照组平均年龄(27.3±0.4)岁,平均病程(2.52±0.34)年,平均囊肿直径(5.68±1.89)cm;r-AFS分期:Ⅲ期19例,Ⅳ期9例;囊肿位置:单侧17例,双侧11例;月经周期22~37d,平均月经周期(28.68±3.51)d。两组年龄、病程、r-AFS分期、囊肿直径、囊肿位置等基线资料对比无统计学差异(P>0.05)。本研究通过伦理委员会批准,患者及其家属已签署知情同意书。
1.2 纳入和排除标准
纳入标准:(1)经病理学检查确诊并符合EMT诊断标准、美国生殖医学会分期为Ⅲ~Ⅳ期,合并不孕症者[3];(2)有生育意愿,已婚未育,年龄20~40岁;(3)近6个月无激素治疗史;(4)无生殖道畸形。
排除标准:(1)未确诊或美国生殖医学会分期为Ⅰ~Ⅱ期;(2)伴严重的心脑血管疾病,肝肾功能不全,消化道疾病等合并症者;(3)有腹腔镜手术禁忌症者;(4)伴心理、精神性疾病患者。
1.3 方法
对照组行腹腔镜保守治疗术。在患者月经结束后3~7d进行手术,经气管插管全麻后,取截石位,常规三孔手术操作,建立CO2气腹,置入腹腔镜后详细探查盆腹腔各部位,根据患者病情行盆腔粘连分解术、囊肿剥除术、子宫输卵管通液术、腺肌瘤减灶术、直肠子宫凹重建等,使盆腔内脏器恢复正常解剖形态,并暴露宫骶韧带,如发现息肉、肌瘤需将其切除。对于所见微小可用钝性、锐性结合的方式利用双极灼烧直接破坏病灶,手术创面使用涂抹透明质酸钠预防术后粘连,术毕使用电凝止血,采用生理盐水反复冲洗盆腔,依次缝合,关闭操作孔。
研究组在对照组手术治疗基础上联合醋酸亮丙瑞林(上海丽珠制药有限公司,国药准字H20093852,3.75mg/支),术后月经来潮的1~5d内进行皮下注射,每次注射1支,28d为一注射周期,共注射4个周期。
术后接受12个月的随访。
1.4 观察指标及评价标准
观察两组的治疗效果、卵巢功能(雌二醇(E2)、促黄体生成素(LH)、促卵泡成熟激素(FSH)水平),追踪随访两组治疗后6个月、9个月、12个月的自然妊娠率以及12个月内的复发率。治疗效果评价标准:(1)显效:盆腔包块消失,痛经和慢性盆腔痛症状消失,治疗后12个月随访未见复发;(2)有效:盆腔包块明显减小,痛经和慢性盆腔痛症状明显好转;(3)无效:盆腔包块、痛经和慢性盆腔痛等症状均未改善。总有效率=(有效+显效)/ 总例数×100%。于患者月经来潮结束后3~5d内采集空腹外周静脉血3~5ml,离心后取血清采用电化学发光法(AU5800)测定激素水平。
1.5 统计学方法

2 结果
2.1 两组临床治疗效果对比
研究组总有效率明显高于对照组,差异具有统计学意义(P<0.05),见表1。
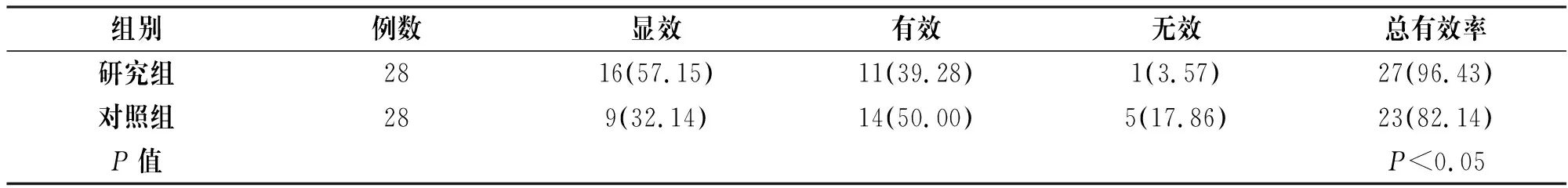
表1 两组临床治疗效果对比 [n(%)]
2.2 两组患者治疗后卵巢功能对比
治疗前两组E2、LH、FSH水平无明显差异(P>0.05),治疗后两组E2、LH、FSH水平均有所下降,且研究组下降程度较对照组更显著,差异具有统计学意义(P<0.05),见表2。
表2 两组患者治疗后卵巢功能对比
2.3 随访两组患者治疗后自然妊娠率及12个月内复发率对比
研究组治疗后第6个月、第9个月、第12个月自然妊娠率显著高于对照组(P<0.05),研究组复发率显著低于对照组(P<0.05),见表3。

表3 随访两组患者治疗后自然妊娠率及12个月内复发率对比[n(%)]
3 讨论
EMT是指子宫腔被覆内膜及宫体肌层以外的部位出现了子宫内膜组织,常见于子宫内膜组织侵犯卵巢,异位内膜组织逐渐纤维化形成结节,严重可致不孕,对育龄期妇女的身心健康造成极大的危害[4]。腹腔镜保守手术是治疗EMT最常见的方法,但深入的异位病灶及肉眼无法观察的微小病灶无法彻底消除,王丹丹等[5]的研究证实单纯使用腹腔镜保守治疗EMT复发率较高,故术后需联合有效药物辅助治疗。GnRH-α可减少卵巢分泌雌激素,抑制子宫内膜细胞的生长,可能会有助于降低EMT的复发率,值得研究。为研究腹腔镜保守治疗术后联用GnRH-a对EMT合并不孕症患者临床妊娠的影响,现讨论如下。
GnRH-α为人工合成的促性腺激素释放激素,可通过下丘脑-垂体-卵巢轴的降调节作用减少雌激素分泌,抑制内膜组织纤维化的同时促进子宫内膜上皮细胞凋亡,使异位组织逐渐萎缩、退化[6]。
本研究中,研究组治疗总有效率高于观察组(P<0.05),说明腹腔镜保守治疗术联用GnRH-a较单纯腹腔镜保守治疗术治疗效果更好。因腹腔镜保守治疗术可通过分离盆腔粘连、去除病灶、修复输卵管等措施清除子宫的包块、囊肿等异常组织,可减少囊肿液中的炎症细胞和水解酶,改善盆腔微环境和疼痛。在此基础上予以GnRH-a,可使身体在短时间内处于假绝经状态,通过抑制盆腔内血管生成和细胞增殖从而使上皮细胞凋亡,同时可减轻盆腔炎症,两者联合治疗可有效清除微小病灶及深入的异位萎缩病灶,控制疾病发展,提高治疗效果[7]。
GnRH-α是一种人工合成的十肽类化合物,相关研究显示[8],通常在使用后7~8d发挥其降调节作用,使卵泡发育与类固醇激素合成均处于受抑制状态。E2为卵巢内卵泡粒细胞分泌,其水平升高可促进子宫内膜增生;LH由腺垂体细胞分泌,有促雌激素分泌的作用,FSH可促进卵巢的生长。本研究中,治疗后研究组E2、LH、FSH水平较对照组下降程度更大(P<0.05),说明GnRH-α能有效减少卵巢分泌的雌激素。GnRH-α的生物活性远高于人体内GnRH,其作用与之相同,与垂体内GnRH受体结合后,可减少内源性E2的释放,下调垂体功能,抑制其释放FSH、LH,弱化卵巢功能。
自然妊娠率与盆腔微环境及输卵管条件有关。本研究中,研究组治疗后第6个月、第9个月、第12个月自然妊娠率均显著高于对照组(P<0.05),复发率明显低于对照组(14.28% vs 32.14%),且6个月内自然妊娠率在整年自然妊娠率中占比高达50%以上。表明相较于单纯腹腔镜保守治疗,腹腔镜联合GnRH-α治疗EMT可提高自然妊娠率和降低复发率。因单纯腹腔镜保守术可解除与周围组织的粘连,恢复盆腔的正常解剖功能,进而改善盆腔微环境,恢复卵巢功能,有助于提高卵子质量,进而提高自然妊娠率。联用GnRH-α治疗,可使卵巢处于假绝经状态,通过激素水平周期性波动使子宫异位部位内膜萎缩、脱落,并能使手术残留的较小病灶退化,从而降低术后复发机率;且停药后会在短期内恢复卵巢功能,使患者获得正常生育能力。
综上所述,腹腔镜保守治疗术后联用促性腺激素释放激素激动剂对子宫内膜异位症合并不孕症患者治疗效果更好,自然妊娠的几率更高,疾病复发率更低。在治疗后半年内盆腔内环境将达到最好状态,随时间推移会增加病情复发的可能性,建议患者在治疗后半年内进行积极的备孕。