前路松解与后路关节融合植骨治疗不可复性寰枢关节脱位一例
刘浩 周显平 李祖国 郭彩群 童卫华
患者,女,57岁。因颈部疼痛、左上肢麻木无力伴双下肢行走不稳4年,加重2个月于2017年11月5日入院。既往无颈部外伤、风湿和类风湿关节炎、结核以及肿瘤病史。体格检查:颈部外观未见明显异常,无发际低及短颈畸形,颈部旋转及屈伸活动明显受限,左上肢皮肤感觉明显减退,右下肢及双下肢皮肤感觉无减退,胸、腹部有明显束带感,鞍区感觉无减退,左侧三角肌、肱二头肌、伸腕肌、肱三头肌肌力4级,左手内肌肌力3级,右上肢及双下肢肌力4级,四肢肌张力明显增高,不能快走和迈大步走,双侧霍夫曼征阳性,双侧巴宾斯基征阳性,双下肢膝腱反射、跟腱反射亢进,双侧髌阵挛、踝阵挛可引出,术前尿、便未见明显异常。颈椎日本骨科协会(Japanese Orthopedic Association,JOA)评分11分。影像学检查:患者术前颈椎开口位、侧位、双斜位X线及颈椎过屈过伸动力位X线提示寰枢关节脱位(图1,2),寰齿间距(atlantodens interval,ADI)在过屈位和过伸位分别为8.58 mm和8.39 mm;颈椎三维CT平扫+重建提示先天游离齿状突,右侧寰枢侧块关节骨性融合(图3);颈椎MRI提示高位颈脊髓受压变细,局部高信号(图4)。术前行计算机断层造影(computed tomography angiography,CTA)检查未见椎动脉走行明显异常,未见椎动脉高跨。术前通过颈椎二维矢状面CT重建测量斜坡枢椎角为126°,通过颈椎MRI测量延髓脊髓角为127°。诊断:(1)寰枢关节脱位;(2)先天游离齿状突畸形并右侧寰枢侧块关节骨性融合;(3)高位颈脊髓压迫并不全瘫。完善相关术前检查,包括胸部CT、心电图、心脏彩超,血、尿、便常规,血生化、凝血功能、输血前4项、乙肝5项,均未见明显异常。手术治疗:采用全身麻醉,经鼻气管插管,患者取仰卧位,肩下垫枕使颈椎适度后伸。(1)牵引:安装颅骨牵引装置,行颅骨牵引,保持颈椎后伸体位并逐渐加大牵引力至患者体质量的1/5,患者体质量为50 kg,牵引力最大为10 kgf。“C”型臂X线机透视见寰枢关节仍不能复位,与牵引前相比无明显变化,考虑为先天性齿状突不连和右侧寰枢侧块关节骨性融合,为不可复性寰枢关节脱位,遂决定先行前路颌下松解,颅骨牵引力维持5 kgf。(2)经颌下入路松解:手术贴膜固定患者前额部,以维持颈椎后伸位,术中采用体感诱发电位监测。沿下颌骨中后部下方2 cm,右侧胸锁乳突肌内侧缘至舌骨做1个长约4 cm横型切口,依次切开皮肤、皮下、颈阔肌,沿颈阔肌深层上、下潜行分离,保护颌下腺,于二腹肌下方分离联合筋膜,向内侧牵开气管、食管,向外侧牵开颈动脉鞘,通过咽旁四边形间隙(上界:舌下神经、舌下动脉,下界:喉上神经、喉上动脉,内侧界:舌骨,外侧界:颈动脉鞘)分离咽后间隙疏松筋膜至颈椎前方(图5)。透视定位确认后,清理浅面软组织疤痕,于寰椎前弓下方横型切断头长肌、颈长肌及前纵韧带,切除少量寰椎前弓下缘骨质,清理寰齿之间的瘢痕和粘连组织。探查见右侧寰枢侧块关节骨性融合,用高速磨钻打磨去除右侧寰枢侧块关节之间增生的骨赘和关节软骨,用薄的枪钳和刮匙进一步扩大减压,直至右侧侧块关节完全打开。透视见寰枢关节解剖复位(图6)。逐层缝合切口,放置引流管。(3)颈后路寰枢关节融合固定:患者翻身取俯卧位。翻身过程中必须保持轴向牵引,以防因寰枢关节活动损伤脊髓,头颅置于Mayfield头架上,继续保持颅骨牵引,保持颈椎轻度(约20°)屈曲位。从枕骨隆突至C2棘突取颈后正中切口,长约5 cm,依次切开皮肤、皮下、深筋膜,行骨膜下剥离,充分显露C1后弓、C2侧块,保留颈半棘肌在C2棘突附丽点。寰椎椎弓根螺钉植入时将C2神经根和静脉丛略向下推开,用神经剥离子探查寰椎椎弓根内侧壁和外侧壁,沿寰椎椎弓根中点与寰椎后弓中下缘(与寰椎后弓上缘距离≥3 mm)进针,用磨钻开口,手钻小心向前方钻入,探测四壁皆骨性组织后安放定位针,“C”型臂X线机透视侧位见其方向合适,指向寰椎前结节中点,保持约15°内倾角,寰椎两侧拧入2枚直径3.5 mm、长度28 mm椎弓根螺钉。枢椎椎弓根螺钉植入时将C2神经根和静脉丛略向上推开,用神经剥离子探查枢椎椎弓根上缘和内缘,直视下沿枢椎椎弓根轴线分别拧入2枚直径3.5 mm、长度26 mm椎弓根螺钉,沿透视下复位后上颈椎生理曲度折弯横棒并安装,将寰枢椎椎弓根螺钉分别拧紧,再次透视见内固定位置良好,撤除颅骨牵引力。用磨钻将寰椎后弓、枢椎椎板、枢椎棘突上缘去皮质,准备好植骨床,将异体骨骨块(北京鑫康辰生物有限公司,中国)适当修剪,植入C1后弓至C2棘突和椎板间,骨块中间用磨钻打1个骨洞,分别用2根不可吸收缝线从骨洞穿出,穿过两侧横棒后打结,将异体骨骨块固定。切口内留置负压引流管,逐层缝合。术后处理:术后常规使用甘露醇125 ml,静滴,3 d;地塞米松10 mg,静滴,3 d;术后口服塞来昔布和盐酸乙哌立松片5 d;术后24 h拔除引流管;术后48 h佩戴头颈胸支具下床;术后第2天复查颈椎张口位及颈椎侧位X线,术后1周复查颈椎MRI和三维CT。术后12 d拆线出院。佩戴头颈胸支具6周,6周后改颈托固定。随访:术后6周、3个月及以后每3个月门诊复查,内容包括体格检查与影像学检查。体格检查包括四肢肌力、肌张力、感觉、反射和病理征检查;影像学检查包括颈椎张口位、侧位X线及颈椎三维CT,如果颈椎三维CT提示颈椎植骨块已融合,则进一步行颈椎动力位X线检查,同时每3个月复查颈椎MRI。效果评价:采用JOA评分对患者颈椎功能进行评价;影像学采用颈椎矢状位二维CT斜坡枢椎角和颈椎MRI正中矢状位延髓脊髓角对脊髓功能进行评价[1],采用颈椎矢状位二维CT见骨小梁通过植骨块与寰椎后弓和枢椎棘突相连则判定植骨融合,通过颈椎过屈过伸动力位X线表现判定寰枢椎稳定性。治疗结果:患者术后即感左上肢麻木明显减轻,左侧三角肌、肱二头肌、伸腕肌和肱三头肌肌力5级,左手内肌肌力4级,右上肢及双下肢肌力5级,四肢肌张力较术前明显降低,胸、腹部束带感明显减轻。术后第2天复查颈椎张口位及侧位X线示寰枢关节已完全复位,颈椎序列恢复良好;术后1周复查颈椎MRI示颈髓压迫已解除(图7),颈椎轴位CT示椎弓根螺钉位置良好;术后7个月颈椎过伸过屈动力位X线示颈椎稳定性良好,颈椎三维CT提示植骨块已发生骨性融合(图8~13),通过CT和MRI测量斜坡枢椎角为146°、延髓脊髓角为155°。术后3个月左手内肌肌力恢复至4级+,左上肢麻木消退,可快走和迈大步走。术后3 d JOA评分14分,术后3个月JOA评分15分,术后半年及以后JOA评分均为16分。
讨论寰枢椎位于颅颈交界区,寰枢椎脱位可压迫高位颈脊髓、延髓或椎动脉,严重者可能造成患者瘫痪或病死。寰枢关节脱位分为可复性寰枢关节脱位、难复性寰枢关节脱位和不可复性寰枢关节脱位[2]。其中不可复性寰枢关节脱位因患者病史长,C1-C2前方的关节囊、肌肉和韧带逐渐挛缩形成疤痕,还往往合并C1C2骨性融合,因此临床上治疗尤为棘手。本例患者因先天游离齿状突畸形合并右侧寰枢椎侧块关节骨性融合导致不可复性寰枢椎脱位,我们采用了颌下入路松解+后路寰枢关节融合异体骨植骨手术治疗,疗效令人满意。
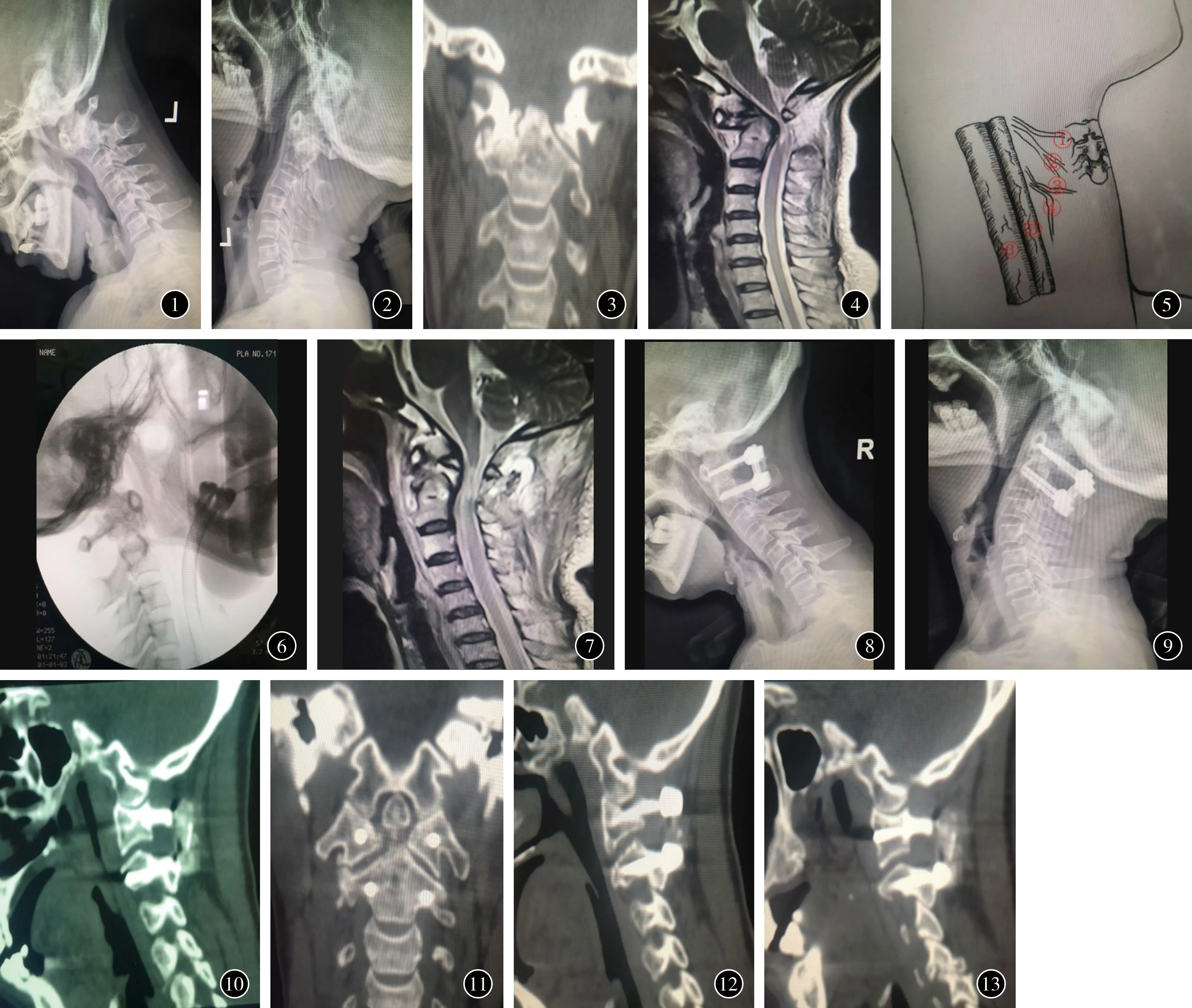
图1 术前颈椎过屈动力位X线示寰椎关节脱位 图2 术前颈椎过伸动力位X线示寰椎关节脱位 图3 术前颈椎冠状位CT示一侧寰枢侧块关节融合 图4 术前颈椎MRI示颈髓明显受压变细 图5 颌下手术入路示意图: ①舌下神经,②舌动脉,③喉上神经,④喉上动脉,⑤颈总动脉,⑥颈内静脉 图6 术中经颌下入路松解后寰枢关节复位 图7 术后1周颈椎MRI示颈髓压迫已解除 图8 术后颈椎过屈动力位X线示寰枢关节稳定 图9 术后颈椎过伸动力位X线示寰枢关节稳定 图10 术后7个月颈椎CT示植骨已融合 图11 术后7个月颈椎冠状位CT示寰枢侧块关节骨性融合已解除 图12,13 术后7个月颈椎CT示寰枢关节两侧侧块关节矢状位位置良好
一、不可复性寰枢关节脱位的松解方法
不可复性寰枢关节脱位是指C1和C2之间有骨性连接,术前经长时间牵引、麻醉下大力量牵引和单纯软组织松解仍不能复位的寰枢关节脱位。传统手术治疗方式为后路寰椎后弓切除、椎管减压和枕颈融合术,但术后减压效果不确定,尤其当神经压迫主要来自于前方的齿状突和枢椎椎体后上部时,后路减压手术往往不能有效改善严重寰枢椎脱位后凸畸形对下位颈椎曲线和生物力学状况的不良影响,同时枕颈融合术严重影响患者枕颈部活动[3]。有学者采用后路经寰枢椎侧块关节间植入融合器融合方式[4],对难复性和不可复性寰枢关节脱位患者也必须在前路充分松解的基础上才能完成。近年来的研究结果提示,通过前路寰枢椎关节松解可有效整复难复性和不可复性寰枢关节脱位,并可为脊髓减压和后路短节段固定融合提供有利条件[5]。寰枢椎前路松解可有效恢复颈椎正常曲度和序列,可使受压迫脊髓获得有效减压。
寰枢椎前路广泛松解包括软组织和骨性融合的松解,目前常用的路径有经口咽和经颌下入路。经口咽入路是传统术式,患者经鼻插管,开口器固定口腔,纵行切开咽后壁,剥离椎前肌肉,显露C1前弓至C3上缘,虽然具有显露方便、入路直接等优点,但是其术野深在,显露范围有限,口腔菌群污染,不是一类切口,术后感染率高,严重者可能因并发败血症危及生命,而且术后患者需要长时间鼻饲和气管造口,常常出现咽后壁伤口裂开、颞下颌关节损伤、发音改变和舌水肿等并发症,对术前准备和术后护理要求过高,因此在脊柱外科广泛应用需要一定时间[6]。经颌下入路是脊柱外科医生相对比较熟悉的手术入路,通过咽后途径直接显露寰枢椎,不经过口腔,避免了经口腔入路相关并发症;该入路为无菌切口,软组织覆盖较厚,安全性高,且利于对脑脊液漏的处理;同时该入路术前无需气管切开,从而避免了气管切开带来的创伤和相关并发症,大大缩短术后恢复周期。采用经颌下入路在分离过程中需注意保护颌下腺、面神经下颌缘支、舌下神经和喉上神经等重要结构。采用颌下入路松解时,首先需在寰椎前结节表面自中线向两侧切断挛缩的头长肌、颈长肌和前纵韧带;寰齿间隙的疤痕和粘连组织是阻碍复位的重要因素之一,需完全清理;可适当切除寰椎前结节下缘部分骨质,以电刀清理齿状突前方的软组织疤痕,以磨钻磨除骨性增生;侧块关节的处理是松解复位的关键步骤,用电刀或超薄枪钳打开关节囊,用高速磨钻去除增生骨赘和关节软骨,用刮刀和刮匙进一步清理关节面软骨,注意避免损伤椎动脉;对寰枢关节垂直向上脱位的患者需将寰椎前弓完全切除,可用锋利刮刀切断挛缩的齿状突尖韧带和翼状韧带;如果采用上述方法仍不能复位寰枢关节,则必须切除齿状突。
二、寰枢椎后路内固定方法
对于难复性和不可复性寰枢椎脱位,前路松解+后路寰枢椎短节段固定已成为手术治疗的标准术式,不应轻易牺牲寰枕关节和C2以下椎间关节。对寰椎可采用椎弓根螺钉固定,也可采用部分经寰椎椎弓根螺钉和侧块螺钉固定。对枢椎不但可采用椎弓根螺钉固定,还可行椎板螺钉、侧块螺钉和经寰枢侧块关节螺钉(Magerl螺钉)固定,尤其是在上颈椎和颅椎区出现骨性结构或血管变异,或者在采用常规内固定方式失败的情况下,可以采用组合式内固定技术,一侧采用椎弓根螺钉,另一侧采用关节突螺钉、椎板螺钉或侧块螺钉,可取得不错的临床疗效[7-8]。
Magerl螺钉固定技术可通过有效控制寰枢椎旋转、屈伸和侧屈获得更好的生物力学稳定性,被视为寰枢椎融合术式的金标准。选用Magerl螺钉固定时,需将C2神经根及血管丛挑起,显露枢椎椎弓峡部上面及枢椎上关节面后缘,以C2下关节突和椎板交界的下缘为进针点,用磨钻开口,用手钻沿椎弓峡部纵轴钻入,正位应与椎弓峡部中轴线一致,尽量压低手钻,使其由枢椎上关节面后1/3穿出,在侧位透视时指向寰椎前弓后缘的中点[9]。Magerl螺钉固定技术也存在一些缺点:①置入螺钉时进钉角度很大,存在损伤椎动脉的风险;②置入螺钉前要求寰枢关节达到解剖复位;③置入螺钉时手术切口相对较大;④不适用于鹅颈畸形患者。
有生物力学研究结果显示,后路寰枢椎椎弓根螺钉短节段固定具有与Magerl螺钉固定相当的三维稳定性及生物力学性能[10]。其中寰枢椎椎弓根螺钉不穿越寰枢关节,寰椎椎弓根螺钉贯穿后弓与侧块,枢椎椎弓根螺钉贯穿侧块、椎弓根和枢椎椎体,钉道长,把持力大,为术中同时完成固定与提拉提供了可能性;该技术可以利用椎弓根万向螺钉的提拉作用在术中对寰枢关节作进一步的复位,因此在置入螺钉时不需将寰枢关节完全复位,降低了脊髓与椎动脉损伤的发生率,尤其适用于因下颈椎前凸角度代偿性增大形成鹅颈畸形而无法置入Magerl螺钉的患者。但是,采用寰椎椎弓根螺钉技术对寰椎后弓及椎弓根的骨性结构有一定要求,若后弓椎弓根移行处的直径<4 mm则不适用寰椎椎弓根螺钉。因枢椎椎动脉高跨致枢椎椎弓根直径过小者也不适用枢椎椎弓根螺钉固定。
对寰椎椎弓根螺钉置入困难的患者,可选用部分经椎弓根螺钉和侧块螺钉。部分经椎弓根螺钉螺纹的上面和内、外侧均被寰椎后弓包绕,但螺钉螺纹突破寰椎后弓下缘而裸露;寰椎侧块螺钉仅前方被侧块骨质所包裹,在后弓下方处螺纹的上、下面和内、外侧均裸露。
有生物力学研究结果表明,上述3种螺钉固定方式中寰椎椎弓根螺钉固定的抗拔除力强度最大,单皮质固定即可以达到寰椎侧块螺钉双皮质固定的效果。
枢椎螺钉固定的方法有椎弓根螺钉、椎板螺钉和侧块螺钉3种,其区别也主要在于进钉点和螺钉路径。枢椎椎弓根螺钉经脊柱前、中、后3柱固定,与寰椎构成钉棒或钉板固定时可产生较大的提拉复位力量;枢椎椎板螺钉和侧块螺钉只固定于脊柱后柱,与寰椎构成钉棒或钉板连接时难以形成较大的提拉复位力量,因此只适用于可复性寰枢椎脱位或经前路松解和颅骨牵引寰枢关节已获得解剖复位的患者[11]。
目前有部分学者采用经口咽入路一期松解+前路钢板固定植骨融合术和内镜辅助经颈前路松解后路内固定治疗不可复性和难复性寰枢关节脱位,经过长期随访,均取得了良好的效果[12-13]。这为我们治疗难复性和不可复性寰枢关节脱位提供了很好的思路,但这两种手术方式难度大、并发症多且学习曲线长,短时间内还难以得到广泛应用。因此,前路松解+后路短节段固定仍是目前治疗不可复性和难复性寰枢关节脱位的主要方法,并可获得较好的效果。

