探讨保守治疗对急性单节段腰椎间盘突出坐骨神经直径的影响*
王永胜,陈有,杨广杰,倪文璐,胡玉藏
(河南大学第一附属医院骨科,河南开封 475000)
在腰腿疼患者中,腰椎间盘突出已是其致病的主要因素之一。目前,关于腰椎间盘突出症治疗,目前主要以保守治疗、手术治疗两种方法。保守治疗又是腰椎间盘突出的早期首选的治疗方法,且保守治疗又易于患者接受[1]。既往行传统开放性手术治疗,在髓核减压的过程中,常可见到水肿的神经根,目前已证实其是造成持续性下肢放射痛疼痛的主要原因[2]。文献显示:保守治疗是治疗急性腰椎间盘突出症的有效办法且效果显著。但是,保守治疗对坐骨神经直径的影响的报道还很少,本文拟通过分析河南大学第一附属医院急性腰椎间盘突出症采用保守治疗的患者的临床资料,B 超测量其前后的坐骨神经直径,分析保守治疗对坐骨神经直径的影响。
1 资料与方法
1.1 纳入与排除标准
纳入标准:①年龄在18~75 岁的患者;②影像学检查且能明确是单一节段突出的急性腰椎间盘突出症患者;③急性起病且采取保守治疗的患者;④排除其他因素造成的神经根性症状。
排除标准:①既往患脑梗塞、雷诺病、脊髓侧索硬化及外周神经病变的患者;②既往腰椎手术史的患者;③存在多节段突出或双下肢症状的患者;④慢性发病的患者;⑤坐骨神经在外周受到严重卡压的患者;⑥因存在内科其他疾病,不能绝对卧床的患者。
1.2 一般资料
收集2018 年6 月至2019 年6 月在河南大学第一附属医院就诊并确诊为急性单阶段腰椎间盘突出症共130 例。根据纳入及排除标准,在最终纳入的80 例患者中:男45 例,女35 例,年龄20~75 岁,平均(52.59±5.76)岁。80 例中L4/5突出的44 例(55.0%),L5/S1 的36 例(45.0%);左侧症状的患者48 例(60.0%),右侧32 例(40.0%)均行严格保守治疗。本研究通过河南大学第一附属医院伦理委员会批准。
1.3 影像学检查
坐骨神经直径的测定:所有患者保守治疗前及治疗后3 个月均需要行坐骨神经超声检查,具体操作方法如下:检查体位均采用俯卧位,受限定位臀横纹,尤其是中断的臀横纹,超声波要与下肢垂直,观察该段坐骨神经的直径与周围肌群的关系,测量此处坐骨神经直径并做详细记录;然后旋转探头,充分暴露长轴,通过上下移动超声探头,观察坐骨神经与周围肌群关系[3-4]。用相同方法测量健侧坐骨神经直径。两名超声医师的结果需经一致性检验,检验后取二者的平均值。完善其他的影像学检查,重点包括腰椎MRI 平扫、腰椎CT、腰椎正侧位,必要时腰椎双斜位、过伸过屈位X 线片。
1.4 保守治疗方法
①患者绝对木质硬板床卧床3~4 周;②药物以止痛消炎、活血化瘀、脱水、营养神经治疗为主;③适当行腰椎牵引及推拿;④辅助微波治疗。
1.5 统计学方法
采用SPSS 19.0 统计软件包进行统计学处理。计数资料以百分率(%)表示,比较采用χ2检验;计量资料以均数±标准差()表示,比较采用配对样本t检验或方差分析,可靠性检验其一致性采用组内相关系数(intraclass correlation coefficient,ICC)α 进行评估。P<0.05 为差异有统计学意义。
2 结果
2.1 超声检测可靠性检验
对参与的两位超声医师的测量方法行可靠性检验,确认两位医师的测量方法无显著性差异,一致性良好。前两位医师可靠性检验的结果如下:患侧坐骨神经(α=0.963,P=0.000),健侧坐骨神经(α=0.972,P=0.000)。保守治疗后两位医师可靠性检验的结果如下:患侧坐骨神经(α=0.962,P=0.000),健侧坐骨神经(α=0.971,P=0.000)。
2.2 单节段急性腰椎间盘突出对坐骨神经直径的影响
所有纳入标准的患者,在保守治疗前,超声结果提示坐骨神经直径:健侧(4.47±0.62)mm,患侧(5.29±1.02)mm,患侧较健侧明显弥漫性水肿,差异有统计学意义(t=6.725,P=0.000)。见图1。
2.3 保守治疗对坐骨神经直径的影响
经系统保守治疗后,水肿的坐骨神经明显变细,坐骨神经症状显著改善。经过3 个月的治疗,患侧由治疗前的(5.29±1.02)mm,下降为(4.68±0.62)mm,较保守治疗前减少了0.61 mm,差异有统计学意义(t=6.855,P=0.000);健侧坐骨神经:治疗前(4.47±0.62)mm,治疗后3 个月为(4.47±0.60)mm,直径无显著变化,差异无统计学意义(t=0.310,P=0.755)。见图2、3。

图1 保守治疗前患侧、健侧坐骨神经彩超图像
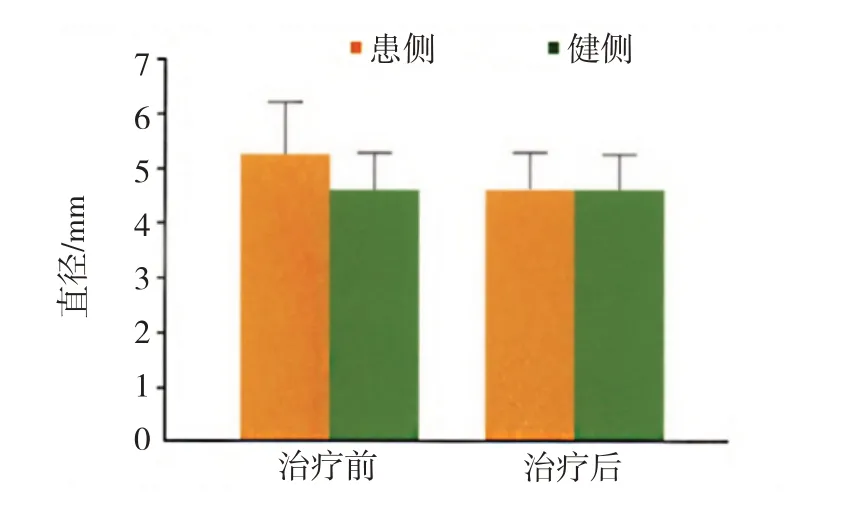
图2 保守治疗前后患侧与健侧坐骨神经直径的变化比较
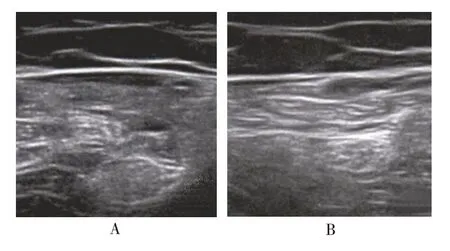
图3 保守治疗前后患侧坐骨神经彩超图像
3 讨论
周围神经损伤的病理生理基础:周围神经内环境的稳定是靠血-神经屏障的保护,这种屏障可在长期慢性卡压中遭到破坏,破坏后的屏障与神经根水肿紧密相关。神经束膜毛细血管在机械性卡压下通透性增加,水、蛋白质等大分子物质通过高通透性的束膜渗漏到神经内膜内,使其压力升高,进而阻断神经根周围的静脉血流,使神经纤维的脱髓鞘改变[6]。在该研究中,尝试应用超声来观测神经根的形态改变。但在椎板、关节突、肌肉等软组织的遮挡下,使超声观察神经根的形态变化时产生了难度。下腰椎的四个神经根共同构成坐骨神经[7],单节段的髓核突出可通过压迫神经根而造成坐骨神经水肿增粗,进而通过测量坐骨神经的直径间接了解神经受压情况。
通过对本研究中的80 例单侧急性腰椎间盘突出坐骨神经的超声改变,可知在患侧坐骨神经存在水肿增粗、质地、密度不均一;且其增粗的大小不一,最粗的为8.23 mm(健侧3.43 mm)。这种通过坐骨神经直径大小的变化可间接反映下腰椎神经根水肿情况,将来坐骨神经彩超可作为急性腰椎间突出症的一种辅助检查方法。此外,有文献报道坐骨神经的横截面积在评估坐骨神经的水肿程度也有较好的意义,但需要进一步前瞻性研究讨论[8]。
对急性腰椎间盘突出症进行原因分析,笔者知道髓核的退变是其根本原因。由于间盘髓核蛋白多糖降解、纤维环成分的改变,使髓核的抗张力下降,进而使间盘吸收或分散应力的能力下降,破裂的纤维环使其对髓核的把持力下降,继而对应的髓核压迫硬膜囊,有时突出或脱出的髓核进一步刺激相应的神经根,从而产生与神经根相对应的下肢症状。综上所知,腰椎间盘突出的主要原因是纤维环和髓核的抗压力性能降低[9]。人体在平卧状态下,间盘受自身体重的压迫力量下降50%左右,且在双膝屈曲平卧情况下间盘内压力可降至最低,因而在平卧状态下,椎间盘负荷下降,内压降低,进而促进病变椎间盘自身修复,避免病情加重,利于患者康复[10-11]。
在此次研究中,发现治疗前患侧坐骨神经明显水肿增粗,质地、密度不均一、直径不同程度增粗,患者坐骨神经痛的程度与其神经粗细息息相关。通过保守治疗,虽然对坐骨神经的压迫没有直接解除,但是治疗后3 个月患侧坐骨神经直径较治疗前明显下降,基本恢复到健侧水平,下肢放射痛症状显著减轻,部分患者完全消失。由此得知,保守治疗显著缩小坐骨神经直径。但是,本次研究对象均是单一节段的急性突出的患者,而没有多节段突出的患者,因此对于多节段急性腰椎间盘突出与坐骨神经的关系仍需进一步的探讨研究。同时,手术治疗在坐骨神经的变化方面仍缺少临床方面的证实。

