个体化营养指导改善老年衰弱病人机体营养状态及免疫功能的效果分析
秦新飞,夏冬梅,周映婷
惠州市中大惠亚医院,广东516081
老年衰弱为十分常见的临床综合征,因机体退行性改变、多种慢性疾病单独或相互交织所致,核心以生理储备减少或以多项指标异常为主[1-2]。老年衰弱往往与睡眠障碍、焦虑、抑郁等有关。所以,积极改善衰弱状态尤为重要[3]。以往临床护理中所用的营养支持方案千篇一律,缺乏个体化原则,效果不佳。个体化营养指导不仅仅关注营养素的摄入,还需病人从营养行为、营养气氛、睡眠等方面予以护理干预,以全面改善病人机体营养状态,提升护理服务质量,目前已在儿童生长发育[4]、围生期孕妇保健工作[5]中得到应用,但尚无关于老年衰弱病人的报道,故本研究围绕个体化营养指导对老年衰弱病人机体营养状态及免疫功能的影响效果展开分析,现报道如下。
1 资料与方法
1.1 一般资料
选取我院2019年1月—2019年12月收治的100例老年衰弱病人为研究对象,以随机数字表法分为对照组与观察组,各50例。其中对照组男33例,女17例;年龄:62~85(73.50±11.50)岁;原发病类型:冠状动脉粥样硬化性心脏病25例,慢性阻塞性肺疾病17例、糖尿病8例;原发病病程时间:5~15(10.00±5.00)年;体质指数:17.5~18.5(18.00±0.50)kg/m2;居住情况:与子女或配偶39例,独居11例;吸烟史:有38例,无12例;饮酒史:有33例,无17例;日常活动频率:经常(每周4次以上)10例,有时(每周3次或4次)21例,偶尔(每周3次以下)19例。观察组男35例,女15例;年龄:61~85(73.00±12.00)岁;原发病类型:冠状动脉粥样硬化性心脏病27例,慢性阻塞性肺疾病16例,糖尿病7例;原发病病程时间:5.5~15.0(10.25±4.75)年;体质指数:17.4~18.4(17.90±0.50)kg/m2;居住情况:与子女或配偶42例、独居8例;吸烟史:有40例,无10例;饮酒史:有35例,无15例;日常活动频率:经常(每周4次以上)8例,有时(每周3次或4次)24例,偶尔(每周3次以下)18例。两组老年衰弱病人性别、年龄、体质指数等一般资料比较,差异无统计学意义(P>0.05),有可比性。本研究已经医院医学伦理委员会批准。
1.2 纳入标准
①符合《亚太老年人衰弱管理临床实践指南》[6]中老年衰弱诊断标准者;②具备良好的认知功能,能够配合临床护理干预者;③具备一定活动能力者;④年龄≥60岁;⑤老年衰弱病人和(或)家属签署知情同意书。
1.3 排除标准
①严重认知功能障碍或者是精神障碍者;②需要长时间卧床者;③终末期恶性肿瘤者;④合并严重影响机体营养状态的疾病者;⑤长期营养支持者;⑥正在参加其他临床试验者。
1.4 研究方法
两组病人均接受为期3个月的护理,其余心理咨询、运动指导、疾病管理措施均一致。
1.4.1 对照组
采取常规饮食指导,无消化道疾病的病人均衡饮食,保持充足的热能供给,摄入富含丰富营养素的食物,以种类齐全、数量充足、比例恰当为主要饮食原则。具体食物组成如下:谷类食物300~500 g/d;蔬菜类食物400~500 g/d;水果类食物100~200 g/d;畜禽肉类食物50~100 g/d;鱼虾50 g/d;蛋类25~50 g/d;豆类及其制品50 g/d;油脂类<25 g/d;食盐<6 g/d。具体热量配比如下:每日热能摄入量2 000~2 400 kcal(1 kcal=4.18 kJ),其中蛋白质约占13%、糖类55%~65%、脂肪25%~30%[7]。餐次热能分配为早餐25%~30%、中餐40%、晚餐30%~35%[8]。存在消化系统疾病的病人以软食为主,全天热能1 800 kcal,其中蛋白质约占15%、糖类55%~65%、脂肪<25%,按照少食多餐原则进食,每天5餐或6餐,正餐食物总摄入量控制在300 mL左右,主食以热粥、面条、馄饨、糕点为主,果蔬包括菠菜、茄子、土豆、菜花等,适量补充豆类及豆制品、奶类、蛋类、肉类等食物。禁食质地较硬、产气、油腻、刺激性的食物。糖尿病病人称重饮食并控制热能摄入总量,将体重控制在标准或略低的水平。糖类食物摄入量占总热能的55%~60%,脂肪控制在20%~30%、胆固醇单日摄入量控制在300 mg以下,蛋白质则按照1.0g/(kg·d)摄入,视情况可调整至1.2~1.5 g/(kg·d)[9]。补充充足的维生素以及矿物质,定时、定量进餐。
1.4.2 观察组
采取个体化营养指导,总体原则如下:平衡膳食;能量供给与机体所需相适应;确保优质蛋白质、微量元素以及维生素的充足供给;清淡饮食;食物适合老年衰弱病人咀嚼、吞咽以及消化;若食物摄入无法满足机体所需则合理补充营养素。制定个体化干预目标:60~70岁病人体质指数控制在20 kg/m2及以上,70岁以上则控制在22 kg/m2及以上。具体指导内容如下。
1.4.2.1 蛋白质
老年衰弱病人优先选择优质蛋白,占比维持在50%以上且日均摄入量控制在1.0~1.5 g/kg,均衡分配至三餐之中。同时补充富含亮氨酸等支链氨基酸的优质蛋白质,如乳清蛋白粉、动物蛋白等,每餐膳食蛋白质25~30 g。食物组合如下:①牛肉50 g、鱼肉50 g、牛奶200 g;②瘦猪肉50 g、鸡肉60 g、鸡肝20 g;③鸭肉50 g、虾60 g、豆腐80 g,根据病人实际情况合理选用或者是定期轮换。
1.4.2.2 维生素D和钙
动态监测维生素D含量,当25羟维生素D<50 nmol/L时每天补充800 IU维生素D。食物组合如下:①牛奶500 mL、豆腐100 g、虾皮5 g、蛋类50 g、绿叶菜200 g、鱼类100 g;②牛奶300 mL、豆腐干60 g、芝麻酱10 g、蛋类50 g、绿叶菜250 g、鱼类100 g。根据病人实际情况合理选用或者是定期轮换。
1.4.2.3 微量元素
79岁以下病人磷700 mg/d、钾2 000 mg/d、钠1 400 mg/d、镁320 mg/d、氯2 200 mg/d、铁12 mg/d、碘120 μg/d、锌12.5 mg/d(男)或7.5 mg/d(女)、硒60 μg/d、铜0.8 mg/d。80岁(含)以上病人磷670 mg/d、钾2 000 mg/d、钠1 300 mg/d、镁310 mg/d、氯2 000 mg/d、铁12 mg/d、碘120 μg/d、锌12.5 mg/d(男)或7.5 mg/d(女)、硒60 μg/d、铜0.8 mg/d。
1.4.2.4 水和膳食纤维
男病人每日水总摄入量3.0 L、女病人2.7 L,膳食纤维均为25 g/d。
1.5 观察指标
选取营养状态、免疫功能、衰弱状态评分、营养状态评分、5次座椅站立试验结果、不良事件发生率为观察指标。营养状态包括血清总蛋白、血清白蛋白、血清前白蛋白、转铁蛋白,采血后使用日本奥林巴斯株式会社生产的600全自动生化分析仪测定。免疫功能由免疫球蛋白(免疫球蛋白A、免疫球蛋白G、免疫球蛋白M)和T淋巴细胞亚群(CD3+、CD4+、CD8+、CD4+/CD8+)组成,采血后使用美国贝克曼库尔特公司生产的CytoFLEX流式细胞仪测定。衰弱状态评分利用Fried衰弱表型[10]评估,总分0~5分,数值越高衰弱越严重。营养状态评分利用微型营养评估量表[11]测定,总分0~30分,数值越高营养状态越好。5次座椅站立试验结果为完成5次站起坐下所需时间的平均值。不良事件包括跌倒、院内感染、压力性损伤。营养状态、免疫功能、衰弱状态评分、营养状态评分、5次座椅站立试验结果于干预前、干预3个月时由责任护士测定,不良事件于干预3个月后由责任护士统计。
1.6 统计学方法

2 结果
2.1 两组病人干预前后营养状态比较(见表1)
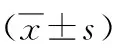
表1 两组病人干预前后营养状态比较
2.2 两组病人护理前后功能评分及5次座椅站立试验结果比较(见表2)
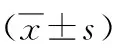
表2 两组病人干预前后功能评分及5次座椅站立试验结果比较
2.3 两组病人干预前后免疫功能比较
2.3.1 两组病人干预前后免疫球蛋白比较(见表3)
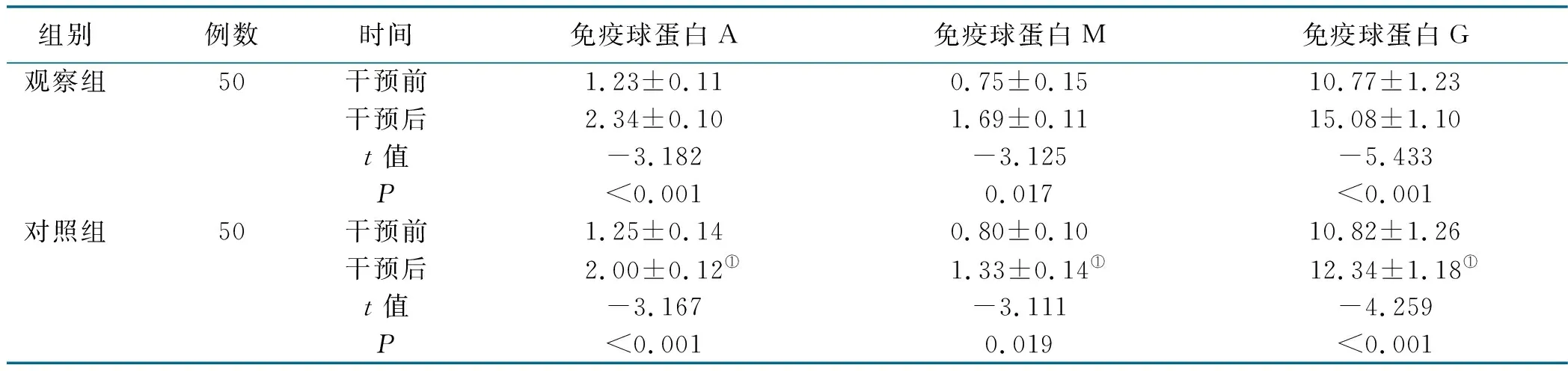
表3 两组病人干预前后免疫球蛋白比较 单位:g/L
2.3.2 两组病人干预前后T淋巴细胞亚群比较(见表4)
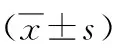
表4 两组病人干预前后T淋巴细胞亚群比较
2.4 两组不良事件发生率比较(见表5)

表5 两组不良事件发生率比较
3 讨论
3.1 个体化营养指导有助于改善老年衰弱病人营养状态
本研究结果显示,相较于常规饮食指导,个体化营养指导更有助于改善老年衰弱病人营养状态,观察组病人血清总蛋白、血清白蛋白、血清前白蛋白、转铁蛋白、营养状态评分更高,5次座椅站立试验所需时间更短、衰弱状态评分更低。随着人口老龄化,人们普遍存在衰弱,老年人成为慢性疾病的主要发病人群,更为严重的是绝大多数慢性疾病却并未引起足够的重视。衰弱不同于衰老,后者属于人体正常的生理过程,而衰弱则是与疾病的发生、体能的下降有关[12-13]。根据不完全统计显示,我国老年衰弱发病率为4.9%~14.9%,65岁以上老年人发病率提高至11%以上,80岁以上人群高达20%~40%[14]。营养状态高低与摄入的食物质量、消化/吸收及代谢能力可直接影响或可以作为鉴别健康或者是疾病程度的重要参照标准,血清总蛋白、血清白蛋白、血清前白蛋白、转铁蛋白则能够反映短期机体营养状态变化[15]。给予个体化营养指导可以围绕老年衰弱病人实际情况提供具有针对性的膳食干预,促使其能够从外界摄取更多的营养物质,实现改善机体长期存在的营养失衡状态的目的。
3.2 个体化营养指导有助于改善老年衰弱病人免疫功能
本研究结果显示,个体化营养指导有助于改善老年衰弱病人免疫功能,观察组干预后的免疫球蛋白、T淋巴细胞亚群较同期对照组更佳。目前,针对衰弱的预防措施包括主动锻炼、均衡营养、积极生活3种,其中均衡营养占有重要地位[16]。个体化营养指导是围绕病人实际情况,充分遵循个体化原则开展的营养指导与干预[17]。营养不良必然会导致免疫功能的下降,削弱机体抵抗能力而导致并发症的发生,人体的免疫功能由免疫球蛋白(免疫球蛋白A、免疫球蛋白G、免疫球蛋白M)和T淋巴细胞亚群(CD3+、CD4+、CD8+、CD4+/CD8+)组成,对以上指标进行检测有助于评估老年衰弱病人免疫功能[18]。通过个体化营养指导可以促使其获取充足的营养物质,为维持免疫功能正常运转提供保障。
3.3 个体化营养指导有助于降低老年衰弱病人不良事件发生率
在整个住院期间,观察组仅4.00%的病人发生不良事件,而同期对照组高达14.00%。由此可知,个体化营养指导更有利于降低老年衰弱病人不良事件发生率。老年衰弱病人可能并没有失能,但不良事件发生率却会大幅提高,住院的老年衰老病人跌倒、医院感染、死亡的风险激增,并且普遍伴有压力性损伤、认知功能障碍等问题[19]。与正常老年病人相比,老年衰弱病人平均死亡风险提升15%~50%,而采取行之有效的预防及干预措施则能够降低3%~5%的死亡风险[20]。营养状态差、免疫功能低下、运动能力低容易导致老年衰弱病人出现一系列不良事件,如跌倒、院内感染、压力性损伤等。故给予老年衰弱病人个体化营养干预尤为重要。
4 小结
综上所述,个体化营养指导有助于改善老年衰弱病人机体营养状态及免疫功能,降低不良事件发生率,但本结果尚需大样本、多中心的随机对照试验予以支持。

