磁共振多序列成像对肛瘘诊断的准确性
包晓敏
(苏州市中医医院<南京中医药大学附属苏州医院>放射科 江苏 苏州 215000)
肛瘘在临床中属于肛管炎症性疾病,表现为肛腺急性化脓性感染,若腺体引流不畅,极易产生内外括约肌间脓肿,能够通过自发引流路径流入肛管,治愈,若引流异常极易出现急性肛周脓肿,需通过手术治疗。但因该病变部位较为隐私,症状不明显,使患者措施最佳治疗时间,导致肛瘘,严重影响生活与工作[1]。需手术前对肛瘘外瘘口、肛瘘内口、瘘管走行与肌肉组织关系有效明确,对选择最佳手术方式,改善预后意义重大。
1 资料与方法
1.1 一般资料
对我院2015 年3 月—2019 年3 月肛瘘患者进行分析,采用回顾性分析方法对本院43 例肛瘘患者病历资料进行总结,均行MRI 检查。男38 例,女5 例;年龄22 ~51 岁,平均(37.59±3.36)岁。所有患者均表现为脓性分泌物、肛周疼痛等症状。
1.2 治疗方法
患者检查前未做肠道准备,未在瘘管内放置标记物。采用GE Signa HDE 1.5T 磁共振成像系统实施检查。对患者诊断期间,患者保持仰卧状态,通过躯体中线进行矢状位T2WI 成像,且确定肛管结构部位,在对肛管扫描期间以轴位与冠状位为主,扫描层面与肛管长轴保持平行。扫描序列:轴面FSE T1WI 平扫TR 517 ms,TE12 ms,层厚4 mm,层间距0.5 mm. T2 fs FRFSE:TR5982 ms, TE 60 ms;轴面DWI 弥散加权成像;轴面FSE T1WI 增强扫描TR763 ms, TE12 ms,层厚4 mm,层间距0.5 mm,加脂肪抑制。轴面3D-FSPGR TR4 ms, TE 2 ms 平扫加增强,层厚1.5 mm,并图像进行冠状面重建。
1.3 统计学方法
通过SPSS 23.0 软件可对本文数据科学分析,定性资料通过χ2进行检验,以(%、n)表示,两组数据差异具有统计学意义P<0.05。
2 结果
2.1 对比不同磁共振成像序列对43 个肛瘘外瘘口情况
研究显示,在所有患者中发现43 个肛瘘。T2 fs FRFSE 显示18 个肛瘘,FSE T1WI 增强显示25 个肛瘘,3D-FSPGR 显示40 个肛瘘,表明3D-FSPGR 显示准确率显著高于T2 fs FRFSE 与T1WI 增强,数据差异明显(P<0.05),见表1。
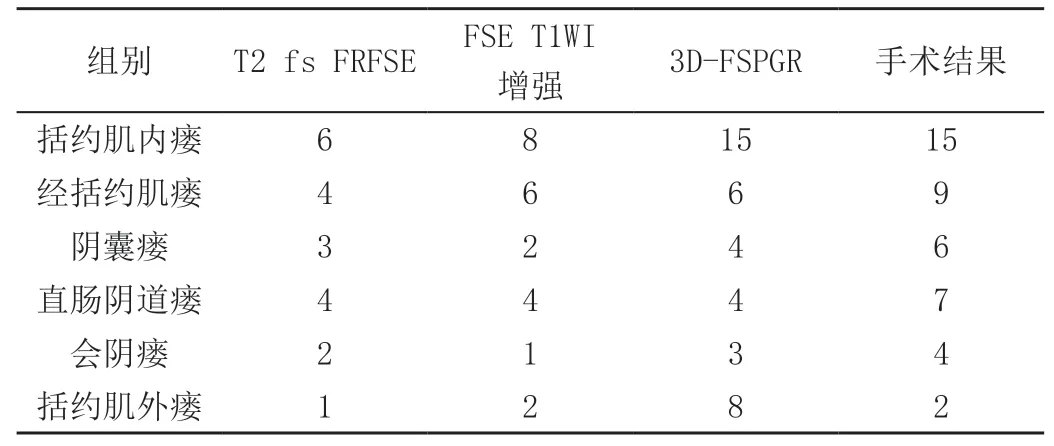
表1 不同磁共振成像序列对43 个肛瘘外瘘口显示(%、n,个)
2.2 对比不同磁共振成像序列对28 个肛瘘外瘘口情况
T2 fs FRFSE 显示10 个肛瘘,FSE T1WI 增强显示14 个肛瘘,3D-FSPGR 显示23 个肛瘘,表明3D-FSPGR 显示准确率显著高于T2 fs FRFSE 与T1WI 增强,数据差异明显(P<0.05),见表2。
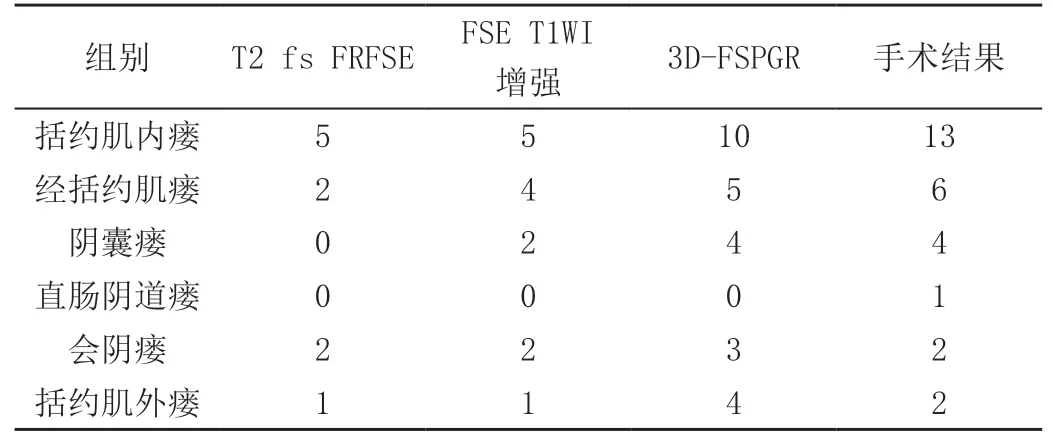
表2 不同磁共振成像序列对28 个肛瘘外瘘口显示(%、n,个)
3 讨论
磁共振成像能够显示瘘管与周围纤维组织,报道发现通过T1WI 信号可显示出不同形状,如囊袋状、条带状,T1WI 信号较肌肉组织低,T2wI、DWI 及T2wI 抑脂像上呈高信号。急性期管腔中有大量脓液,所以通过T2WI可显示出高信号,同时肛周脂肪组织呈高信号,对比显示无差异。若对脂肪进行抑制,在低信号基础上相关信号呈高信号且清晰度高,如囊状、条带状、囊状等,因此急性期肛瘘MRI 平扫序列为抑脂T2WI。纤维组织在瘘管外层,增强扫描序列不强化;瘘管周围炎症组织强化较正常组织明显,能够对炎症范围有效显示,便于肛瘘分型[2]。本文对于显示主瘘管的敏感度与特异度分别为89.2%和75%,对肛瘘内口显示的敏感度及特异度分别为80%和75%。通过对患者磁共振影像学资料分析发现,原发瘘管管径相对较粗,但是急性感染期患者除外,原发瘘管、分支瘘管及周围纤维化结构显示清晰。分支瘘管于压脂像显示最佳,表现为主瘘管边缘光整度差,有高信号影与主瘘管相连,分支瘘管延伸方向不受限制。研究发现瘘管漏诊主要是因瘘管或支管管径细小、不同内口或外口相邻,复杂性肛瘘结构紊乱导致结构清晰度低,且不完全压脂等导致漏诊。在T2wI 压脂像与T1wI 增强像,前列腺、阴道、肛管直肠周围血管信号高,易与分支瘘管混淆。需通过MRI 横轴位与冠状位进行观察,肛瘘支管连接于主瘘管中,其走形无规律,并有中断或盲端及末端增粗征象,而脏器周围血管有一定对称性,但也会出现非对称情况。研究发现,细小支管走行在主瘘管内下方,同时通过肛门内括约肌。瘘管支管管径纤细在T2wI 序列中与正常组织易混淆,在T2wI 抑脂序列中的信号较低,易导致漏诊[3]。在漏诊患者中,瘘管大多位于括约肌间隙,括约肌间隙内填充脂肪组织在T2wI 抑脂序列上细小瘘管漏诊率较高。在复杂性肛瘘患者的磁共振图像中,肛周脓肿形状为马蹄状,有内口与直肠相通,认为盆底组织炎性反应较严重,病变周围信号混杂。脓肿信号与瘘管相似度极高,在T2WI 与T2WI 抑脂序列中呈囊状高信号影,在DWI 序列上呈高信号,增强扫描呈边缘强化。
肛管内成像技术种类较多,如MRI、CT、腔内超声等,腔内超声可探测肛管正常结构,但因腔内超声检查对操作者专业性要求较高,同时对比度与分辨率较其他检查相比差,导致直肠外括约肌显示质量低。CT 检查对直肠区域有较好检查效果,但很难进行软组织比较,很难显示区域解剖结构[4]。MRI 分辨率高,可多方位、多参数以及多序列检查,对机体不造成损伤,有较好的信号敏感度,可清晰显示肛瘘、肛周肌肉等组织,同时能够对病变异常进行详细观察,有效降低漏诊率。
在临床中应用MRI 前,通过瘘管造影对肛周瘘进行检查是临床中的常规方法,但较手术结果会降低瘘管造影诊断正确率低,且瘘管造影很难对肛管解剖结构有效显示,无法对瘘管与直肠括约肌间的关系进行判断。通过MRI 检查可显示瘘管,且能够显示瘘管与盆底、肛管结构间的关系,同时对无电离辐射与相关并发症进行检查,是进行肛瘘术前诊断的主要方法。MRI 检查序列多,T1WI 平扫瘘管表现为低信号,而T1WI 增强扫描呈高信号,可较好显示瘘管。FSE T1WI 增强扫描则可强化富血管炎性瘘管壁,能够显示主瘘管、分支瘘管等。轴、冠状面T2 fs FRFSE 序列能够显示内外瘘口,提示该序列存在限制[5]。3D FSPGR 序列射频脉冲主要以超短TR、TE 以及小角度为主,采用多种快速采集技术,能够进行三维重建,扫描时间较其他两种序列时间短,动脉早期瘘管壁强化较其他组织早,可使炎性瘘管壁显示与周围小血管有效区分,有助于病变鉴别诊断。研究结果显示,3D-FSPGR序列对肛瘘外瘘口检查准确率较高,但3D-FSPGR 薄层图像在冠状面重建方面,对细小肛瘘瘘管显示欠佳,主要是因图像重建数据并非等体素扫描数据,重建后会降低图像纵向空间分辨率,影响冠状面图像质量[6]。
综上所述,3D-FSPGR 序列对肛瘘术前诊断具有较高敏感性,可提升显示率,不同扫描序列联合可使术前诊断结果更为明确。

