带线锚钉在前交叉韧带重建术中的应用效果及其对术后跪地痛的影响
赵潇雄 任世祥 林 源 张 博
(首都医科大学附属北京朝阳医院骨科,北京 100020)
前交叉韧带(anterior cruciate ligament,ACL)重建术作为一种成功的手术术式,能够有效地恢复前交叉韧带损伤后的膝关节稳定性及功能[1-3]。生物可吸收挤压螺钉(bio-absorbable interference screw, BIS)是目前前交叉韧带重建术常用的移植物内固定物装置[4-8]。虽然挤压螺钉固定稳固,但生物力学研究[5,9]显示,在低应力下存在移植物胫骨侧游离缘的滑移,可能造成骨道扩大、移植物张力下降,甚至手术早期失败。所以临床上在胫骨侧应用挤压螺钉的同时常常加用门形钉(Staple)进行联合固定,以减小手术早期失败的风险[10-11]。但是,在临床观察中有研究者[12]发现,门形钉放置的部位常常引起局部疼痛,特别是常常需要跪姿进行工作或家务的患者,常常需要进行二次手术取出门形钉,给患者造成二次手术创伤及经济负担。为此,本研究团队应用带线锚钉(suture anchor, SA)替代门形钉与可吸收挤压螺钉联合应用于前交叉韧带重建术胫骨侧移植物的固定,观察其术后临床效果,现报告如下。
1 对象与方法
1.1 研究对象
选择2015年3月至2017年5月首都医科大学附属北京朝阳医院骨科收治的主因前交叉韧带断裂拟行关节镜下前交叉韧带同种异体肌腱重建术的76例患者为研究对象,按照组间基线特征匹配的原则分为带线锚钉组(37例)及门形钉组(39例)。其中带线锚钉组男性15例,女性22例,平均年龄(28.4±4.5)岁。门形钉组男性14例,女性25例,平均年龄(27.7±5.2)岁。所有患者均签署手术知情同意书,并对手术过程知情。两组患者手术均由同一组医生进行。纳入标准:①通过磁共振成像(magnetic resonance imaging, MRI)明确诊断前交叉韧带断裂;②入院行关节镜下前交叉韧带重建手术。排除标准:① 年龄大于40岁;②合并半月板或其他韧带损伤;③存在精神疾病;④存在骨质疏松;⑤无法按照要求进行康复锻炼或随访。本研究方案由医院伦理委员会审核通过。
1.2 手术方式
所有入组患者均采用腰硬联合麻醉,仰卧位,于大腿根部放置气囊止血带。碘酒乙醇消毒,驱血后上止血带,压力为患者收缩压的2倍加60 mmHg(280~340 mmHg,1 mmHg=0.133 kPa),手术时间控制在90 min 以内。手术在关节镜下进行,采用常规前外侧及前内侧入路。于膝关节髌韧带外侧旁1.5 cm作一切口,伸入关节镜,按照髌上囊、髌股关节、外侧沟、外侧间室、内侧沟、内侧间室、髁间窝的顺序进行观察,在关节镜观察下于膝关节髌旁内侧以5 mL注射器针头刺入关节腔内进行定位,并根据定位作前内侧入路。于前内侧入路置入刨刀,清理膝关节内滑膜,观察内外侧半月板有无损伤,如存在损伤则根据情况行半月板成形或缝合术。确定前交叉韧带损伤,完全清除前交叉韧带残束,取两根同种异体肌腱,肌腱两侧用骨科2号线进行编织缝合,并测量直径大小。胫骨侧骨道采用残端定位法,取胫骨结节内侧斜形切口,长约1.5 cm,胫骨定位器角度为55°,自胫骨结节内下方向前交叉韧带胫骨止点方向建立骨道,长度34~40 mm,平均长度(36.4±2.3) cm。股骨侧骨道建立采用住院医师脊定位方法。股骨骨道建立时,膝关节极度屈曲进行,导针由前内侧入路进入关节腔,按照“右膝10点、左膝2点”方向钻通股骨骨道,测量股骨骨道长度38~44 mm,平均长度(40.2±1.36)mm。股骨骨道和胫骨骨道直径与移植物直径相同。用牵引线由胫骨隧道至股骨隧道引入移植物,股骨侧以EndoButton(施乐辉公司,美国)固定,胫骨侧两组均应用可吸收挤压螺钉(Inion公司,芬兰)固定,带线锚钉组移植物尾端采用带线锚钉(TWINS-FIX,施乐辉公司,美国)进行固定,用4.5 mm丝锥于胫骨骨道下方1 cm处开孔,拧入一枚带线锚钉,锚钉缝线编织缝合移植物尾端,两两打结,最后切断多余移植物及缝线(图1)。门形钉组采用门形钉(AX, Arthrex公司,美国)进行固定,于胫骨骨道下方1 cm处打入门形钉,将移植物卡入门形钉内,最后切断多余移植物及缝线。术中通过前后抽屉试验、Lachman试验及轴移试验测量膝关节稳定性。术后患侧膝关节卡盘式支具固定6周。

图1 带线锚钉组应用带线锚钉固定前交叉韧带移植物游离端Fig.1 The graft stump was fixed with a suture anchorA: the graft stump in tibial side; B: trepanning with tapper 1cm below the graft stump; C: screwing into a suture anchor; D: Dividing the sutures into two pairs. One was threaded through the root of graft stump and knotting with the other one; E: the graft in arthroscopy.
1.3 术后处理
所有患者于术后48 h内应用头孢呋辛1.5 g,2次/d;口服非甾体类消炎镇痛药缓解疼痛。所有患者术后即开始进行踝泵训练及股四头肌等长收缩,术后24 h后佩戴卡盘式支具下地行走。术后48 h开始进行非负重状态下膝关节屈伸功能锻炼,屈曲角度>90°。卡盘式支具按照要求进行调整:术后2周内,支具角度调整到0~30°;术后2~4周,支具角度调整至0~60°;术后4周后,支具角度调整至0~90°。术后1、3、6、12个月门诊复查,12个月后每年复查一次。术后X线于术后24 h及术后3个月各复查一次。
1.4 评价指标
记录所有患者的年龄、性别、体质量指数(body mass index, BMI)、手术时间、切口长度、术中出血量、住院费用等。术前、术后6个月、12个月及24个月进行膝关节的功能、稳定性及疼痛评估。采用Lysholm评分及国际膝关节文献委员会膝关节评估表(International Knee Documentation Committee Knee Evaluation Form,IKDC) 2000评分进行功能评估。采用Lachman试验、前抽屉试验及轴移试验评估膝关节稳定性。记录术前及术后6个月膝关节(visual analogue scale,VAS)评分、膝关节活动度以及术后6个月跪地痛发生情况。
1.5 统计学方法

2 结果
2.1 两组患者基线及围手术期资料比较
两组患者均顺利进行手术,围手术期无心脑血管相关并发症及无下肢动静脉血栓发生。两组患者的年龄及性别比例、手术时间、术中出血量、切口长度差异均无统计学意义(P>0.05),但带线锚钉组住院费用明显高于门形钉组,且差异有统计学意义(P<0.05)。详见表1。典型病例见图2。
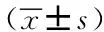
表1 2组患者基线及围术期资料
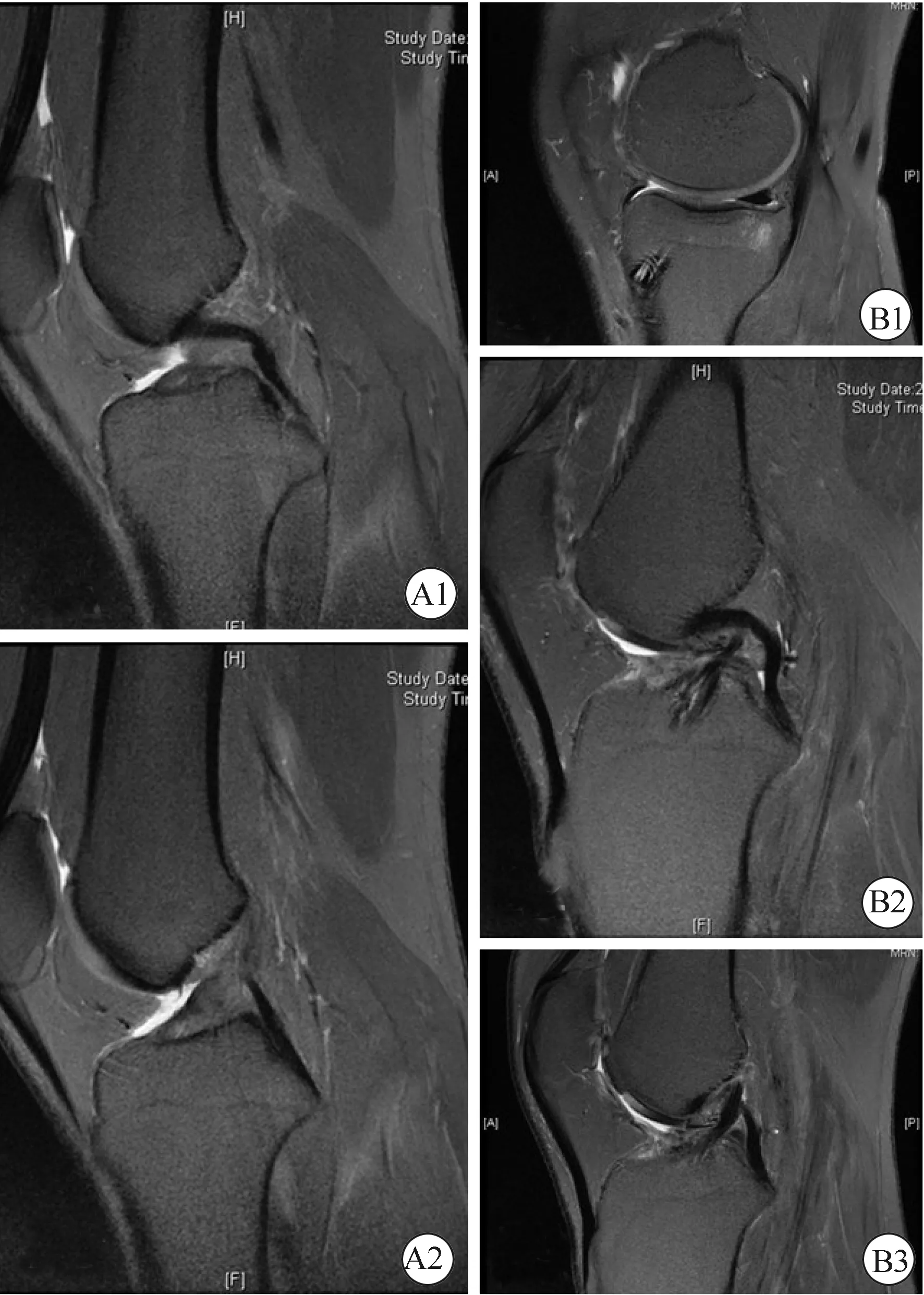
图2 典型病例,男性,33岁,摔伤后左膝关节疼痛不稳Fig.2 Classic case, male, 33 years old, felt left knee pain and instability after falling downA1 and A2 are the MRI images preoperatively, and revealed ACL injury. B1, B2 and B3 are the MRI images in 3 month after surgery, and revealed good continuity of graft and healing between graft and bone tunnel.MRI: magnotic resonance imaging; ACL:anterior cruciate ligament.
2.2 两组患者手术前后VAS评分比较
两组患者术前、术后VAS评分差异无统计学意义(P>0.05),详见表2。
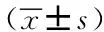
表2 两组VAS评分比较
VAS: visual analogue scale;SA: suture anchers.
2.3 两组患者手术前后功能评估
两组患者术前前抽屉试验、轴移试验均为阳性。术后6个月随访,带线锚钉组患者前抽屉试验均为阴性,1例轴移试验阳性。门形钉组患者前抽屉试验均为阴性,2例轴移试验阳性。3例轴移试验阳性患者均无主观膝关节不稳感,遂未手术干预。术后12个月及24个月随访,两组患者前抽屉试验及轴移试验均为阴性。两组患者术前、术后6个月、12个月及24个月的Lysholm评分、IKDC 2000评分及膝关节活动度差异均无统计学意义(P>0.05)。但每组患者术后的Lysholm评分、IKDC 2000评分及膝关节活动度较术前明显好转,且差异存在统计学意义(P<0.05)。详见表3。
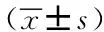
表3 两组患者手术前后功能评估
2.4 两组患者术后跪地痛发生情况
两组均有患者在术后6个月随访时主诉跪地痛,其中带线锚钉组仅有1例出现跪地痛,门形钉组有8例,两组患者跪地痛的发生率差异有统计学意义(F=4.189,P<0.05),详见表4。带线锚钉组出现跪地痛的患者给予局部封闭[1%(质量分数)利多卡因2 mL+倍他米松1 mL]后症状消失,而门形钉组出现跪地痛的患者给予局部封闭[1%(质量分数)利多卡因2 mL+倍他米松1 mL]后,仍有5例患者残留疼痛,最终在术后平均7.8个月(6~12个月)时进行二次手术取出门形钉,并清除局部炎性滑囊后,疼痛缓解。

表4 两组患者术后跪地痛发生情况
3 讨论
目前前交叉韧带重建手术已经比较成熟,长期随访效果良好。由于ACL重建术后早期是内植物固定最薄弱的时期,胫骨侧固定相比股骨侧更是如此[9, 13-15]。所以选择合适的移植物固定方式对于前交叉韧带重建手术来说至关重要。一个合适的固定方式不仅可以在重复应力作用下保持良好固定,又可以促进腱骨愈合[16-17]。目前常用的胫骨侧肌腱固定方式有挤压螺钉固定法和悬吊固定法[18-20]。但是考虑到悬吊固定法存在固定点距离胫骨侧骨道开口较远的问题,容易发生“雨刷器效应”,造成胫骨侧骨道扩大,关节液进入到腱骨之间,最终导致前交叉韧带重建手术的失败[17, 21-22]。所以临床上目前最常用的方式还是挤压螺钉固定法。
挤压螺钉固定法对于移植物的固定更靠近关节线,理论上存在固定优势,可以有效地避免移植物在骨隧道内的微摆动,如橡皮筋效应或雨刷效应,更有机会实现腱骨愈合[8, 21]。而部分研究者[23-25]均研究发现,应用胫骨侧补充固定相比单纯应用挤压螺钉在固定强度及抗拔出力量方面均有较大优势,而这可能是由于胫骨侧补充固定装置在挤压螺钉及骨道之间形成联合锁定机制,从而有效降低了挤压螺钉远端移植物的滑动。Hill等[26]通过对比单纯应用挤压螺钉和挤压螺钉联合应用门形钉的移植物位移,发现挤压螺钉联合应用门形钉能够更好达到控制移植物在骨道中的位移,从而降低骨道扩大的风险。但是,Hill等[26]和Jansson等[27]也指出金属胫骨固定物的使用会导致术后局部软组织的刺激以及跪地痛的发生,不得不二次手术取出固定物,这与本研究所得结果相符。
带线锚钉作为固定物已经应用于包括韧带断裂、骨折等多种骨科手术当中,同样可以作为前交叉韧带重建术中移植物的固定装置[28]。Vopat等[29]通过一项尸体研究发现,可吸收挤压螺钉联合push-lock相比单纯应用可吸收挤压螺钉能够承受更大的应力,但这种结果是在骨密度良好的前提下,若骨密度较差,则两种方式结果差异无统计学意义。Kim等[30]通过体外生物力学试验,也证明了单独应用带线锚钉能够作为胫骨侧移植物的固定方式。Lee等[31]通过一项对比单纯应用挤压螺钉和挤压螺钉联合push-lock的体外生物力学研究同样得出了类似的结论,虽然单纯应用挤压螺钉其循环载荷与联合应用push-lock相近,但其极限载荷远远小于联合应用push-lock,这可能也是造成前交叉韧带重建术后早期失败的原因之一,特别是对于有较高运动需求的患者。
本研究通过对比可吸收挤压螺钉联合门形钉及联合带线锚钉的远期随访结果,发现两者在功能评分、膝关节活动度方面较术前明显改善,说明无论应用哪种胫骨侧移植物固定方式均可获得良好的临床效果。在两种固定方式的对比中,笔者发现,虽然两种固定方式的术后Lysholm评分、IKDC2000评分以及膝关节活动度在随访的2年时间内差异均无统计学意义。但联合带线锚钉组仅有1例出现跪地痛,而联合门形钉组则有8例,并且其中5例由于局部封闭效果不佳还进行了二次手术取出门形钉并进行局部炎性组织清除。说明虽然两种固定方式在术后功能及活动度方面无明显区别,但应用门形钉可能会造成局部软组织炎症,出现跪地痛,并且往往需要二次手术取出门形钉才能解决。
跪地痛是前交叉韧带重建术后较为常见的并发症之一[32]。其主要原因在于胫骨侧移植物突出于骨面造成局部滑囊形成和炎症反应。Billotti等[12]在一项对50例ACL重建患者2~5年随访的观察性研究中发现,有10%(5/50)的患者存在门形钉区域的疼痛。Kramer等[33]在一项关于ACL重建患者胫骨侧可吸收螺钉引起的并发症的系统回顾中指出,胫骨侧固定物突出于骨面是造成局部滑囊形成和炎症反应的主要原因。门形钉为了确保固定强度、避免断裂,会保证一定厚度,而且为了二次取出需要,常常不会打入到紧贴骨面,导致门形钉突出骨面,刺激局部软组织出现滑囊炎,造成疼痛。而使用带线锚钉能够将固定物埋入骨皮质,避免刺激局部软组织出现滑囊炎。而本研究中,带线锚钉组仍然出现1例局部疼痛,可能是由于胫骨侧可吸收挤压螺钉拧入不够,部分突出于骨面引起的。所以为了减少前交叉韧带重建术后跪地痛的发生率,笔者认为,首先,尽可能减少胫骨侧金属固定物的使用;其次,尽可能避免胫骨侧固定物突出于骨面。所以使用带线锚钉联合可吸收挤压螺钉是非常好的选择。如果在临床中应用门形钉固定后出现跪地痛,可先在局部进行封闭治疗,如效果不理想,则可在术后6个月后进行取出手术,并清理局部增生滑囊。
本研究尚有一些不足之处。第一,本临床研究未设置单纯应用可吸收挤压螺钉进行固定的对照组。但考虑到既往已经有很多相关研究证明了单纯应用可吸收挤压螺钉可以获得较好的临床结果,并且考虑到样本量不足,分组过多可能造成的分组偏倚,故并未设置,但并不影响本研究结果的可靠性。第二,本研究仅针对功能、膝关节活动度及疼痛等临床主观指标进行研究,并未涉及影像学、生物力学等客观指标,故可能存在主观偏倚,这方面将在以后的研究中进行补充。
综上所述,带线锚钉联合可吸收挤压螺钉能够获得与门形钉联合可吸收螺钉相当的临床效果,且长期随访结果可靠,并且在术后跪地痛的发生率方面,较门形钉优势更明显。

