DWI联合T2WI在鉴别T2和T3期直肠癌术前分期中的应用价值
胡飞翔,岳亚丽,彭卫军,童彤
国际诊疗管理指南推荐将MRI作为直肠癌原发肿瘤术前分期诊断的重要组成部分[1-2],标准的磁共振分期与再分期协议中包含FSE T2WI序列,但此序列在鉴别肿瘤组织与增生反应以及放化疗后引起的促结缔组织纤维化与肿瘤残存方面的效能并不高[3-5]。不同的研究中MRI对直肠癌T分期的诊断符合率差异比较大,取值范围为44%~100%[3,6-8],主要是因为MRI在鉴别T1和T2期肿瘤方面有一定局限性,T1和T2期直肠癌的诊断往往需要超声内镜的帮助,而促结缔组织增生和纤维化使得T2期直肠癌往往被误认为是T3期肿瘤,这也让术前准确分期的难度进一步增大。
对于诊断为局部进展期直肠癌的患者,目前临床上普遍采用术前先进行新辅助治疗的方案。然而,由于早期直肠癌患者局部复发率低且生存率高,目前新辅助治疗并未用于T分期早期及无淋巴结转移的患者。有学者建议对病理分期为T1和T2期的患者不考虑行辅助治疗,而对于T3及T4期患者则建议行术前新辅助治疗[9-10]。目前,手术前的新辅助放化疗对治疗局部进展期直肠癌至关重要,而过度分期会导致T1或T2期肿瘤患者被过度治疗,从而增加与放化疗相关的并发症风险[11];另一方面,分期不足则会导致对局部进展期直肠癌患者直接进行手术,可能增加术后复发风险。因此,准确的直肠癌术前分期对于指导临床治疗决策具有重要意义,根据肿瘤的浸润深度及有无淋巴结转移等情况而制订精准化的个体治疗方案,对于提升患者的生活质量及生存率有重要价值。
磁共振DWI在一定程度上反映了人体组织中水分子的随机运动,细胞间水分子的随机运动是否受限反映了组织结构的致密性,DWI已被广泛应用于肿瘤的术前检测及疗效评估等,应用范围越来越广[12]。但是目前将DWI应用于直肠癌T分期的相关研究报道相对较少,这主要是由于DWI序列应用于肠道检查时,受肠蠕动伪影干扰及空气界面畸变影响而导致图像质量不佳[13]。因此,本研究中探讨了DWI联合T2WI在鉴别T2和T3期直肠癌中的诊断价值,并与单独使用T2WI的检查结果进行对照研究,旨在进一步提高对直肠癌术前分期的准确性。
材料与方法
1.病例资料
回顾性搜集2013年1月-2014年12月在本院初诊为直肠癌的228例患者的病例资料。为了降低入组难度及不同b值DWI图像差异的影响,采用以下纳入标准:①经术前组织病理学活检证实为直肠腺癌而无论淋巴结是否阳性;②未做新辅助治疗而直接手术;③具有完整的术后病理报告信息;④含DWI序列(b=800 s/mm2)的标准直肠MRI检查方案(T1WI、高分辨小视野非抑脂FSE-T2WI、DWI及增强扫描)。排除标准:①延迟手术(术前检查与手术的时间间隔超过1个月)或外院手术(n=5);②磁共振图像质量差,无法准确分期(n=8);③MRI检查或病理数据不完整(n=2)。最终将213例直肠癌患者纳入本研究,女80例,男133例,年龄27~84岁,平均(59.65±10.35)岁;T2期肿瘤65例,T3期肿瘤131例。
2.MRI检查
使用Siemens Magnetom Skyra 3.0T磁共振扫描仪和16通道体部相控阵线圈。患者取仰卧位、足先进,扫描序列包括T1WI、高分辨小视野非抑脂FSE-T2WI、DWI及增强扫描。以矢状面T2WI作为定位像,确定横轴面(在肿瘤水平垂直于直肠壁)和冠状面(平行于肛管)方向。非抑脂FSE-T2WI扫描参数:TR 3500 ms, TE 87 ms,翻转角150°,回波链长度7,激励次数2,视野160 mm×160 mm,矩阵256×256,层厚3.0 mm、层间距0.5 mm,层数20;背景信号抑制横轴面DWI扫描参数:b值取0和800 s/mm2,TR 4500 ms,TE 82 ms,激励次数8,视野200 mm×180 mm,矩阵140×140;体素大小1.4 mm×1.4 mm×6.0 mm,相位过采样比例20%,层数20[14-16]。患者检查前适度充盈膀胱,在MRI检查之前未进行特殊的肠道准备(直肠充填或灌肠)。
3.图像分析
所有图像均有两位放射科医师分别独立阅片,其中一位医师具有超过13年的盆腔影像诊断经验,另外一位医师具有6年直肠MRI诊断经验。两位医师在阅片前均不知患者的临床信息及术后病理分期,所有数据均从GE PACS工作站获得。每位医师先独立阅读T2WI图像,间隔两周后阅读DWI+T2WI图像;然后,两位医师一起共同阅片,仍是先阅读单独T2WI图像,两周后阅读DWI+T2WI图像,有分歧时经过商讨达成一致意见。最终将所有评估结果与手术后最终确定的病理分期进行对照分析。
本研究中根据国际抗癌联盟(UICC)TNM分类标准对直肠癌进行分期[17]。其中,肿瘤T分期的T2WI诊断标准[18]:T1期,低信号病灶局限于黏膜下层,未延伸至环肌层;T2期,固有肌层内出现等或稍高信号异常病灶,局限于肌层,肌层低信号环尚连续,病灶未延伸至直肠外脂肪组织(图1a~b);T3期,呈等或稍高信号的病灶表现为广基底的局部隆起灶或结节状突出(非细针状突起),延伸至肌层外而进入直肠周围脂肪组织(图2a~b、3a~b);T4期,肠壁的异常信号病灶向外侵入邻近脏器或延伸至腹膜返折水平以上,或侵犯至脏层腹膜外。直肠癌T分期的DWI诊断标准:T1期及以下,病灶表现为高信号或具有低信号的茎或仅表现为局部肠壁增厚,取代正常黏膜下层组织而呈低信号,病变局限于黏膜下层,未浸润肌层;T2期,在没有低信号的茎或肠壁局限性增厚的情况下出现肠壁高信号病灶,并且具有连续低信号肌层边缘,未突破肌层而侵及肠周脂肪间隙(图1c、3c);T3期,高信号病灶侵犯整个直肠壁或延伸至直肠周围脂肪组织(图2c);T4期,肿瘤侵犯至脏层腹膜外或侵入邻近器官。
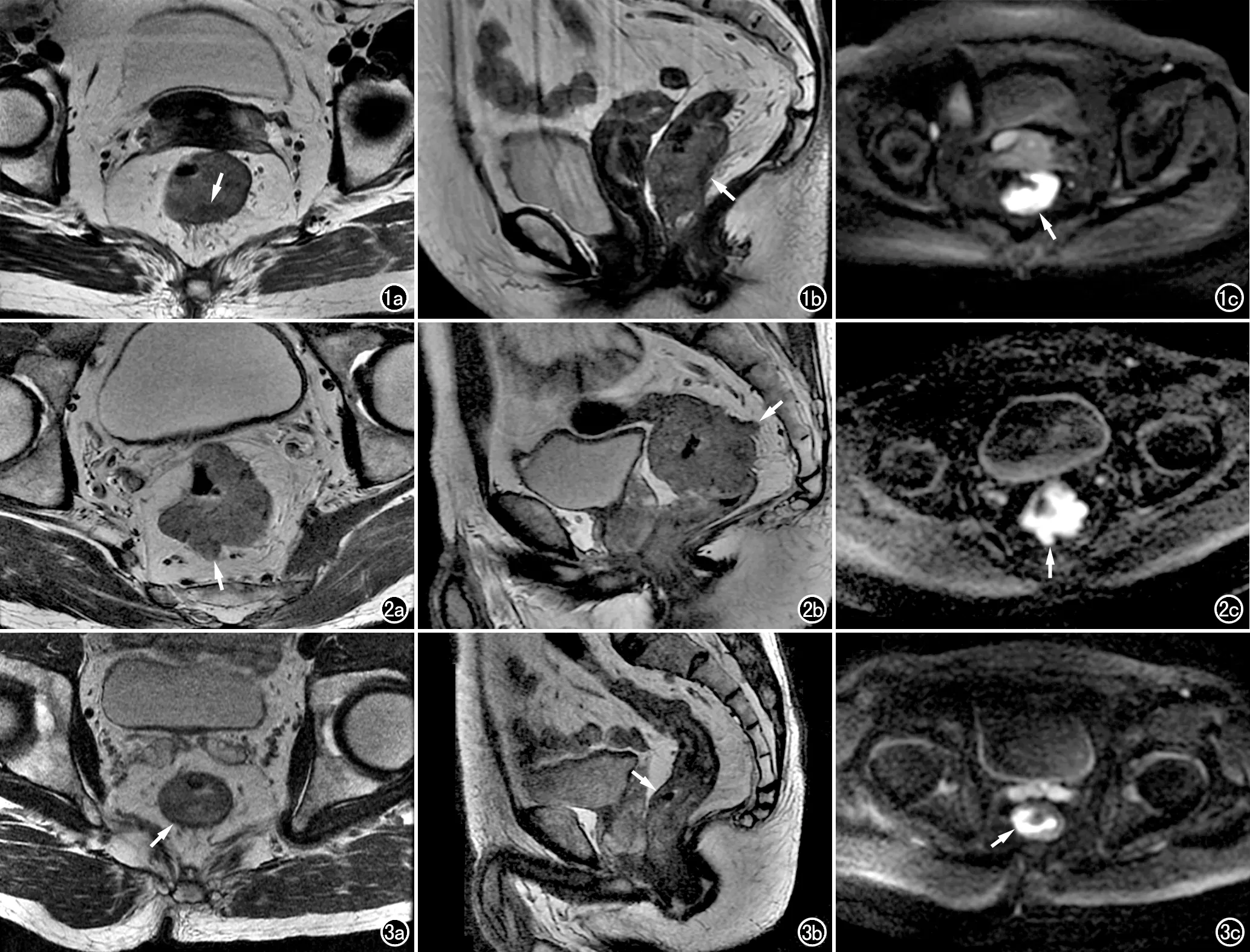
图1 患者,男,62岁,T2期直肠腺癌。两位放射科医师对DWI联合T2WI图像进行分析后的分期结果为T2期。a)横轴面T2WI示直肠壁内肿块(箭),固有肌层信号连续,病灶处附近的肠周有少许条索影,使得单独T2WI诊断T2期的信心不足;b)矢状面T2WI示肿块位于中低位直肠的肠壁(箭);c)DWI示病灶呈C型高信号(箭),累及约1/2的肠圈,病灶外周呈低信号的肠壁的边缘完整,肠周纤维化组织呈低信号,DWI联合T2WI使得两位医师一致同意此例患者为T2期,DWI增加了医师的诊断信心。 图2 患者,男,38岁,T3期直肠腺癌。a)横轴面T2WI示直肠后壁7点钟方向有结节状隆起(箭),超出肌层范围,侵及直肠周围脂肪组织,尚未累及直肠系膜和筋膜;b)矢状面T2WI示肿块位于中位直肠(箭);c)DWI示病灶累及约3/4肠圈,边缘呈分叶结节状隆起,呈高信号的病灶延伸至直肠周围脂肪组织(箭)。两位放射科医师仅分析T2WI即可确定此例患者为T3期肿瘤,此时DWI仅提供了肿瘤的轮廓、范围等信息。 图3 患者,女,70岁,T2期直肠腺癌伴肌层浸润。a)横轴面T2WI示直肠壁肿块呈等~稍高信号(箭),肌层低信号环不连续,病灶周围可见细条状等~稍高信号影延伸至直肠周围脂肪组织内;b)矢状面T2WI示肿块位于低位直肠(箭);c)DWI示肿块呈高信号,累及约3/4肠圈,周围肠壁光整,无异常信号灶侵入直肠周围脂肪组织。两位放射科医师在使用DWI联合T2WI时,将此例患者诊断为T2期直肠癌,然而在单独使用T2WI时均过度分期为T3期肿瘤。
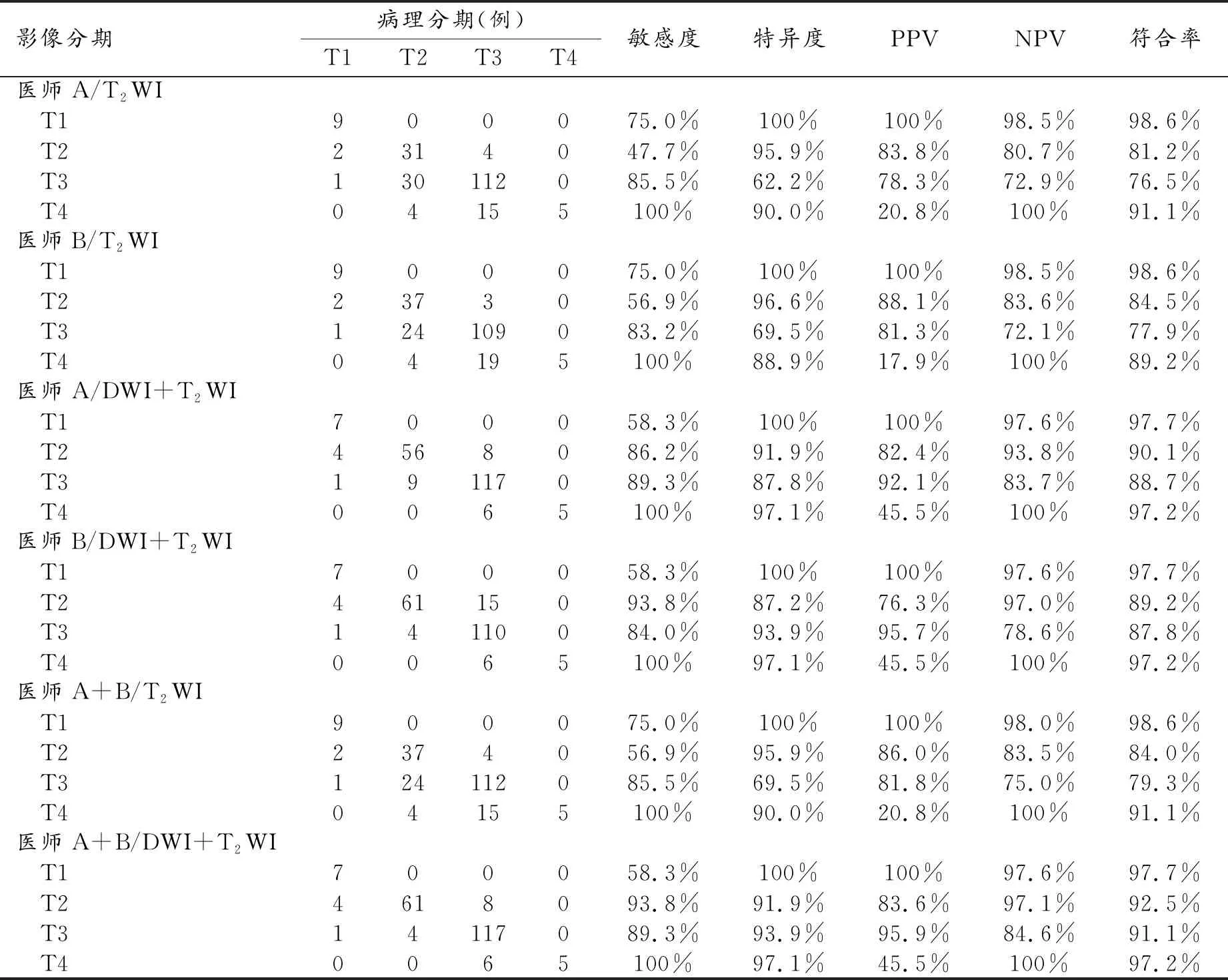
表1 两位医师采用DWI联合T2WI和单独T2WI对直肠癌T分期的诊断结果

表2 DWI+T2WI和单独T2WI诊断T分期的ROC分析
4.统计分析
使用SPSS 22.0软件(IBM)进行统计分析。分别计算DWI联合T2WI和单独T2WI对直肠癌T分期的诊断敏感度、特异度、阳性预测值(PPV)、阴性预测值(NPV)和符合率。对上述各指标在不同阅片方式间的差异使用McNemar检验或卡方检验进行分析,以P<0.05为差异具有统计学意义。使用Kappa系数评估两位放射科医师对T分期的一致性(0~0.20为一致性极低; 0.21~0.40为一致性一般;0.41~0.60为一致性中等;0.61~0.80为一致性较高;0.81~1.00为一致性高)。此外,利用受试者工作特征曲线(ROC)分析DWI联合T2WI和单独T2WI对T分期的诊断效能。
结 果
两位放射科医师分别使用DWI联合T2WI、单独T2WI及共同阅片评估肿瘤T分期的结果见表1。本组结果显示DWI联合T2WI诊断T2期和T3期直肠癌的敏感度、特异度、PPV、NPV和符合率要高于单独使用T2WI。
DWI联合T2WI及单独使用T2WI诊断T1~T4期直肠癌的ROC曲线分析结果见表2。此外,DWI联合T2WI和单独T2WI对T2期直肠癌的诊断符合率分别为92.5%(197/213)和84.0%(179/213),两种阅片方式之间ROC曲线下面积的差异具有统计学意义(P<0.0001);两者对直肠癌T3期的诊断符合率分别为91.1%和79.3%,两者之间ROC曲线下面积的差异具有统计学意义(P<0.0001) 。单独使用T2WI或DWI联合T2WI对T1期直肠癌的诊断效能的差异无统计学意义(P>0.05)。
一致性分析结果显示,两位医师在采用DWI联合T2WI评估直肠癌的T分期时,评估结果之间具有较高的一致性(Kappa值=0.848,P<0.001),在单独使用T2WI进行T分期时,两者的评估结果亦具有较高的一致性(Kappa值=0.848,P<0.001)。
讨 论
直肠癌患者的临床治疗方案因肿瘤分期的不同而需采取个体化应对策略。对于已发生淋巴结转移的局部进展期直肠癌患者需要术前行新辅助放化疗,但对于淋巴结阴性的直肠癌患者的治疗措施则需要根据不同的肿瘤T分期而定。T1和T2期直肠癌患者由于复发率低和生存率长而不需辅助治疗,而T3和T4期直肠癌患者,需在术前行新辅助放化疗才能降低直肠癌术后复发和转移。因此我们的研究着重就鉴别T2和T3期直肠癌展开分析,排除新辅助放化疗对肿瘤分期的影响,将直接手术的直肠癌患者纳入研究范畴,并与最终术后病理分期进行对照,评价功能MRI在肿瘤分期中的应用价值。
本研究中并未将淋巴结纳入分析,原因是淋巴结很难通过术前影像学特征去定性是否发生了转移,有学者提出采用淋巴结短径(<5、5~9及>9 mm)结合恶性特征(淋巴结边缘信号模糊,内部信号不均、圆形)的个数等来综合评估,但假阴性率依然较高,故笔者未将N分期纳入此次研究中。本研究中将位于低、中、高位直肠的肿瘤均纳入样本集,由于不同部位的直肠癌分期标准存在差异,因此本研究中请专门从事胃肠道研究的中高级医师来进行分析和评估,以充分保证分期的准确性。T4期患者手术治疗的依据是入组的T4期患者为高位直肠癌并且位于腹膜返折水平以上,腹膜返折以上的肠管被覆浆膜层,此时病灶突破浆膜层外的分期为T4a,这部分患者可以行扩大全系膜切除手术。此外,本次研究中还纳入了一些2014年之前的病例,当时术前新辅助放化疗并没有在临床全面推广,而且仍有极少数患者对术前放化疗并不信任,手术意愿强烈,因此也就出现了未进行术前新辅助放化疗而直接手术的T4期患者,这部分数据非常宝贵,也是我们此次研究的特点。随着局部进展期直肠癌新辅助治疗理念的深入推广,近些年来已经罕有局部进展期直肠癌患者直接手术的病例。患者未经过治疗而直接手术,从而获得术后病理分期,此时的术前影像分期最能体现与术后分期的直接关系,能够充分反映术前诊断的准确性。
目前功能磁共振的主要局限性包括几何畸变和空间分辨率低[19]。高分辨T2WI具有出色的组织对比度,非抑脂序列可以清晰显示直肠周围脂肪间隙中的异常淋巴结数目及病灶外侵距离,为直肠癌的分期提供了有力支持,而且高分辨T2WI越来越被临床及影像科医师所接受,并被建议作为直肠癌术前分期的专用序列[20]。王进等[21]的研究结果显示,基于高分辨T2WI的影像组学支持向量机分类器模型可判断直肠癌病灶是否突破固有肌层,对于直肠癌术前T分期具有较高的参考价值。高分辨T2WI可以很好地显示直肠肿瘤、肠壁黏膜、粘膜下层和肌层的信号差异,并且可以清晰显示直肠周围脂肪组织及直肠的系膜和筋膜[22]。本组研究结果显示高分辨T2WI对直肠癌的术前分期总体符合率为76.5%,最主要的局限性在于很难准确鉴别结缔组织纤维化与真正的肿瘤浸润,从而降低了对T2和T3期直肠癌的鉴别诊断效能。而本研究中DWI联合T2WI对直肠癌T分期的总体符合率为89.2%,尤其在鉴别T2和T3期直肠癌时的诊断准确性较单独使用T2WI时有较大提升,此结果提示DWI在直肠癌T分期中具有较好的临床应用价值。
由于结缔组织增生纤维化,在T2加权图像上很难将肿瘤组织与之相区分开来,并且直肠癌周围的微血管或邻近组织的反应性增生可能类似于癌性成分的强化,从而在对比增强图像上往往也很难区分它们。但是在DWI图像上可以对其进行鉴别,DWI图像上可以抑制这些微血管或反应增生组织的信号强度,从而较准确地显示肿瘤病灶的范围。总体来说,DWI 能探测人体内水分子任何方向的运动,细胞内外间隙和血管内间隙的水分子运动所引起的纯水位移可被DWI检出。这项技术能够无创地反映组织细胞的结构和细胞膜的完整性,并且可以通过ADC值对其进行定性和定量评估。DWI可反映组织内水分子扩散受限制的情况,相对于正常直肠壁及周围纤维组织增生,肿瘤组织较为致密,水分子扩散受限较明显,然而直肠癌既可以表现为扩散受限也可以表现为扩散增强,这取决于肿瘤细胞的结构。简而言之,高细胞密度的肿瘤,水分子弥散运动受限,而由于坏死导致细胞膜完整性丧失和细胞密集度减低,则水分子扩散运动增强。本研究中仅纳入直肠腺癌作为研究对象,将易发生囊变、坏死、出血的印戒细胞癌及黏液腺癌排除在外,为提供鉴别肿瘤与反应性增生纤维化提供了理论依据。
使用相控阵表面线圈,在T2WI上至少能分辨出直肠的3层结构:黏膜和黏膜下层(高信号)、固有肌层(低信号)和直肠系膜脂肪层(高信号),最重要的是同时能较大范围成像,能清晰地显示出直肠系膜筋膜及腹膜返折这些重要解剖结构以及盆腔内的组织结构,所以相控阵表面线圈的高分辨率MRI在直肠癌的术前检查中的作用越来越受到临床的重视,也越来越多地应用于临床实践。高b值DWI可以清晰地显示直肠癌病灶,有利于直肠癌的检出,而且高b值DWI可以减少血流灌注和T2穿透效应的影响,但是随着b值的升高,图像信噪比明显降低,不利于病灶边界的显示,因此本研究中采用b值=800 s/mm2,克服了图像信噪比及T2穿透效应的影响。本组研究结果显示DWI联合T2WI诊断T2和T3期肿瘤的敏感度高于单独使用T2WI。由于DWI具有较低的空间分辨力,通常只能显示直肠壁的大致轮廓,不能清楚显示肠壁的分层结构,因此仅仅应用DWI进行直肠癌的术前分期,诊断准确性低,不能用DWI来替代T2WI去评估直肠癌,尤其是高分辨T2WI。但在DWI上直肠癌肿块表现为高信号,而正常肠壁呈相对低信号,可依据信号差异及边缘轮廓联合T2WI来界定病灶外侵的范围,有助于提高分期的准确性和对病灶检出的敏感性,增强放射科医师准确分期的信心。DWI是对T2WI的很好补充,DWI联合T2WI既可以突出病变的显示,还可以清晰显示直肠癌的浸润范围和直肠系膜筋膜的侵犯情况。尤其在鉴别T2和T3期直肠癌中发挥重要作用。
本研究的局限性:①本研究为回顾性研究,仅纳入病理结果为直肠腺癌的患者,未分析印戒细胞癌及黏液腺癌等特殊类型的肿瘤,而部分印戒细胞及黏液腺癌囊变明显、偶发出血,因囊变内信号复杂以及T2穿透效应的影响使得DWI确定肿瘤边缘存在困难,但因特殊病理类型肠癌的发病率相对于腺癌较低,对本研究结果的影响相对较小,后续会将特殊病理类型的肠癌纳入前瞻性分析,来验证DWI是否在不同病理类型的肠癌分期中均适用。②本研究将直接手术的患者作为入组标准,排除新辅助放化疗对分期的影响,这样的入组标准使得T4期的病例数相对较少,而对于T1期与T2期的鉴别诊断MRI本身就存在一定的局限性,需要配合超声内镜来诊断,所以本研究的重点放在了T2和T3期的鉴别诊断上,后续会将新辅助放化疗后的再分期以及各期肠癌纳入研究,验证DWI的可靠性。③因样本量相对较大,仅对不同阅片者之间的一致性进行了分析,而未做组内一致性分析,有待在后续的研究中进一步完善,确保实验结果的可重复性。④本研究中未将T3期肿瘤进一步进行亚分期,虽然对T3a期肿瘤是否行新辅助治疗目前仍存在争议,但是传统治疗方法中T3期直肠癌患者都需行术前新辅助治疗,所以目前对于T2期与T3a期直肠癌的鉴别仍是影像诊断的难点,本研究结果初步显示鉴别T2和T3期肿瘤对于指导临床治疗具有重要意义。有研究者认为多参数信息联合壁外索条形态学指标、周径、早期强化率及DWI上扩散受限区的分布位置对T3期直肠癌亚分期具有较高的诊断效能,并且4项参数联合时的诊断效能最高,ROC曲线下面积为0.887(95% CI:0.847~0.912)[23],我们将在后续的研究中通过边界分割(灰度直方图折半+Sober算子)的方法来进一步优化对T3亚分期的研究。⑤单中心病例可能存在一定的偏倚,因此,有必要进行大规模、前瞻性、多中心研究,以全面评估功能MRI对肿瘤分期的价值。
综上所述,DWI联合T2WI在鉴别T2和T3期直肠癌上要优于单独使用T2WI,DWI可作为肿瘤分期的有用工具,并有助于改善临床个体化治疗策略。
(作者贡献:胡飞翔进行文章的构思与设计、文章的可行性分析,并作为低年资医生进行阅片、文献及资料的收集、整理并撰写论文;岳亚丽进行论文的修订,英文的修订;彭卫军、童彤负责文章的质量控制及审校,对文章整体质量负责,其中童彤作为高年资医师进行阅片)。本文无利益冲突。

