无创通气治疗晚期发生呼吸衰竭的弥漫性间质性肺病疗效分析
矣永宁,刘成梅,陈怡
云南昆钢医院呼吸内科,云南安宁 650302
弥漫性间质性肺病是弥漫性肺实质、 肺泡炎症和间质纤维化引起的基本病变,临床较为常见,多表现为活动性呼吸困难、通气限制性障碍、低氧血症等,若治疗不及时,发展到晚期会出现呼吸衰竭的情况,临床需要进行机械通气治疗[1]。 传统的治疗方法是糖皮质激素及免疫抑制剂类药物治疗,虽能提升患者病情进展稳定性,但无法有效延长患者生存周期,后有创通气应用于治疗中,可改善患者呼吸状况,但会导致较多并发症的出现,且会产生较高的治疗费用,医学技术在不断进步,无创通气被应用到临床治疗中,可减少患者气管损伤,且经济性较高,操作简便[2],为观察探讨无创通气治疗晚期发生呼吸衰竭的弥漫性间质性肺病疗效,该研究选择2018 年4 月—2019 年4 月在该院进行治疗的晚期发生呼吸衰竭的弥漫性间质性肺病患者64 例为研究对象展开研究,现报道如下。
1 资料与方法
1.1 一般资料
选择在该院进行治疗的晚期发生呼吸衰竭的弥漫性间质性肺病患者64 例, 将患者随机分为普通组和实验组,每组32 例。 普通组患者行有创通气治疗,实验组患者行无创通气治疗。 普通组中男性患者17 例,女性患者15例;年龄57~81 岁,平均年龄为(64.7±3.9)岁。 实验组中男性患者18 例,女性患者14 例;年龄58~82 岁,平均年龄为(66.3±3.4)岁。 两组患者一般资料差异无统计学意义(P>0.05),具有较强的可比性。
纳入标准:被确诊为晚期发生呼吸衰竭的弥漫性间质性肺病的患者;签署知情同意书的患者;医院伦理委员会批准该次研究。
排除标准:合并严重肾脏疾病的患者;合并严重心脑血管疾病的患者;合并严重精神疾病,交流困难的患者。
1.2 方法
普通组患者行有创通气治疗,让患者保持半仰卧位,对口气管进行插管, 根据患者的性别选择不同的插管深度,将VELA 有创呼吸机的通气模式设定为PSV,将快呼吸频率、小潮气量、低PEEP 的策略设置为15~25 次/min,氧气浓度保持在35%~50%之间。
实验组患者行无创通气治疗,医护人员抬高患者床头至40°~50°,患者保持半仰卧位,通过BiPAP 无创呼吸机对患者进行治疗,S/T 的通气模式下,设置频率为15~18 次/min,呼气压设置为4~6 cmH2O,吸气压设置为18 cmH2O,指脉氧始终保持在90%以上。 选择合适的口鼻面行通气治疗,对患者的生命体征进行密切监控, 一旦出现异常迅速采取处理措施。
1.3 观察指标
比较分析两组患者的恢复情况、 临床指标及并发症发生率。 恢复情况主要包括呼吸频率、心率、二氧化碳分压(PaCO2)及动脉血氧分压(PaO2)等;临床指标主要包括住院时间、通气时间及住院费用等。
1.4 统计方法
采用SPSS 20.0 统计学软件进行数据分析,其中计量资料以(±s)表示,组间比较采用两独立样本t检验;计数资料以频数和百分比(%)表示,组间比较采用χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者恢复情况分析
实验组患者的呼吸频率为(22.3±5.2)次/min,心率为(91.3±17.2) 次/min,PaCO2水平为 (39.5±8.5)mmHg,PaO2水平为(74.2±9.2)mmHg;普通组患者的呼吸频率为(24.5±6.4) 次/min, 心率为 (94.1±15.3) 次/min,PaCO2水平为(40.2±8.2)mmHg,PaO2水平为(74.2±9.2)mmHg,组间差异无统计学意义(P>0.05)。 见表1。
表1 两组患者恢复情况比较(±s)Table 1 Comparison of the recovery of the two groups of patients(±s)

表1 两组患者恢复情况比较(±s)Table 1 Comparison of the recovery of the two groups of patients(±s)
组别 呼吸(次/min)心率(次/min)PaCO2(mmHg)PaO2(mmHg)实验组(n=32)普通组(n=32)t 值P 值22.3±5.2 24.5±6.4 1.509>0.05 91.3±17.2 94.1±15.3 0.688>0.05 39.5±8.5 40.2±8.2 0.335>0.05 72.9±9.5 74.2±9.2 0.556>0.05
2.2 两组患者临床指标分析
实验组患者的住院时间为(7.5±2.1)d,通气时间为(58.9±23.1)min,住院费用为(13 426.9±4 372.7)元;普通组患者的住院时间为(21.3±2.4)d,通气时间为(83.4±35.2)min,住院费用为(16 587.4±5 137.6)元,实验组患者的住院时间、通气时间明显短于普通组,住院费用明显低于普通组,差异有统计学意义(P<0.05)。 见表2。
表2 两组患者临床指标比较(±s)Table 2 Comparison of clinical indicators between the two groups(±s)
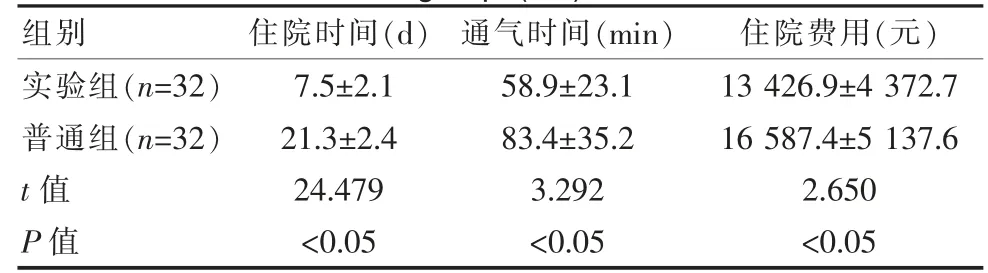
表2 两组患者临床指标比较(±s)Table 2 Comparison of clinical indicators between the two groups(±s)
组别 住院时间(d) 通气时间(min) 住院费用(元)实验组(n=32)普通组(n=32)t 值P 值7.5±2.1 21.3±2.4 24.479<0.05 58.9±23.1 83.4±35.2 3.292<0.05 13 426.9±4 372.7 16 587.4±5 137.6 2.650<0.05
2.3 两组患者并发症情况分析
实验组患者的并发症发生率为3.13%(1 例);普通组患者的并发症发生率为25.00%(8 例),实验组并发症发生率显著低于普通组,差异有统计学意义(P<0.05)。 见表3。
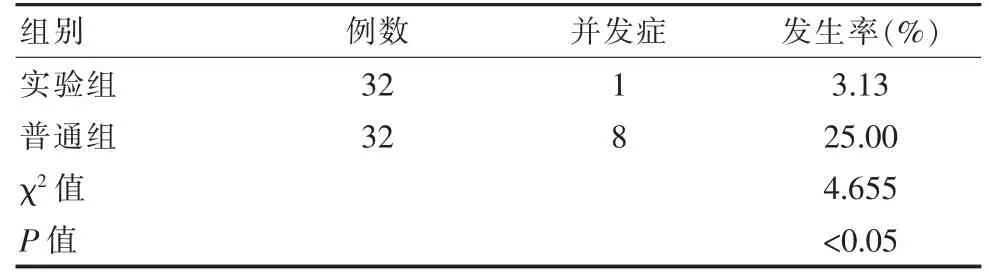
表3 两组并发症发生率比较Table 3 Comparison of the incidence of complications between the two groups
3 讨论
弥漫性间质性肺病作为常见的临床疾病, 其基本改变主要表现在肺泡间质纤维化、 弥漫性肺实质及肺泡间质炎症等方面[3]。 低氧血症、限制性通气障碍、活动性呼吸困难、X 线胸片呈现出弥漫性浸润阴影为临床表现, 肺部感染是其常见的并发症,如果发展到晚期,很容易导致患者出现呼吸衰竭的情况,更甚者还会导致患者的死亡,严重影响患者的生命及生活质量[4]。 有创通气和无创通气是主要的治疗方法, 无创通气早期治疗对象主要是睡眠呼吸暂停低通气综合征,随着医学技术的发展,该技术被应用到临床呼吸衰竭等疾病, 在使用的时候不需要人工气道的建立,只要通过面罩就能实现正压通气[5]。 与有创通气相比, 无创通气有以下优点: ①患者具有较高的依存性,不需要镇静处理。 ②治疗过程简单方便,而且治疗费用是比较低的,不会对患者造成经济压力[6]。 ③上机脱机简单,不用将气管插管或气管切开,只需要通过面罩或鼻罩就能达到通气的效果[7]。 无创通气和有创通气间存在着差异,但仍是临床治疗呼吸衰竭的重要手段,临床也将其当做是不同阶段的治疗方式, 两者之间有着较为密切的联系[8]。 如果患者的病情处于慢性阻塞性肺疾病加重期可通过无创呼吸进行治疗, 如果患者的病情表现出加重的情况,可以通过有创通气进行治疗[9-11]。 在临床治疗中,急诊科医生会出现忽视无创通气的情况, 而呼吸科的医生又会出现过度使用无创通气的情况, 医护人员应正确认识两者之间的关系,对其进行正确的使用,这样可以挽救更多的患者。
该研究结果显示, 实验组患者的呼吸频率为 (22.3±5.2) 次/min, 心率为 (91.3±17.2) 次/min,PaCO2水平为(39.5±8.5)mmHg,PaO2水平为(72.9±9.5)mmHg;普通组患者的呼吸频率为(24.5±6.4)次/min,心率为(94.1±15.3)次/min,PaCO2水平为(40.2±8.2)mmHg,PaO2水平为(74.2±9.2)mmHg,差异无统计学意义(P>0.05)。说明无创通气治疗和有创通气治疗对患者的呼吸、心率、PaCO2、PaO2水平没有明显的影响,两者的效果相当,无创与有创通气所用治疗原理一致,因此所产生的疗效差并不大。
其次,实验组患者的住院时间为(7.5±2.1)d,通气时间为(58.9±23.1)min,住院费用为(13 426.9±4 372.7)元;普通组患者的住院时间为(21.3±2.4)d,通气时间为(83.4±35.2)min,住院费用为(16 587.4±5 137.6)元,实验组患者的住院时间、通气时间明显短于普通组,住院费用明显低于普通组(P<0.05)。 实验组患者的并发症发生率为3.13%(1 例); 普通组患者的并发症发生率为25.00%(8 例),实验组并发症发生率显著低于普通组(P<0.05)。不管是临床指标, 还是并发症的发生率, 实验组情况明显优于普通组,说明通过无创通气治疗可有效改善临床指标,降低并发症发生率,提高治疗过程中的安全性,利于患者的预后恢复。张童[12]在其研究中指出:无创通气治疗下,晚期发生呼吸衰竭的弥漫性间质性肺病患者, 其并发症发生率是5%,住院时间是(8±1.2)d,通气时间是(61±23)min,住院费用是(13 152±4 566)元,优于对照组(P<0.05)。其研究与该研究所论证观点一致,均认为无创通气治疗更为安全,仅存在较小的数据差异,可能与病例数差异相关。
综上所述, 对晚期发生呼吸衰竭的弥漫性间质性肺病患者进行无创通气治疗,可缩短住院时间、通气时间,减少患者的经济压力,有效降低并发症的发生率,呈现出更显著的治疗效果。

