能谱CT及MRI在直肠癌术前N分期评估中的应用
谭 剑
(湖南省澧县人民医院放射科,湖南常德 415500)
直肠癌为临床常见消化内科恶性肿瘤疾病,主要是指继发于直肠乙状结肠交界至齿状线间癌症,以上皮组织恶性肿瘤为主,肿瘤分化程度较低,恶化程度较高,具有较高病死率,居临床病死肿瘤疾病前三位,受到临床学者高度关注[1-2]。近年随着我国社会经济快速发展,人们生活方式改变,临床继发直肠癌比例呈逐年递增趋势,受累患者广泛。据卫生组织发布数据显示[3],直肠癌近五年内生存率较低,仅为50 %左右,疾病进展较快,易导致淋巴结转移,严重影响患者生存质量。针对直肠癌开展早期病理筛查尤为重要,以便制定早期治疗对策。现阶段临床针对直肠癌病理分期检测主要以影像学为主。但临床应用中发现,常规CT和MRI于直肠癌淋巴结转移阳性预测值存在较大差异,临床应用价值受限[4]。随着影像学技术不断完善,能谱CT技术于直肠癌淋巴结转移应用中取得了较好反馈,借助单源双能谱成像技术,有效提高成像精准性,可针对直肠癌N分期进行诊断,具有较高特异性及敏感度[5]。本研究针对能谱CT、MRI于直肠癌N分期应用有效性进行探究。
1 对象与方法
1.1对象 收集本单位肿瘤科收治直肠癌患者为分析对象,共计53例。开展时间为2019年11月至2020年12月。男性29例,女性24例,年龄41~74岁,平均年龄55.29岁;分别予以患者常规CT、能谱CT及MRI检查。纳入标准:(1)患者均满足实体瘤的疗效评价标准(Response Evaluation Criteria in Solid Tumors、RECIST)对直肠癌的评估依据[6],均遵医嘱接受能谱CT、常规CT及MRI检查;(2)患者及家属入组前签署知情同意书,授权对病历资料进行数据分析;(3)研究获医学伦理委员会批准。排除标准;(1)既往有放化疗病史、碘对比剂过敏史;(2)合并心、肝、肾、肺功能障碍;(3)合并前列腺肥大、青光眼等山莨菪碱禁忌症;(4)病历资料残缺;(5)无法独立配合完成CT、MRI检验;(6)拒绝参与或中断研究。
1.2方法 所选患者均于检查前一晚行灌肠,经由FOley’s管肛门灌入生理盐水500~1 000 mL,于CT检查前予以山莨菪碱肌内注射,观察患者耐受情况。(1)CT检查:给予患者单次屏气螺旋CT扫描,常规扫描电压设置为120 kV;借助GSI双期能谱扫描开展能谱CT扫描,电压切换数值为80~140 kVp,扫描层距、层厚为5 mm,主要扫描部位为肝脏上缘至耻骨联合;选取1.5 mL/kg剂量对比剂注入,采用高压注射器,以3.0 mg/s的流速进行注射,静脉延迟时间为60 s,图像层距、层厚均为1.25 mm,增强扫描重建图像层距、层厚均为1.25 mm。(2)MRI检查:采用美国GE3.0TMRI扫描仪器,首先采用MRI平扫方式进行序列轴状位、冠状位、矢状位扫描,设置扫描层距为1 mm,层厚3 mm,于增强扫描时,于肘静脉注入一次性团注对比剂,注射速度为2 mL/s。
1.3评价标准 患者均采用手术病理检查,明确直肠癌病灶位置、癌症病理类别;癌组织浸润深度及是否伴有淋巴结转移情况;比对常规CT、能谱CT、MRI于直肠癌N分期诊断结果,计算诊断敏感性、特异性、精准性;借助Logistic多因素非线性回归因素分析直肠癌淋巴结转移因素。
1.4统计学分析 应用统计学软件SPSS 24.0进行检验,计数资料分布用(%)表达,卡方假设校验,采用Logistic非线性相关因素分析直肠癌转移,以P<0.05为差异有统计学意义。
2 结果
2.1手术病理结果分析 53例患者确诊病灶于直肠上段16例,直肠下段19例,直肠中段13例,5例显示跨段生长;经病理确诊黏液腺癌8例,腺癌45例;浸润深度中浸润至黏膜层3例,浸润至肌层20例,浸润至浆膜层24例,浸润至浆膜外6例;其中20例无淋巴结转移,33例伴有淋巴结转移。
2.2常规CT、能谱CT、MRI于直肠癌N分期诊断对比 常规CT于直肠癌病理分期N0、N1~2检出结果低于能谱CT、MRI,差异有统计学意义(P<0.05),能谱CT于直肠癌病理分期N0、N1~2检出结果与MRI具有高度一致性,差异无统计学意义(P>0.05)。见表1。
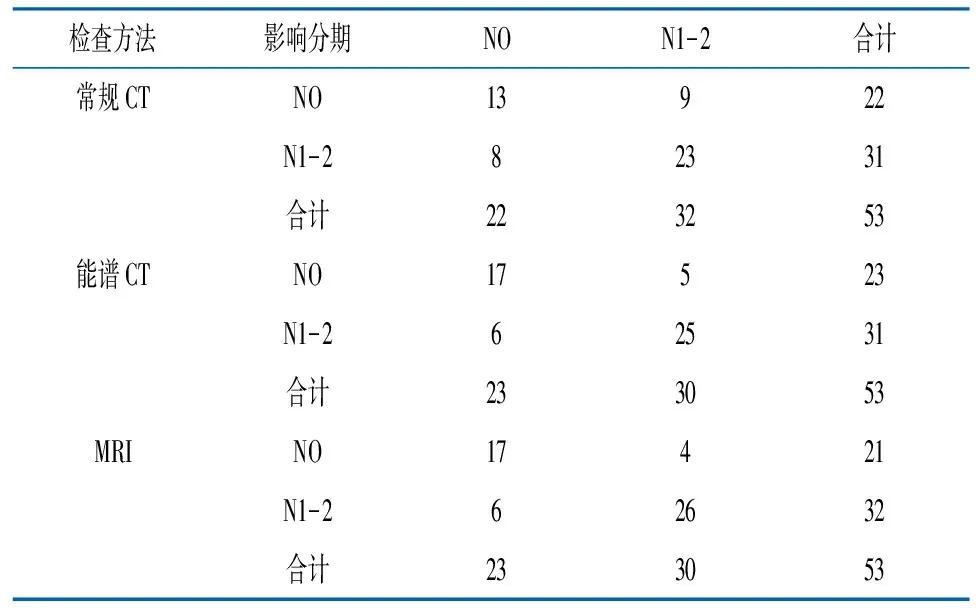
表1 常规CT、能谱CT、MRI于直肠癌N分期诊断比对
2.3常规CT、能谱CT、MRI于直肠癌N分期诊断价值统计 常规CT于直肠癌N分期诊断敏感性、特异性、精准性均低于能谱CT、MRI,能谱CT于直肠癌N分期诊断敏感性、特异性、精准性与MRI诊断具有高度一致性,差异无统计学意义(P>0.05)。见表2。
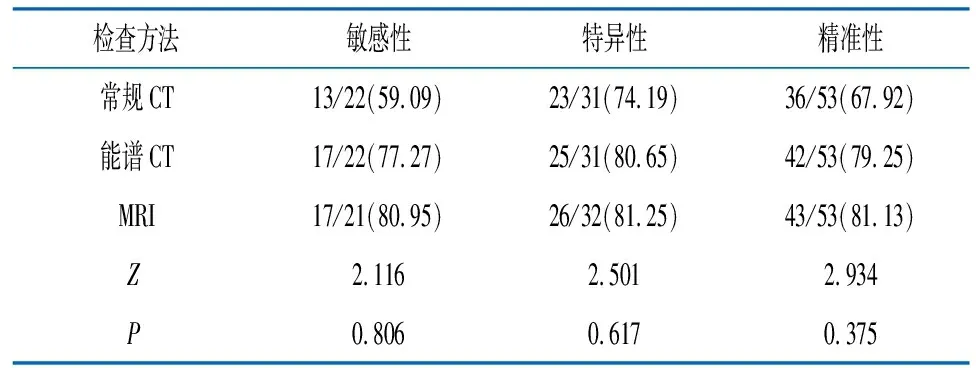
表2 常规CT、能谱CT、MRI于直肠癌N分期诊断价值统计[n(%)]
2.4直肠癌转移Logistic回归分析 经Logistic单因素于病理类型、浸润深度、分化程度分析显示,浸润深度可作为直肠癌转移独立风险因素,差异有统计学意义(P<0.05)。见表3。

表3 直肠癌转移Logistic回归分析显示
3 讨论
据卫生组织发布数据显示,近年随着人们生活质量不断提高,直肠癌发病率呈现逐年递增趋势,与人们饮食结构、生活方式改变具有直接关联性[7];加之人口老龄化速度加快,导致癌患病率激增,成为危害人民机体健康主要疾病,受到临床学者高度关注。直肠肿瘤恶化程度较高,分化程度较低,疾病病理表现特异性较低,于临床检出时,多以中晚期为主,癌组织浸润严重,错失最佳治疗时机,患者五年内生存率较低,具有较高病死率,开展早期癌症筛查尤为重要[8-9]。
目前对直肠癌检测多以临床症状体征、影像学检测、手术病理检测为主要手段,临床较为常用CT、MRI、肠镜等辅助检验为主,仍以手术病理诊断为金标准;考虑直肠癌治疗难度较高,需针对不同病灶分型及分期开展针对性治疗,于手术病理开展之前,辅以有效的影像学探查具有重要课题探讨价值[10]。
直肠癌术前分期诊断是评估淋巴结转移重要参数,可通过早期评估淋巴转移与否,以评估直肠癌患者预计生命时长,开展针对性治疗对策。考虑直肠癌患者预后转归影响因素较多,与淋巴结转移、淋巴因子、淋巴浸润深度具有直接关联性,于手术病理开展之前,客观评估直肠癌术前分期具有重要临床应用价值[11]。传统影像学针对直肠癌检验,以CT、MRI为主,因淋巴结分布肠系膜内、血管周软组织小结节,经由CT、MRI均可有效鉴别小结节性质,依据结节边缘、大小、形态、分布、密度、信号等指标进行监测,但于直肠癌N分期术前探查精准性较低,主要考虑与淋巴结增生、淋巴结转移具有高度关联性,临床鉴别程度难度较大,具有较高漏诊及误诊情况,无法为手术开展提供客观参照[12]。
能谱CT作为临床新型CT诊断手段,是借助单源双能多功能参数成像的高端CT检验技术,可有效优化对比噪声比、优化图像质量,获得更加清晰扫描图像,以客观评估病灶鉴别有效性。相较于传统CT,能谱CT有效提高淋巴结检出有效性,规避传统单能成像技术,可获得40~140 keV水平单能量成像,借助成分定量分析技术,有效评估原子序数,弥补传统CT检验弊端;借助碘基图,通过计算NIC水平,以客观反馈病灶血供情况,有效鉴别轻微强化病灶,提高临床病例检出有效性[13];针对直肠癌淋巴结转移患者可进行有效病理分期诊断,临床应用敏感性及特异性较高。近年随着CT影像技术不断完善,能谱CT于临床肿瘤筛查中取得了较好应用反馈,因操作简单,可针对疾病病理分期、分化程度及癌症浸润深度进行客观评估,有效明确淋巴结转移情况,为临床疾病治疗提供客观参照。王耀彬等[14]于直肠癌分期诊断中采用MRI和螺旋CT技术,两种影像学诊断技术均具有一定诊断价值。随着螺旋CT分辨率提高,能谱CT拥有较高清晰度,可为癌症分期提供参考及依据。经本研究比对常规CT、能谱CT、MRI诊断有效性数据显示,常规CT于直肠癌病理分期N0、N1~2检出结果低于能谱CT、MRI,能谱CT于直肠癌病理分期N0、N1~2检出结果与MRI具有高度一致性。常规CT于直肠癌N分期诊断敏感性、特异性、精准性均低于能谱CT、MRI,能谱CT于直肠癌N分期诊断敏感性、特异性、精准性与MRI诊断具有高度一致性,与王耀彬等[14]研究具有同质性。能谱CT因成像优势,对组织间鉴别能力显示提升,优于常规CT诊断结果,诊断有效性与MRI具有高度一致性。张莹等[15]于直肠癌区域淋巴结转移诊断中采用PET-CT和MRI诊断技术。PET-CT/MRI融合图像诊断直肠癌淋巴结转移灵敏度及特异性均较高。本研究经分析直肠癌淋巴结转移影响因素显示,病理类型、浸润深度、分化程度等因素与转移相关,经多因素独立风险因素分析显示,浸润深度可作为直肠癌转移独立风险因素,可作为直肠癌淋巴结转移主要参数,明确癌症分期,预测生存时长。
综上,能谱CT及MRI于直肠癌术前N分期评估中均具有一定应用价值,能谱CT敏感性、特异性、精准性与MRI相一致,可于术前病理诊断前开展能谱CT评估,提高临床诊断价值。

