系统性延续护理对间歇导尿患者依从性和自我护理能力的影响研究
蔡 娜,沈姜津,陈朝显
(第909医院/厦门大学附属东南医院康复医学科,福建 漳州 363000)
间歇导尿可使膀胱规律间歇性扩张,可预防膀胱过度充盈,使膀胱容量和收缩能力得以保持,有效地防止泌尿生殖系统的感染,目前该方法是国际和国内推荐的膀胱管理方法[1]。间歇性导尿术适用于神经源性或非神经源性膀胱功能障碍引起的排尿障碍患者的治疗及诊断性检查[2]。间歇导尿术不影响患者行其他康复锻炼,减少长期留置尿管给患者日常生活带来不便和形象受损产生的自卑感,提高患者的生活质量。然而,科学的膀胱管理技术使用率不高,社区中患者的相关健康宣教严重滞后和缺乏[3],患者出院后的系统性延续护理至关重要。
1 资料与方法
1.1一般资料 选取2017年12月至2019年10月本院出院的间歇导尿患者88例作为研究对象,男58例,女26例;平均年龄(44.16±8.35)岁;完全性损伤26例,不完全性损伤62例。2组患者一般资料比较差异均无统计学意义(P>0.05),见表1。所有患者符合神经源性膀胱诊断治疗指南标准[4]。纳入标准:(1)已实行间歇导尿术后出院,且住院期间患者已学会此技术或者照顾者协助下进行导尿;(2)患者诊断中包含神经源性膀胱;(3)神志清楚,患者及照顾者与医护人员沟通无交流障碍;(5)病情稳定,无明显泌尿系并发症,拟出院回家。排除标准:(1)伴意识障碍、智力障碍、视觉听觉障碍无法配合;(2)并发其他心、肝、肾功能障碍等严重疾病;(3)患者或者照顾者难以沟通或者配合不佳。
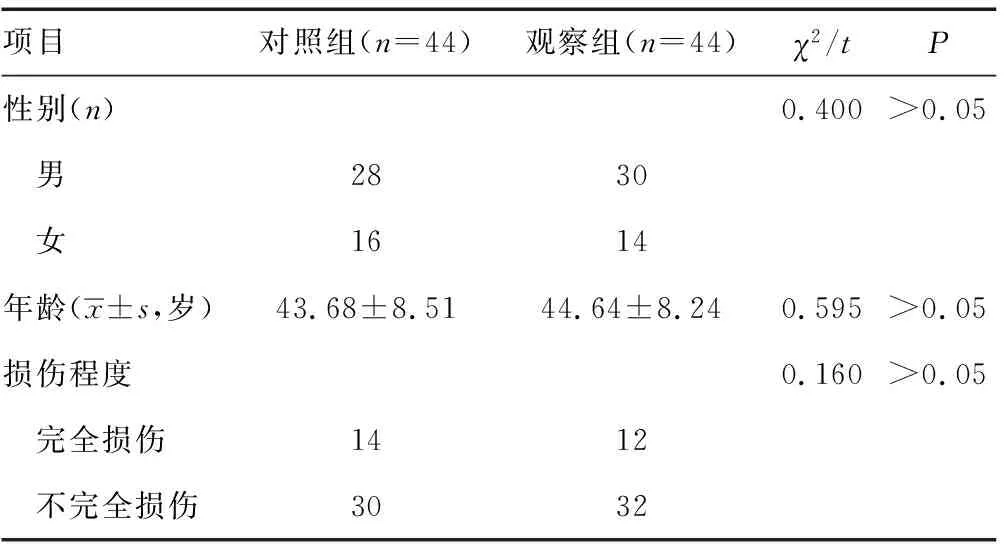
表1 2组一般资料比较
1.2方法 2组患者住院期间均接受相同的神经源性膀胱常规护理[2]。住院期间由护士反复一对一讲解神经源性膀胱疾病知识和间歇导尿相关知识,科室定期在会议室集体授课相关知识。根据患者膀胱容量和压力、残余尿量、泌尿系相关检查等结果,制定患者的个性化饮水计划[2,5]、排尿日记和可行的膀胱功能训练,根据不同患者的评估、测量结果采取针对性的个性化护理干预[6]。2组患者出院后均采取常规出院宣教,即采取一对一的相关健康知识出院宣教并发放宣教手册。手册包括间歇导尿相关知识,以及科室联系方式(电话及微信),方便患者及时联系护理人员。手册中的知识和下述延续护理内容相同。对照组患者采用以上常规出院宣教,患者通过各种方式向护理人员提出咨询时,护理人员为其解决所咨询的问题;观察组在对照组的基础上增加系统性延续护理,方法如下。
1.2.1系统性延续护理的形式 成立延续护理小组,为每例患者建立资料档案,记录患者相关信息,小组成员于出院后1周、2周、3个月后回访,回访方式包括电话联系、微信联系、上门回访等,小组成员将根据每例患者的情况进行指导、督导。
1.2.2系统性延续护理的内容
1.2.2.1心理护理 患者回归社会后难免会产生误解、焦虑、尴尬、不自信、恐惧羞耻等心理障碍,采取随访的方式解决患者上述问题,耐心地解答相关心理问题。患者经常将间歇导尿认为是1项不得不去执行的任务,而不是将其当作适用便利的技术[3]。要详细解释相关知识,消除患者的一切顾虑,建立其自信心,使其重视家庭成员关系。
1.2.2.2选择合适的导尿管 导尿管管径的大小、类型、使用的便捷性及舒适度均会影响患者的依从性[7],故要向患者解释使用亲水涂层导尿管的便利和舒适性。小组成员应该根据自己的经验和患者的具体情况,向患者宣教导尿管相关知识,回访过程中应督导患者或者陪护者使用合适大小的亲水涂层导尿管。
1.2.2.3健康宣教 患者普遍缺乏对自身膀胱的了解,对清洁间歇导尿的相关知识需求较为强烈[8]。留取患者本人的联系方式,采取患者和照顾者共同参与的宣教指导。照顾者应有良好的沟通技能,心理接受能力较强,乐意配合随访活动。对于回归社会工作的患者,主要采用微信和电话随访,并在规定回访时间采取反复宣教的方式。主要询问其有无按照要求定期复查泌尿系相关检查,由于在院期间有护士提醒间歇导尿时间,患者回归社会后应将闹钟定好,以防错过时间。了解患者居家时间歇导尿的次数、每次尿量、每天的饮水饮食情况,询问患者有无漏尿、自排尿量、残余尿量,根据情况调整饮水计划和导尿次数及时间。告知患者必须使用亲水性导尿管,不可随意更换,对患者在操作中遇到的任何问题给予指导。指导患者观察尿液的性质如有无絮状物、结石物等,告知患者发热时应留置尿管并大量喝水,及时来医院复查。
1.2.2.4加强个性化饮水计划 询问患者饮水计划执行情况,小组成员将根据患者家中情况和在院期间的饮水计划、排尿日志进行微调。每天摄入量控制在1 500~2 000 mL,于06:00-20:00平均摄入,夜间不可饮水,实在口渴可饮5~10 mL湿润口腔。准备好量杯,记录一切流质的食物作为摄入量,避免饮用茶、咖啡、酒精等利尿性饮料,避免食用西瓜、甘蔗、梨等利尿性水果,避免食用辛辣刺激性食物;每天尿量控制在1 500~2 000 mL,出现尿量超过安全容量时,应协助患者找出原因,避免再次出现。
1.2.2.5操作时的注意事项 患者使用专用的毛巾清洗会阴部,与其他部位特别是肛门处分开,避免自身交叉感染。间歇导尿前在不利用负压的情况下先自行排尿,导尿时取坐位或者斜坡卧位,利于尿液的引流。患者或照顾者掌握七步洗手法和无接触式间歇导尿法。拔出尿管时先拔出少许等待尿液引流干净后再行全部拔出。患者在操作过程中遇到插管障碍可先暂停5~10 s,把尿管拔出3 cm,嘱其深呼吸或喝口水,然后再缓慢插入,遇到拔管障碍时应等待5~10 s再拔。采用无接触式的方法进行操作,注意规范操作导尿。
1.2.2.6正确的导尿频次和时间 根据患者的残余尿量、膀胱容量和排尿日志等,协助建立正确的排尿时间和频次,并随时微调整。一般每天导尿次数不超过6次。当患者残余尿量低于100 mL,可停止间歇导尿。
1.2.2.7定期复查 间歇导尿最常见的并发症是尿路感染[9]。因此,应定期复查,每2个月1次尿常规,每6个月1次泌尿系超声及残余尿量测定,每年1次肾功能及尿流动力学检查并将其作为基础随访检查项目。患者上尿路及下尿路病理状态发生变化时,应及时调整随访时间,间隔应缩短[2]。如果患者出现尿液性质、颜色和气味的异常,尿管插入拔出困难,尿频、尿急、尿痛时应及时复查。患者或者照顾者可将检查结果以微信图片发送给护理小组,距离本院近者可于本院门诊就诊。
1.2.3观察指标 2组分别于干预前和出院6个月进行相关指标评定。依从性调查采用自制的依从性问卷,内容主要包括导尿管选择、间歇导尿操作情况、间歇导尿频次和时间、饮水计划、定期复查5项,分3级:5项全部做到为完全依从(1级);做到1~4项为部分依从(2级);都未做到为不依从(3级)。依从率=(完全依从例数+部分依从例数)/总例数×100%。根据国家卫生健康委员会颁布的泌尿系感染诊断标准进行尿路感染诊断和评定。自我护理能力评定包含43个题目,4个维度,分别为自我概念部分、自护责任感部分、自我护理技能部分、健康知识水平部分,总分172分,分数越高表示自我护理能力越强。
2 结 果
2.12组依从性比较 观察组依从性率高于对照组,差异有统计学意义(χ2=9.91,P<0.05);对照组的不依从性率高于观察组,差异有统计学意义(χ2=8.42,P<0.05)。见表2。

表2 2组依从性比较(n)
2.22组尿路感染发生情况比较 观察组3例,对照组11例,观察组尿路感染发生率更低,差异有统计学意义(χ2=5.44,P<0.05)。见表3。

表3 2组尿路感染发生情况比较(n)
2.3干预前后2组自我护理能力比较 干预前,2组自我护理能力比较差异无统计学意义(P>0.05);干预后,试验组自我护理能力高于对照组,差异有统计学意义(P<0.05)。见表4。
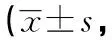
表4 干预前后2组自我护理能力比较分)
3 讨 论
大部分间歇导尿患者出院后,终身需要间歇导尿,有部分排尿不完全患者要接受更改间歇导尿次数的指导,这就需要加强延续护理。LOPES等[10]认为,很多患者在学习间歇导尿时表现出很大的兴趣,一旦回归家庭就不再执行。国外1项研究发现,由于随访的不足,间歇导尿患者经常无法继续坚持[11]。
根据2组自我护理能力评定结果,2组在主要自我护理技能和健康知识水平部分存在不同。观察组中,护理小组主动系统地为患者指导间歇导尿技术,在加强以前健康知识的同时,又授予其他健康知识,提高了患者的自我护理技能和健康知识水平。因此,在延续护理中,建议向间歇导尿患者系统主动地指导间歇导尿技术和宣教健康知识。
系统性延续护理可以将相关干预措施继续下去,并采取主动的方式解决隐藏的问题,化被动为主动,避免了患者因各种原因而不愿意咨询。反复宣教可以督促患者继续坚持间歇导尿和提高相关健康知识,不少患者通过电话或者微信随访发现并解决问题,就可以避免不必要的来院就诊。系统性延续护理可提高患者的依从性,降低尿路感染的发生,提高患者的自我护理能力,最终提高患者的生活质量,更方便其融入社会。

