腰大池持续引流在颅内破裂动脉瘤介入术后的应用
周立平,储亮
宜兴市人民医院神经外科,江苏宜兴 214200
颅内动脉瘤主要是指发生于颅内动脉管壁上的异 常膨出,是引起蛛网膜下腔出血的主要原因[1]。 现今,颅内动脉瘤治疗方法主要有两种, 即开颅夹闭动脉瘤蒂与介入治疗,不管是哪种治疗方法,均可以取得一定的治疗效果。 在临床中实施动脉瘤介入手术治疗,能够有效控制再出血, 但无法清除蛛网膜下腔出血。 近些年来,随着微创技术的不断发展与进步,动脉瘤治愈率日益提高。 腰大池脑脊液引流术作为一种微创治疗方法,可以实现对蛛网膜下腔血性脑脊液的完全引流, 能够有效稀释血性脑脊液、 彻底清除血凝块、 减轻脑膜刺激,临床应用价值非常高[2]。基于此,该文方便选取2015年1 月—2020 年1 月在该院行介入术的动脉瘤性蛛网膜下腔出血患者82 例为观察对象,进一步研究腰大池持续引流治疗的临床效果,现报道如下。
1 资料与方法
1.1 一般资料
方便选取在该院行介入术的颅内破裂动脉瘤患者82例为观察对象, 按照不同治疗方法分成对照组与实验组,每组41 例。 纳入标准:①经检查确诊为颅内破裂动脉瘤;②自愿参加研究,签署知情同意书,获得了医院伦理委员会批准。 排除标准:①伴有精神类疾病与认知障碍; ②合并重要脏器严重功能障碍; ③存在心衰、糖尿病等病史;④临床资料不完整。 对照组中,男性患者16例,女性患者25 例;最小年龄为45 岁,最大年龄为 75 岁,平均年龄为(55.12±3.51)岁;Hunt-Hess分级:Ⅰ级 10 例,Ⅱ级 25 例,Ⅲ级 5 例,Ⅳ级 1 例。 实验组中,男性患者18 例,女性患者23 例;最小年龄为47 岁,最大年龄为 74 岁,平均年龄为(55.07±3.29)岁;Hunt-Hess 分级:Ⅰ级 9 例,Ⅱ级 24 例,Ⅲ级 7 例,Ⅳ级1 例。 在一般资料上,两组比较差异无统计学意义(P>0.05)。 具有可比性。
1.2 方法
两组患者均给予补液、积极控制颅内压、尼莫地平预防脑血管痉挛、预防上消化道出血等常规治疗。 对照组给予常规腰椎穿刺引流治疗, 即隔日予以1 次腰椎穿刺引流,脑脊液排出量30~60 mL/d。 实验组给予腰大池持续引流治疗, 即利用美敦力腰大池持续外引流装置系统进行穿刺,位置选择腰3~4 或者4~5 椎间隙,流出脑脊液后,置入内径约0.5 mm 的引流管,深度15~20 cm,取出穿刺针,在患者背部妥善固定引流管,延伸到肩部,连接三通阀与引流袋,引流量100~200 mL/d,引流速度 4~8 mL/h,引流时间 5~10 d。
1.3 观察指标
对两组治疗效果、 临床相关指标及并发症发生率进行比较。 ①治疗效果评定标准[3]:患者神经功能缺损程度明显改善(≥90%),病残评定为0 级,判定为显效;患者神经功能缺损程度有所改善(45%~89%),病残评定为1~3 级,判定为有效;患者未达到上述要求,判定为无效。 总有效率=(显效例数+有效例数)/总例数×100.00%。 ②临床相关指标:颅内压恢复正常时间、头痛缓解时间、住院时间。 ③并发症发生情况:脑血管痉挛、脑积水、脑出血。
1.4 统计方法
采用SPSS 20.0 统计学软件处理数据,计量资料以()表示,组间比较采用t 检验;计数资料以频数和百分率(%)表示,组间比较采用 χ2检验。 P<0.05 为差异有统计学意义。
2 结果
2.1 对比两组患者治疗效果
针对治疗效果来说,实验组总有效率为90.24%,对照组为70.73%,差异有统计学意义(P<0.05),见表1。
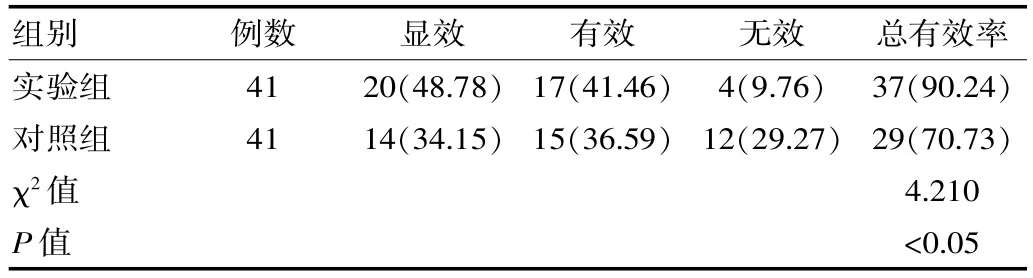
表1 两组患者治疗效果对比[n(%)]
2.2 对比两组患者治疗后临床相关指标
针对临床相关指标来说, 实验组颅内压恢复正常时间、头痛缓解时间、住院时间均明显短于对照组,差异有统计学意义(P<0.05),见表 2。
表2 两组患者治疗后临床相关指标对比[(),d]

表2 两组患者治疗后临床相关指标对比[(),d]
images/BZ_68_1285_1694_2301_1747.png实验组(n=41)对照组(n=41)t 值P 值11.72±2.08 15.36±2.26 8.260<0.05 10.58±2.14 14.06±2.23 7.950<0.05 14.26±3.02 19.25±3.24 9.020<0.05
2.3 对比两组患者并发症发生情况
对于并发症发生情况来说, 实验组发生率为7.32%,对照组为24.39%,比较差异有统计学意义(P<0.05),见表 3。
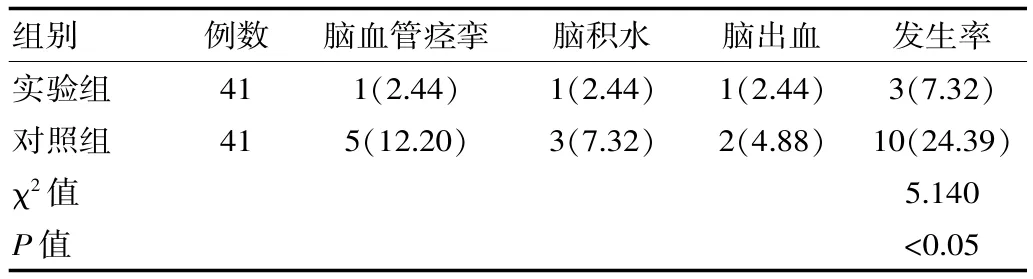
表3 两组患者并发症发生情况对比[n(%)]
3 讨论
颅内破裂动脉瘤是临床中较为常见的一种危急重症,具有致残率高、致死率高等特点,必须尽早诊断、尽早治疗,以此提高患者治疗效果,改善患者预后[4]。 对于患者来说,当动脉瘤破裂后,进入蛛网膜下腔的红细胞就会分解释放内皮素、5-羟色胺等物质, 引起血管痉挛,导致持续发行迟发性脑缺血[5];同时,还会增加血红蛋白的合成,引起钙离子内流,进而激活肌球蛋白轻链激酶相关性钙,最后致使血管平滑肌收缩,引起脑血管痉挛[6-7]。 为此,在临床中,必须积极探索有效的治疗方法,以此提高患者预后。
腰大池持续引流治疗主要就是遵循脑脊液循环再生规律, 在趋近生理性压力的情况下, 尽量增大引流量,加快蛛网膜下腔积血的清除,同时减少术后并发症的发生[8-9]。 相较于常规腰椎穿刺引流治疗而言,腰大池持续引流的优势更加显著,主要表现为以下几点[10-11]:①手术创伤轻,治疗成功率高;②引流量比较大;③引流速度可控,能够保持流速均匀、缓慢;④操作简便,时间短,可有效减轻患者痛苦;⑤术后并发症发生率低,有助于患者早日康复。 该文研究结果显示:治疗效果方面, 实验组总有效率为90.24%高于对照组70.73%(P<0.05);治疗后临床相关指标方面,实验组颅内压恢复正常时间、头痛缓解时间、住院时间分别为(11.72±2.08)d、(10.58±2.14)d、(14.26±3.02)d,对照组分别为(15.36±2.26)d、(14.06±2.23)d、(19.25±3.24)d,实验组均明显短于对照组(P<0.05);并发症发生情况方面,实验组发生率为7.32%,低于对照组24.39%(P<0.05)。 此结果与余翔等人[12]的研究结果十分相似,数据如下:观察组治疗总有效率为80.85%, 明显高于对照组的65.96%(P<0.05);观察组颅内压恢复正常时间、头痛缓解时间、住院时间分别为 (12.83±2.19)d、(11.69±2.25)d、(15.12±3.35)d, 对照组分别为 (16.45±2.37)d、(14.70±2.41)d、(19.37±3.81)d,观察组均明显短于对照组(P<0.05);观察组脑血管痉挛、 脑积水发生率分别为23.40%、17.02%, 明显低于对照组的 40.43%、27.66%(P<0.05)。由此说明, 腰大池持续引流治疗颅内破裂动脉瘤的效果更加理想,临床应用价值非常高。
除此之外,在腰大池持续引流治疗中,应严格遵循无菌操作原则,并且如果患者引流液比较浓,可定期用少量生理盐水对引流管进行冲洗,保持引流管顺畅,必要时可更换新的引流管。 当引流管顺畅,但未流出脑脊液时,可给予甘露醇脱水,若还是无效,应及时拔除引流管,以此降低临床风险。
综上所述, 颅内破裂动脉瘤介入术后应用腰大池持续引流的临床效果更加显著, 能够有效减轻患者症状,减少并发症的发生,加快患者术后康复,值得临床应用与推广。

