呼吸训练在帕金森吞咽障碍患者中的应用及对患者康复影响
李莹,雷迈
广西江滨医院言语治疗室,广西南宁 530021
帕金森在临床上又被称为震颤麻痹, 是一种多发于中老年人群体的神经系统变性疾病, 帕金森患者常伴吞咽障碍,导致日常进食困难、水电解质紊乱,严重情况下还可造成患者死亡[1-2]。 而帕金森吞咽障碍患者的进食困难,会延长其进食时间、食物种类选择受限及影响食欲等,从而导致机体营养不良、体重下降,严重影响患者的身体健康,降低其生活质量。 目前,针对帕金森吞咽障碍的康复训练, 临床多选择常规吞咽功能训练、神经肌肉电刺激等方案,但基于人体呼吸与吞咽共用咽喉通道, 同时这两种功能的中枢神经均位于脑干, 诸多医学者认为, 呼吸与吞咽之间的关系十分密切。 因此,呼吸训练也被常用于吞咽障碍康复训练中,该训练过程不仅简单方便,极易掌握,还无需借助特殊仪器设备,具有较强的可操作性。 但就近些年而言,有关呼吸训练应用至帕金森吞咽障碍患者中的研究报道较少,对此,该次研究方便选取2018 年5 月—2019 年5 月该院收治的60 例帕金森吞咽障碍患者为研究对象, 旨在探究呼吸训练在帕金森吞咽障碍患者中的应用及对患者康复影响,现报道如下。
1 资料与方法
1.1 一般资料
方便选取该院收治的60 例帕金森吞咽障碍患者为研究对象, 并采用随机数字表法将患者分为对照组与观察组,每组 30 例。 其中,对照组男18 例,女 12 例;年龄53~72 岁,平均年龄(62.17±5.33)岁;文化程度:小学3 例,初中 5 例,高中 10 例,大专 8 例,本科及以上 4例。 观察组男 17 例,女 13 例;年龄 54~73 岁,平均年龄(62.23±5.41)岁;文化程度:小学 4 例,初中 6例,高中9 例,大专7 例,本科及以上 4 例。 将两组患者相对应一般资料进行对比, 差异无统计学意义 (P>0.05)。纳入标准:①符合《神经医学》中有关吞咽障碍诊断标准的患者;②生命体征平稳,能理解、配合医务人员指令的患者; ③患者及其家属对该次研究均知情同意, 并在仔细阅读该院伦理委员会所制定的研究知情同意书后签署。 排除标准:①合并心肝肾功能不全的患者;②过去服用过影响吞咽功能障碍药物的患者;③严重痴呆的患者。 该次研究已获得该院伦理委员会审批,并正常开展。
1.2 方法
对照组采用常规吞咽功能训练以及神经肌肉电刺激,(1)常规吞咽功能训练:①下颌训练:指导患者将嘴巴张开到最大,并保持5 s,随后缓慢合上,重复5~10次;指导患者用力咬紧牙关,并保持5~10 s,随后放松;让患者用门牙、两侧犬齿、臼齿反复咀嚼牙胶棒;若患者张口困难,则可使用小岛勺刺激其K 点,以促使嘴巴张开,5 min/次,1 次/d,一周需训练 5 次;②喉上抬训练:使用湿水的纱布牵伸患者的舌尖前部,指导其做空吞咽动作,以加强舌根后缩力量,5 min/次,1 次/d,一周需训练5 次;③吸吸管训练:指导患者口含一根吸管,并将另一端封闭,让其进行吸吮动作,以感腭弓有上提感为佳,5 min/次,1 次/d, 一周需训练 5 次。 ④感觉刺激:首先,用一次性冰酸棉签快速擦患者的咽后壁、软腭、舌根部,并指导患者做空吞咽动作,5~8 min/次;其次,将气脉冲连接软管,并用其刺激患者咽部,同时让其做空吞咽动作,1 次/d,一周需训练5 次;⑤治疗性进食训练:待患者符合治疗性进食标准后,进行直接摄食训练,需了解患者一口进食量,并使用增稠剂改变食物性状,以减少患者呛咳,1 次/d。 (2)神经肌肉电刺激:主要使用吞咽电刺激治疗仪进行治疗,频率30~80 Hz,波宽700 s,强度0~25 mA,双向方波电流,小电极,连续性收缩。指导患者选择坐位,并将通道1 电极A、B 紧贴患者舌骨上方, 水平排列, 将通道2 电极C、D 沿中线排列,最上面的电极需放到患者甲状腺切迹上方,最下面电极放到甲状腺切迹下方;同时,根据患者的耐受情况调节频率,每次增量为0.5 Hz,而强度以患者自感咽部肌肉有震动感为宜,刺激为20 min/次,2 次/d,连续刺激4 周。
在常规吞咽功能训练以及神经肌肉电刺激基础上,观察组采用呼吸训练,①腹式呼吸:指导患者选取仰卧位,并放松全身,每次练习左手放于胸部、右手放于腹部肚脐,并保持胸部呼吸稳定,重复数次,让患者注意保持相同的呼吸频率, 呼吸频率为12~20 次/min,训练15 min/次。 ②缩唇呼吸: 指导患者用舌尖轻点上颚,并用鼻吸气,默数1-3,随后舌尖自然放松,并将嘴唇撅成吹口哨状,并向前缓慢吹气,默数1~6。在放松状态下, 让患者自动调节呼吸深度、 呼吸频率及缩唇程度,训练15 min/次。 ③有效咳嗽训练:指导患者选取坐位,并将身体前倾,屈膝,进行深而缓慢的腹式呼吸,在深吸一口气后屏气3~5 s, 身体前倾, 从胸腔进行2~3次短促有力咳嗽。 重复该动作2~5 次,训练15 min/次。呼吸训练需每天进行一次,连续训练4 周。
1.3 观察指标
观察、比较治疗前、治疗4 周后两组患者的吞咽功能[采用洼田饮水试验、吞咽造影检查评估(VFSS)]、肺功能[用力肺活量(FVC)、1 s 用力呼气量(FEV1)]以及生活质量情况。洼田饮水试验:指导患者端坐,喝30 mL的温开水, 由护理人员观察其喝水所需时间与呛咳情况, 评定分级:1 级为能一次顺利将水咽下, 无呛咳;2级为分2 次以上咽下, 且无呛咳情况;3 级为一次顺利咽下,但有呛咳情况;4 级为分2 次以上咽下,且存在呛咳情况;5 级为无法全部咽下,且频繁呛咳;吞咽功能优良评定标准:优为 1 级,良为 2~3 级,差为 4~5 级,总优良率=(1 级+2 级+3 级)例数/总例数×100.00%。 吞咽造影检查评估(VFSS):给予患者进行电视X 线透视检查,VFSS 总分为10 分,吞咽功能正常为10 分,轻度吞咽障碍为7~9 分,中度吞咽功能障碍3~6 分,重度吞咽功能障碍0~2 分。 肺功能:两组患者均进行肺试验,检测其用力肺活量(FVC)、1 s 用力呼气量(FEV1)情况。 生活质量:采用生活质量综合评定量表(GQOL-74)进行评估,该量表主要包括社会功能、躯体功能、心理功能、物质生活四个维度,包含20 个因子,统计分析总分、维度分、因子分,为了方便计算,将各维度的粗积分转换为0~100 分的标准分,分数越高说明患者的生活质量越好。
1.4 统计方法
该次研究采用SPSS 20.0 统计学软件分析数据,计量资料采用()表示,组间差异比较以t 检验;计数资料用[n(%)]表示,组间差异比较以 χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者的洼田饮水试验等级比较
训练4 周后, 观察组的吞咽功能优良率明显高于对照组,差异有统计学意义(P<0.05)。 见表 1。
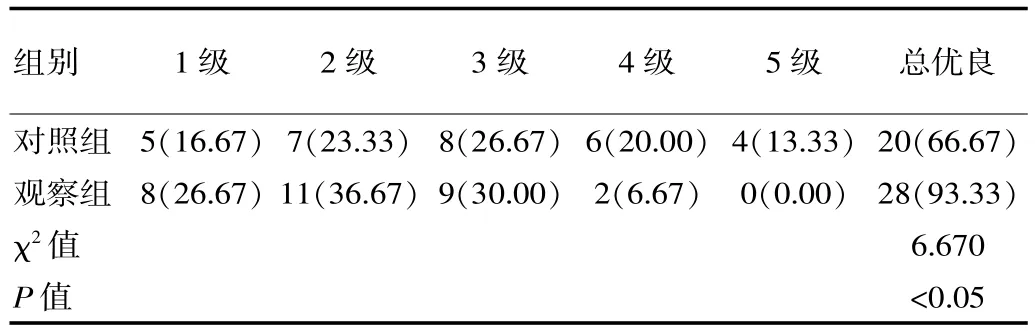
表1 两组患者的洼田饮水试验等级比较[n(%)]
2.2 训练前、训练4 周后两组患者的VFSS 评分比较
训练前,对照组与观察组的VFSS 评分相当,差异无统计学意义(P>0.05);训练 4 周后,观察组的 VFSS评分明显高于对照组,差异有统计学意义(P<0.05)。 见表2。
表2 训练前、训练4 周后两组患者的VFSS 评分比较[(),分]
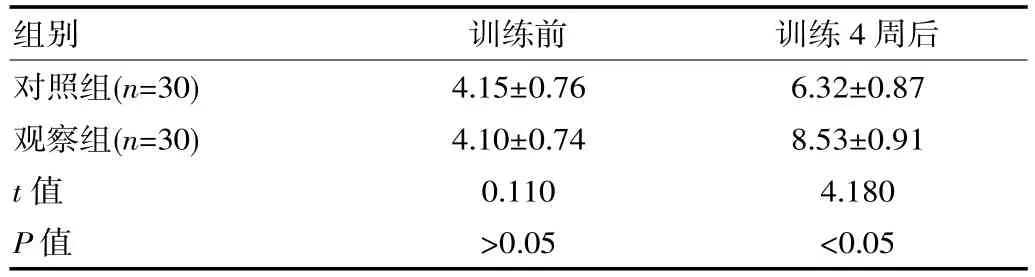
表2 训练前、训练4 周后两组患者的VFSS 评分比较[(),分]
组别 训练前 训练4 周后对照组(n=30)观察组(n=30)t 值P 值4.15±0.76 4.10±0.74 0.110>0.05 6.32±0.87 8.53±0.91 4.180<0.05
2.3 训练前、训练4 周后两组患者的肺功能情况比较
训练前,对照组与观察组的FVC、FVC1 相当,差异无统计学意义(P>0.05);训练 4 周后,观察组的 FVC、FVC1 明显高于对照组,差异有统计学意义(P<0.05)。见表3。
表3 训练前、训练4 周后两组患者的肺功能情况比较[(),L]
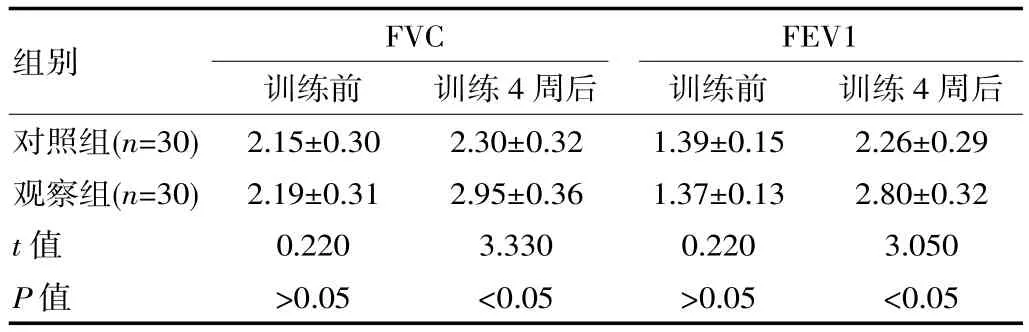
表3 训练前、训练4 周后两组患者的肺功能情况比较[(),L]
images/BZ_32_1289_543_2301_648.png对照组(n=30)观察组(n=30)t 值P 值2.15±0.30 2.19±0.31 0.220>0.05 2.30±0.32 2.95±0.36 3.330<0.05 1.39±0.15 1.37±0.13 0.220>0.05 2.26±0.29 2.80±0.32 3.050<0.05
2.4 训练前、训练4 周后两组患者生活质量评分比较
训练前,对照组与观察组的社会功能、躯体功能、心理功能、物质生活评分相当,差异无统计学意义(P>0.05);训练4 周后,观察组的社会功能、躯体功能、心理功能、物质生活评分明显高于对照组,差异有统计学意义(P<0.05)。 见表 4。
表4 训练前、训练4 周后两组患者生活质量评分比较[(),分]
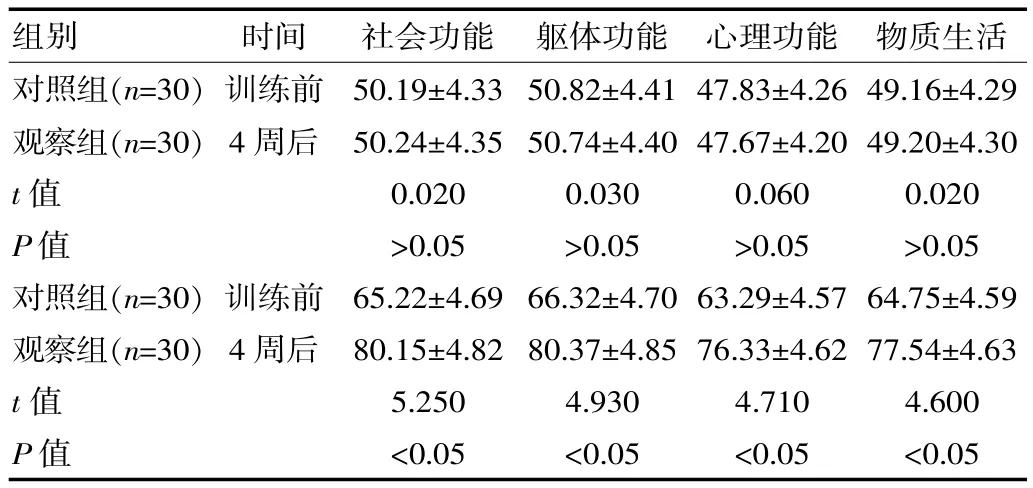
表4 训练前、训练4 周后两组患者生活质量评分比较[(),分]
images/BZ_32_1285_1465_2301_1518.png对照组(n=30)观察组(n=30)t 值P 值对照组(n=30)观察组(n=30)t 值P 值训练前4 周后训练前4 周后50.19±4.33 50.24±4.35 0.020>0.05 65.22±4.69 80.15±4.82 5.250<0.05 50.82±4.41 50.74±4.40 0.030>0.05 66.32±4.70 80.37±4.85 4.930<0.05 47.83±4.26 47.67±4.20 0.060>0.05 63.29±4.57 76.33±4.62 4.710<0.05 49.16±4.29 49.20±4.30 0.020>0.05 64.75±4.59 77.54±4.63 4.600<0.05
3 讨论
近年来,随着我国老龄化的日益加重,使得帕金森的临床发病率逐年上涨, 该疾病的发病机制与人体的黑质致密部多巴胺能神经元丢失而引起的纹状体多巴胺能通路异常密切相关[3-4]。 吞咽障碍是帕金森的常见并发症, 据相关统计表明,36%的帕金森患者会伴随吞咽障碍,患者多以进食困难、进食或饮水呛咳、发音困难等为主要症状。 若患者在临床中未得到及时且有效地干预,不仅会导致机体营养不良,还极易引发肺部感染、水电解质紊乱等,对其生命健康安全构成极大威胁[5]。
针对帕金森吞咽障碍患者的康复训练, 以往临床所采用的常规吞咽功能训练能通过口腔运动训练、空吞咽、感觉刺激等来锻炼患者的吞咽功能,从而改善其吞咽反射肌肉的协调性、灵活性。 同时,神经肌肉电刺激能根据患者的实际情况调节刺激强度, 该方法所产生的电流脉冲刺激能引起患者的肌肉收缩; 且重复刺激能有效增强患者的肌力, 从而促进局部组织血液循环,改善咽部肌肉的协调性[6]。 而近些年来,随着临床对吞咽障碍患者的研究越来越多,诸多医学者认为,健康人群的呼吸吞咽模式主要为呼气-吞咽-呼气, 即吞咽发生于呼气的初期与吸气的终末期, 在吞咽一刻呼吸停止,而吞咽完成后开始呼气,故人体的吞咽与呼吸密切相关[7]。 基于此,该次研究在常规吞咽功能训练与神经肌肉电刺激的基础上对帕金森吞咽障碍患者实施呼吸训练,就其临床应用效果进行分析。
据该次研究表明,训练4 周后,观察组的吞咽功能优良率明显高于对照组, 同时观察组的VFSS 评分(8.53±0.91)分也明显高于对照组(6.32±0.87)分(P<0.05);该结果提示,在常规吞咽功能训练与神经肌肉电刺激的基础上实施呼吸训练, 能进一步改善帕金森吞咽障碍患者的吞咽功能。 这一结果与朱晓威[8]的VFSS评分研究结果相似, 在其研究中也对存在吞咽功能障碍的患者实施呼吸训练,结果显示,呼吸训练组的VFSS评分(8.82±0.54)分明显高于常规组(7.18±1.23)分(P<0.05)。呼吸训练是一种通过指导患者控制呼吸,使其掌握有效的呼吸模式的训练方法,腹式呼吸、缩唇呼吸以及有效咳嗽训练能进一步促进患者胸腔运动, 提供呼吸肌群的耐受力,从而促进患者喉部括约肌收缩[9-10]。在该次研究还发现,训练4 周后,观察组的FVC、FEV1 明显高于对照组(P<0.05);该结果提示,呼吸训练能进一步提高帕金森吞咽障碍患者的肺功能。 主要是因为,腹式呼吸训练能促进患者呼吸道分泌物的清除, 并提高其支气管壁弹性,增强咳嗽反射的敏感性;缩唇呼吸训练能进一步提高患者气道内压,防止小气道过早关闭,从而促进肺部残留气体排出; 有效咳嗽训练能促进患者气道残留分泌物排出,从而提高其肺容量,改善呼吸功能,使得患者肺部换气、通气功能处于平衡状态。 此外, 帕金森患者的吞咽障碍状况会影响其日常正常进食,且进食或饮水的呛咳、误吸、时间延长等会严重降低其生活质量。 而在该次研究中对患者的生活质量进行调查发现,训练4 周后,观察组的社会功能、躯体功能、心理功能、物质生活评分明显高于对照组(P<0.05);该结果提示, 在常规吞咽功能训练与神经肌肉电刺激的基础上实施呼吸训练, 能进一步提高患者的生活质量。 主要是因为经过呼吸训练,患者的吞咽功能得以改善,使其在日常生活中能正常进食,同时肺功能的提高能改善其呼吸功能。 而当患者的吞咽障碍得到明显改善时,则能进一步提升其生活质量。
综上所述,针对帕金森吞咽障碍患者,在常规吞咽功能训练与神经肌肉电刺激的基础上实施呼吸训练,能有效改善吞咽功能,提高肺功能与生活质量,使其康复进行加快。

