三级医院团队与社会药房执业药师合作管理糖尿病成本-效果分析*
计 成,代 晶,李林通,王 皓,孙玲君
(1.南京大学医学院附属鼓楼医院药学部,江苏 南京210008;2.徐州医科大学鼓楼临床学院,江苏 徐州221004;3.南京医科大学第四附属医院内分泌科,江苏 南京210031)
2010年,我国糖尿病直接医疗费用占卫生总费用的13%[1],糖尿病及相关并发症带来的健康损害和社会经济负担已成为重大公共卫生问题,严重威胁人类健康[2]。国内各级医院不断优化糖尿病管理模式,效果虽显著[3-6],但由于经济发展水平、患者依从性差异等原因,相当一部分患者仅在社会药店进行常规配药治疗,未到医院接受规范管理。南京大学医学院附属鼓楼医院于2016年成立医师、药师、护士和营养师多元协作的糖尿病管理团队,截至2019年12月,已管理糖尿病患者4 000余例,前期通过构建三级医院团队与社会药房执业药师合作的全国首创的血糖管理模式,以改善在社会药店就诊配药患者的血糖控制水平,这些患者的血糖等指标改善显著[7]。但目前的研究仅从干预效果角度开展评价,未对该模式进行经济性评价。本研究中拟从药物经济学角度验证社会药房执业药师与糖尿病管理团队合作的糖尿病管理模式的优势,为执业药师工作的开展提供循证支持,以推进糖尿病防控管理相关卫生策略提供参考。现报道如下。
1 资料与方法
1.1 一般资料
纳入标准:符合1999年世界卫生组织(WHO)糖尿病诊断标准;年龄不小于18岁;至少具有1次完整的因糖尿病就诊的三级医院门诊或住院病历记录;定期在社会药房配药;患者签署知情同意书,并愿意参加随访。
排除标准:妊娠期或哺乳期;合并严重肝肾功不全和恶性肿瘤。
病例选择与分组:选取2017年2月1日至2018年7月31日在与南京大学医学院附属鼓楼医院糖尿病管理团队合作的南京百信药房和鼓楼大药房长期配药的2型糖尿病患者200例,采用随机数字表法分为对照组和试验组,各100例。最终完成研究的患者共192例,其中对照组95例,试验组97例。对照组中,男52例,女43例;平均年龄(53.82±16.04)岁。试验组中,男57例,女40例;平均年龄(53.69±13.23)岁。两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 方法
1.2.1 随访干预前
1)开展培训。三级医院糖尿病多元协作团队编写教材,定期对社会药房执业药师开展规范化培训,并采用线上集中培训、微信群不定期讨论,以及执业药师到三级医院实践等方式,提高社会药房执业药师的糖尿病管理能力和水平。
2)医院患者管理。符合入组的患者,首先在三级医院就诊,由三级医院团队的专科医师负责对患者进行指导、实施双向转诊,提供专业的诊疗服务;由药师根据医师制订的治疗方案进行用药指导和药学监护,完善药店患者的档案管理;由护士监测血糖;由营养师评估饮食状况,制订个体化饮食方案。
1.2.2 随访期间
1)患者在医院制订治疗方案后,在社会药房配药。试验组除接受常规药房配药服务外,还接受执业药师的特殊干预;对照组只接受常规药房配药服务。由通过糖尿病管理培训合格的社会药房执业药师与糖尿病患者进行访谈式交流,免费监测空腹血糖(FBG)、餐后2 h血糖(2 hPG)、糖化血红蛋白(HbA1C),记录患者入组时上述血糖指标,并进行用药依从性评估,建立电子档案,收集基线数据。
2)对照组患者在医疗机构进行常规诊疗,凭处方在社会药房配药时,由执业药师提供常规的药店调剂服务,包括药品用法用量;对照组患者到社会药房配药时,由执业药师监测血糖并做好记录。研究期间随访与否由患者自主决定,6个月后执业药师通过电话提醒患者到药房随访。
3)试验组患者接受社会药房执业药师个体化糖尿病教育,包括糖尿病临床表现、治疗方法、并发症预防、血糖监测、糖尿病护理、糖尿病饮食管理、糖尿病运动管理等;执业药师对患者实施个体化药学监护,包括口服降糖药的使用及注意事项,胰岛素剂量的调整等用药指导;三级医院管理团队根据患者的血糖指标进行血糖控制水平评估,制订随访周期。血糖控制差、中等、良好、优秀的患者随访时间分别为2周、4周、8周、12周,并电话通知患者按制订的随访周期随访,当天免费检测血糖和血压;定期总结,完善社会药房执业药师参与的糖尿病规范化管理模式。
1.2.3 随访结束后
社会药房执业药师与糖尿病患者进行访谈式交流,免费检测血糖,收集终点数据,统计并分析。研究流程见图1。

图1 三级医院团队与社会药房执业药师合作管理糖尿病患者流程示意图Fig.1 Flow chart of management of patients with diabetes mellitus by the tertiary hospital teams and the licensed pharmacists in social pharmacies
1.3 观察指标
观察指标:检测患者的FBG,2hPG,HbA1C水平。FBG控制为4.4~7.0 mmol/L;2 hPG控制目标为<10mmol/L;HbA1C控制目标为对大多数非妊娠成年2型糖尿病患者,合理控制在<7%,对病程较短、预期寿命长、无并发症、未合并心血管疾病患者,严格控制在<6.5%,对有严重低血糖史、预期寿命较短、有显著微血管或大血管并发症患者,宽松控制在<8%[8]。利用MORISKY等[9]提出的用药依从性问卷从8个方面评估患者的用药依从性,计分方法:条目1~4、6~7“是”计0分,“否”计1分;条目5反向计分;条目8采用Likert 5级评分法计分。各条目评分之和为总分。6分以下为依从性差;6~8分为依从性中等;8分为依从性好。
不良反应:观察两组患者治疗后是否出现药品不良反应(ADR),重点关注降糖药物ADR,如低血糖、头晕、疲倦、胃肠道反应、皮肤过敏、肝功能损害、体质量异常减轻等;若出现上述ADR,根据国家药品不良反应监测中心的ADR因果关系判断标准,由临床药师进行肯定、很可能、可能3种关联性评价,并记录其严重程度、处理方式与转归情况。
1.4 成本确定
本研究中的效果评价指标主要是血糖相关指标,故只计算针对糖尿病治疗的相关成本,同时由于入组患者均在社会药房配药,多在离家近的药店配药,治疗中间接成本(包括误工费、交通费等)相对较少,存在较大差异,为避免数据偏差,仅计算直接糖尿病治疗管理相关成本。每例患者糖尿病治疗管理直接成本=降糖治疗成本+处理ADR的药品费用+血糖监测成本+三级医院与执业药师合作培训成本+糖尿病团队人员与执业药师的管理费用。其中,药品费用按2018年1月南京大学医学院附属鼓楼医院药品零售价格计算成本;血糖监测成本为患者每次随访时在药店监测血糖的消耗成本;三级医院对执业药师的培训主要通过线上和线下相结合的方式,三级医院的临床药师通过网络对执业药师每个月进行2 h的线上培训,执业药师每月到三级医院进行理论与实践学习1 d,因此三级医院与执业药师合作培训成本主要由三级医院临床药师及执业药师的额外工作时间折算而成;糖尿病管理团队的管理费用主要为三级医院管理团队解答执业药师在管理过程中遇到的相关问题所消耗的时间成本,以及执业药师为患者教育所花费的时间成本。
1.5 统计学处理
采用SPSS 23.0统计学软件分析。计量资料呈正态分布的以表示,组间比较采用t检验;计数资料以频数或率(%)表示,组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 降糖疗效及依从性比较
随访结束后,试验组患者的FBG,2 hPG,HbA1C水平及用药依从性均较刚入组时显著改善(P<0.05),对照组各指标水平呈下降趋势,但差异无统计学意义(P<0.05)。详见表1。试验组患者的HbA1C和2 hPG达标率均显著高于对照组(P<0.05)。详见表2。
表1 两组患者降糖效果及依从性比较(±s)Tab.1 Comparison of hypoglycemic effect and compliance between the two groups(±s)

表1 两组患者降糖效果及依从性比较(±s)Tab.1 Comparison of hypoglycemic effect and compliance between the two groups(±s)
?

表2 两组患者FBG,2 hPG,HbA1C达标率比较[例(%)]Tab.2 Comparison of compliance rates of FBG,2 hPG and HbA1C between the two groups[cases(%)]
2.2 ADR评价
干预及随访管理过程中,部分试验组和对照组患者用药后出现轻度ADR,由执业药师采取相应处理并进行ADR预防指导后,情况均改善。两组患者ADR发生分布构成比较,差异无统计学意义(P>0.05)。详见表3。

表3 两组患者治疗期间ADR发生情况比较[例(%)]Tab.3 Comparison of the occurrence of adverse drug reactions between the two groups during the treatment[cases(%)]
2.3 成本-效果分析
直接成本-效果比较显示,试验组患者的降糖药品费用、处理ADR费用、血糖监测费用均显著低于对照组,但管理消耗的人力成本显著高于对照组,总成本显著高于对照组(P<0.05);效果以HbA1C达标率作为评价指标,试验组每获得1个单位效果需花费39.03元,显著低于对照组的69.34元(P<0.05)。详见表4。
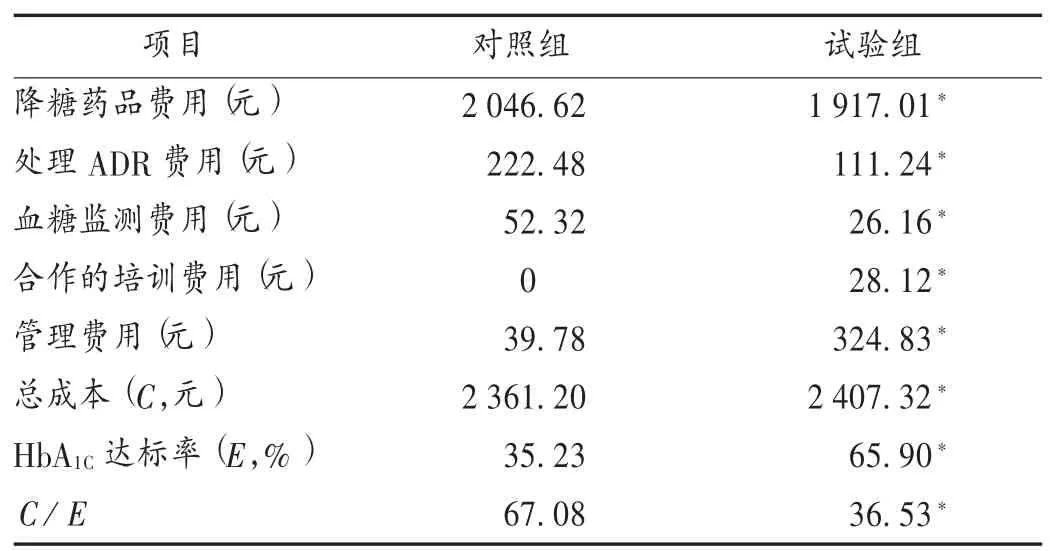
表4 两组患者成本-效果比较Tab.4 Comparison of cost-effectiveness between two groups
2.4 单因素敏感性分析
随着《中共中央国务院关于深化医药卫生体制改革的意见》(中发〔2009〕6号)的施行,考虑药价存在波动,假设将药价下调10%,其他费用不变,进行单因素敏感性分析。结果表明,敏感性分析与成本-效果分析两者是一致的,提示成本-效果分析结果可信。详见表5。

表5 单因素敏感性分析Tab.5 Single-factor sensitivity analysis
3 讨论
2型糖尿病是一种慢性疾病,社会经济负担沉重[10]。国内研究显示,我国糖尿病医疗费用年均增长速度已超过同期国内生产总值(GDP)的增长速度[11]。糖尿病是我国第二大慢性疾病,管理防控不容忽视。多种原因导致部分患者多在社会药店配药。因此,执业药师在保障糖尿病的管理效果方面将发挥重要作用。但执业药师管理慢性疾病经验不足,患者信任度低[12]。让执业药师加入糖尿病管理团队,三甲医院糖尿病综合管理团队和执业药师联动的血糖管理进行全程管理,效果显著,但未明确经济效益评价;面对糖尿病造成的巨大经济负担,评估管理模式能否减少糖尿病诊疗及管理成本至关重要。
本研究结果显示,随访6个月后,试验组的HbA1C达标率显著高于对照组,说明执业药师与三级医院团队联动的糖尿病管理模式管理效果更好,可以更高效地控制患者的血糖水平;患者依从性评分比较发现,试验组较对照组显著增加,与之前研究的结果一致。ADR发生率比较,两组无统计学差异,但随访期间均有ADR发生,可能因为患者在接受随访后,了解了糖尿病药物治疗时常见的ADR种类,可针对性地发现自己在用药过程中出现的ADR并告知管理人员,而执业药师通过管理,帮助患者及时发现低血糖等相关ADR,并作出应对措施,增加了治疗安全性。药物经济学分析结果显示,试验组具有较小的成本-效果比,即每获得一份效果(HbA1C达标率)所需的净成本,执业药师联合三级医院团队管理模式更低。从直接成本组成方面分析,对照组患者的血糖监测费用高于试验组,可能原因为对照组患者用药不规范及血糖控制不理想,到社会药房购药及监测血糖的次数较试验组增加。试验组药物治疗费用及处理ADR的费用均低于对照组,说明通过三级医院团队和执业药师合作,可优化治疗方案,规范服药剂量和疗程,减少药物的重复使用,以及不当使用造成的低血糖等ADR,最终节省医疗成本。因此,在管理糖尿病时,应从有效性、安全性、经济性等多方面考虑,使患者用尽量少的费用,使血糖达标更快。
综上所述,执业药师联合三级医院团队对社会药房患者进行血糖管理效果显著,具有良好的经济性。但目前社会药房执业药师的主要工作为调剂及提供一些简单的用药咨询,同时社会药房执业药师存在多种问题,如执业药师学历偏低、在岗率不高、收集ADR能力偏低等[13-14],导致其对慢性病的管理参与度不高。本研究中通过三级医院管理团队培训,一定程度提高了社会药房执业药师的业务能力,但由于没有制订明确的奖励政策,执业药师的积极性不高。因此,如何提高社会药房工作人员的参与度还值得进一步探讨。建议通过设计合适的薪酬模式[15]来提高执业药师的支持度。本研究中未考虑增加执业药师薪酬来提高配合度,同时将这部分薪酬纳入成本中进行成本-效果分析,以进行进一步研究。

