脓毒血症患者预后预测模型的构建与评价:一项基于MIMIC-Ⅲ数据库的人群研究
张晋晋,周 江,冯 莹,方志成*
(1锦州医科大学生理学教研室,锦州 121001;2湖北医药学院附属,太和医院急诊科;3太和医院重症医学科;*通讯作者,E-mail:13593751009@163.com)
脓毒血症是由感染引起的全身炎性反应综合征,已经成为重症监护室住院患者主要死亡原因之一[1]。及早对脓毒血症患者的严重程度和预后做出正确判断,并采取积极措施,是降低疾病死亡率、提高治愈率的关键。尽管目前一些参数和许多分级标准可用于评判脓毒血症患者的预后,但是这些预后指标在便捷性或准确性方面存在一定局限,也没有一个被证明是脓毒血症患者死亡风险的最佳预测指标。作为一种新型的可预测患者预后的工具,列线图(nomogram)被广泛应用于各项研究中[2,3]。相对于传统方法,列线图可以更快速、便捷及精确地对患者预后作出预测。到目前为止,针对脓毒血症预后,临床仍然没有一个较为完善的评估系统。本研究基于MIMIC-Ⅲ数据库的庞大数据,对脓毒血症患者的资料进行回顾性分析,构建能准确预测脓毒血症患者死亡风险的列线图,以期为临床实践提供参考。
1 资料与方法
1.1 一般资料
MIMIC-Ⅲ数据库是由美国麻省理工学院计算生理学实验室、贝斯以色列迪康医学中心以及飞利浦医疗共同发布的。作为一个免费开放的公共数据库,它收集整理了2001-2012年期间住在贝斯以色列迪康医学中心重症监护室共计4万余名真实患者的临床诊疗信息[4]。利用PostgreSQL的结构化查询语言,根据国际疾病分类(ICD-9)代码,从MIMIC数据库中提取5 561例脓毒血症患者的相关数据。本研究排除了有艾滋病病史、恶性肿瘤病史、精神病史、药物滥用史、18岁以下以及信息严重缺失的患者。
1.2 方法
本研究的终点指标是入院患者28 d内的存活情况。利用ROC曲线计算数值型变量(中性粒细胞百分比、WBC、肌酐、尿素氮、血钾、血钙、乳酸)约登指数的最大值,其对应的数值作为该变量预测死亡风险的最佳截断值。利用最佳截断值将数值型变量转化为二分类变量。将总病例(n=3 009)采取随机抽取方法按7 ∶3分为建模组(n=2 109)和验证组(n=900)。依据建模组2 109例患者的数据,使用单因素Logistic回归分析,将P<0.05的变量纳入多因素Logistic回归,从而确定独立预后因素。利用R语言中的“rms”包构建预测脓毒血症死亡概率的列线图。采用Bootstrap法(自抽样次数B=1 000)分别在建模组和验证组进行验证。通过计算对应的C指数、绘制校准曲线判断列线图模型的预测性能。所有资料数据均采用SPSS 25.0和R软件进行分析处理,P<0.05被视为差异具有统计学意义。
2 结果
2.1 患者基本特征
共有3 009个病例纳入本研究。整个队列脓毒血症患者28 d内的死亡率为32.8%。本研究纳入的变量有年龄、性别、婚姻状况、中性粒细胞百分比(NE%)、白细胞计数(WBC)、肌酐、尿素氮(BUN)、血钾、血钙、乳酸。各项变量的最佳截断值、对应死亡率及病例数见表1。

表1 建模组和验证组患者的临床特征 例(%)
2.2 单因素以及多因素logistic回归分析
对建模组患者的数据进行单因素Logistic回归分析,初步选择9项与预后相关的指标,包括年龄、婚姻状态、NE%、WBC、肌酐、BUN、血钾、血钙和乳酸。进一步多因素分析发现年龄、NE%、BUN、血钾和乳酸与脓毒症患者28 d内预后有显著相关性(见表2)。以上5个指标被认为是脓毒血症患者的独立危险因素。
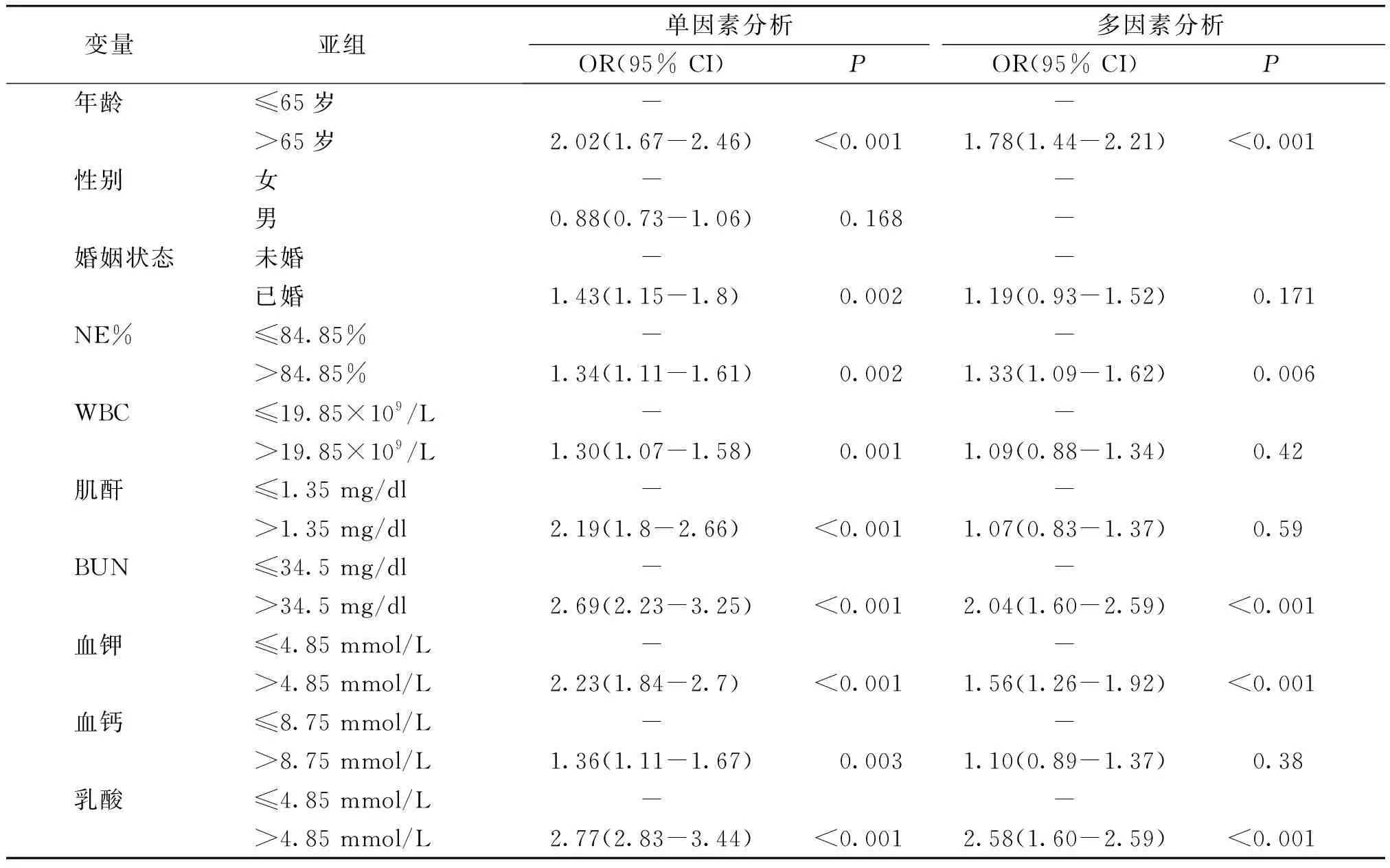
表2 建模组患者临床特征的单因素和多因素Logistic回归分析
2.3 Nomogram模型的构建与评价
为了整合独立风险因素,并对结果进行可视化,本研究建立了列线图(见图1)。根据各特征的不同分类,向上投射到点即可得到对应项的分值。各项分值相加即可得到特定患者列线图总分。在总分对应处向下投射来计算28天内的死亡风险。分值越高,该患者在28 d内的死亡风险越高。从图中可以看出,乳酸值对列线图的贡献最大,其次是血尿素氮,中性粒细胞百分比对模型的贡献最低。该模型在建模组和验证组的C指数分别为0.708(95%CI 0.731-0.685)和0.714(95%CI 0.749-0.0.679)。相应的校准曲线也与45°虚线(理想值)接近(见图2),表明预测值与实际观测值具有良好的一致性。
3 讨论
早期良好的预后评估对脓毒血症患者的治疗具有重大意义。目前SOFA评分[5]、急性生理和慢性健康评估Ⅲ(APACHE-Ⅲ)评分[6]和Logistic器官功能障碍系统(LODS)评分[7]是临床常用的评估脓毒血症患者严重程度的指标。然而,这些评分系统都存在一定局限性。单靠一种评分系统仍难以准确预测患者预后。基于此,本研究试图从MIMIC-Ⅲ数据库中提取庞大的病例数据以开发一种可用于预测脓毒血症患者死亡风险的nomogram。
年龄、NE%、BUN、血钾和乳酸是该模型的重要参数,被认为与脓毒血症患者的预后密切相关。众所周知,相比青壮年,老年人的基础脏器功能不全、免疫功能较低,病原微生物感染的可能性显著增加。有研究表明表明,高龄与脓毒血症患者预后呈负相关[8]。
中性粒细胞是人体血液循环中最丰富的白细胞,是先天免疫系统的重要组成部分。生理条件下人的中性粒细胞生存时间却只有5 d左右。在炎症条件下,中性粒细胞离开血液后可被许多刺激物激活,如细胞因子、生长因子和可能延长中性粒细胞寿命的病原体产物等。这种由病原体刺激所导致的中性粒细胞寿命的延长可能有助于炎症的消退或向适应性免疫过渡,但其不受控制的激活也可能导致正常组织结构的破坏和不受控制的炎症。脓毒血症是感染引起的全身炎症反应,中性粒细胞在该疾病中起着重要的作用。本研究结果提示NE%是脓毒症患者28 d内死亡的独立危险因素,NE%较高与预后不良相关。

图1 用于预测脓毒症患者28 d内死亡风险的列线图Figure 1 A nomogram for predicting the risk of death within 28 d in sepsis patients

图2 建模组和验证组的校准曲线Figure 2 The calibration curves of mortality in training group and validation group
BUN是蛋白质代谢的终末产物。临床研究显示,早期肾功能损害患者由于肾小球的滤过作用,不会出现BUN的升高[9]。直至患者出现>50%的肾损害时才会出现明显BUN水平的升高。Lin等[10]结果表明,BUN是脓毒症所致急性肾损伤中老年患者预后危险因素。本研究也显示了BUN的异常升高,与脓毒血症患者的较差预后密切相关。在单因素Logistic回归分析中,我们发现肌酐影响着脓毒血症患者的预后。肌酐值>1.35 mg/dl的患者28 d内的死亡风险是低于该值患者的2.19倍。然而,在多因素Logistic回归分析中,我们并没有观察到肌酐与患者的预后有统计学上的关系。另外,本研究单因素以及多因素分析均提示血钾显著影响患者预后。血钾值大于4.85 mmol/L的患者28 d内的死亡风险在单因素和多因素分析中分别是低于该值患者的2.23倍和1.56倍。然而本研究仅得出血钾高于最佳截断值4.85 mmol/L时具有不良的预后,并没有得出血钾过低对患者预后的影响,这与本研究所采取的统计学方法的局限性有关。实践临床中,血钾过低也是影响患者预后的重要因素。鉴于此,血钾水平对预后的具体影响仍需进一步的深入分析。
此外,乳酸作为脓毒血症患者预后指标有一定的价值。乳酸是葡萄糖在缺氧环境中厌氧发酵的产物。正常人肝脏和肾脏对乳酸有清除作用,使人动脉血中乳酸水平维持在正常范围内。乳酸水平与细胞代谢能力和器官功能密切相关。脓毒血症患者由于缺氧和组织灌注不足,其血乳酸水平往往较高[11],乳酸水平也被认为与脓毒血症患者的预后密切相关[11-13]。本研究发现血乳酸水平是患者28 d内死亡的独立危险因素。高乳酸(>4.85 mmol/L)患者的死亡风险明显高于低乳酸(≤4.85 mmol/L)患者(OR=2.77,P<0.001),死亡率分别为49.6%和27.1%。因此,动态监测血乳酸水平对评估病情严重程度和判断预后具有重要意义。
本研究开发的nomogram综合了年龄、NE%、BUN、血钾和乳酸5项显著影响患者预后的指标,有助于临床医生对脓毒血症患者的预后进行准确预测,以便尽早识别危重脓毒血症患者。本研究也存在着一些不足:(1)尽管上述方法可较为可靠地评判脓毒血症患者入院28 d内的死亡风险,但由于脓毒血症患者病情的发展是一个动态过程,并且不同患者的基础状态和诊治过程存有差异,故单纯的数值对脓毒血症患者的预后预测作用较为有限。(2)因研究设计均基于病例资料的回顾性分析而非直接对患者的评价,不可避免受到记录者的主观影响。(3)与前瞻性临床设计相比,本研究受到了部分病例资料不全的限制,有一些可能有意义的指标无法纳入研究,如降钙素原、病原学等。与此同时,经严格的纳入排除标准,也不可避免地造成了选择性偏倚;考虑到回顾性分析的不足,进一步的前瞻性研究仍有必要进行。

