脑白质高信号相关认知功能障碍脑灌注机制研究
刘缘缘 曹珊珊 胡盼盼 田仰华 汪凯 魏强
脑小血管病(CSVD)是颅内小动脉、毛细血管和小静脉病变导致的临床综合征,包括脑白质高信号(WMH)、脑微出血(CMBs)、腔隙性梗死(LACI)和扩大的血管周围间隙(EPVS)等影像学改变[1]。其中,脑白质高信号表现为T2-FLAIR成像弥漫性或局灶性脑白质病变,与老年人认知功能障碍程度密切相关[2],但其潜在机制尚不明确。研究显示,轻度认知损害(MCI)患者存在皮质下丘脑和尾状核等局部脑灌注降低[3],而记忆力下降与海马和后扣带回脑灌注升高有关[4]。一项采用三维伪连续动脉自旋标记(3D-p CASL)技术的研究显示,脑小血管病风险与脑灌注密切相关[5],由于该项技术可以无创性定量测定脑血流量(CBF),目前已广泛应用于脑血管病[6]和神经变性病[7]的临床研究。脑灌注对维持颅内稳态具有重要作用,其改变可以引起神经元能量供应障碍,从而影响认知功能[8]。安徽医科大学第一附属医院近2年诊断与治疗80例脑白质高信号患者,采用3D-pCASL技术测定全脑灌注,探讨脑灌注改变与脑白质高信号患者认知功能障碍的相关性。
资料与方法
一、临床资料
1.纳入标准 (1)T2-FLAIR成像表现为弥漫性或局灶性脑白质高信号。(2)年龄40~80岁。(3)均为右利手。
2.排除标准 (1)多发性硬化等非脑小血管病导致的脑白质高信号。(2)颅内外血管狭窄>50%。(3)颅内出血。(4)精神障碍,酒精成瘾。(5)存在严重的听力或视力障碍、运动障碍、语言障碍等影响认知功能评估结果。(6)存在MRI检查禁忌证或已知的幽闭恐惧症。
3.一般资料 (1)脑白质高信号组(MWH组):选择2018年10月至2020年10月在安徽医科大学第一附属医院神经内科门诊就诊的脑白质高信号患者共80例,男性46例,女性34例;年龄41~79岁,平均(62.99±7.81)岁;受教育程度0~15年,平均(8.22±3.90)年;既往存在高血压占60%(48/80)、糖尿病占13.75%(11/80)、高脂血症占25%(20/80),吸烟史占38.75%(31/80)、饮酒史占32.50%(26/80)。(2)正常对照组(对照组):同期从患者家属中招募37例认知功能正常者作为对照组,无神经系统疾病或精神疾病史,头部MRI检查正常,能够配合完成神经心理学测验。男性17例,女性20例;年龄50~79岁,平均(60.24±7.00)岁;受教育程度0~18年,平均为(8.81±3.58)年;既往合并高血压占27.03%(10/37)、糖 尿 病 占8.11%(3/37)、高 脂 血 症 占24.32%(9/37),吸 烟 史24.32%(9/37)、饮 酒史 占27.03%(10/37)。
二、研究方法
1.脑白质高信号评估 脑白质高信号包括脑深部白质高信号(DWMH)和脑室旁白质高信号(PWMH),分别进行Fazekas评分。(1)脑深部白质高信号:0为无病变,1为点状病变,2为开始融合的病灶,3为大面积融合的病灶。(2)脑室旁白质高信号:0为无病变,1为帽状或铅笔样病灶,2为光滑的晕圈,3为不规则片状融合且延伸至脑深部白质的病灶。两部分评分之和即为Fazekas总评分,总评分为6,评分1~2为轻度脑白质高信号、3~6为中至重度脑白质高信号[9]。
2.认知功能评估 采用蒙特利尔认知评价量表(MoCA)评估整体认知功能,中文听觉词汇学习测验(CAVLT)评估记忆力,符号数字转换测验(SDMT)评估注意力,数字颜色连线测验(CTT)评估执行功能,Boston命名测验(BNT)修订版评估语言功能。(1)整体认知功能:MoCA量表包括视空间/执行功能(5分)、命名能力(3分)、注意力(6分)、语言功能(3分)、抽象能力(2分)、记忆力(5分)、定向力(6分)共7项内容,总评分为30,评分越低、认知功能越差,总评分<26为认知功能障碍,受教育程度≤12年者评分加1以校正受教育程度偏倚[10]。(2)记忆力:CAVLT测验包括学习、即刻回忆、延迟回忆和再认共4项内容,进行两组识记材料(每组识记材料包含15个词汇)共9组测试[11]。第1~5组重复学习第1组词汇,即听觉词汇学习阶段,测试者连续读出15个词汇,每个词汇间隔1 s,嘱受试者于2 min内说出所能回忆的词汇,读完后即开始计时回忆,重复5次,取平均值;第6组采用同样方法学习第2组词汇,以对第1组词汇的记忆进行干扰;第7组为即刻回忆,要求受试者直接回忆学习阶段的第1组词汇;30 min后开始第8组,为延迟回忆,要求受试者再次回忆学习阶段的第1组词汇;第9组为再认,要求受试者在延迟回忆后判断测试者读出的词汇是否为学习阶段的第1组词汇。每个词汇计1分,每项内容评分为15,评分越低、记忆力越差。(3)注意力:SDMT测试要求受试者将无意义的符号转化为相应符号所对应的数字[12],并记录90 s内的正确个数,正确数越少,注意力越差。(4)执行功能:CTT测验包括CTT-A和CTT-B两部分[12]。CTT-A为单色数字连线,即按照数字从小到大的顺序连接;CTT-B为双色数字连线,即按照数字从小到大的顺序、红黄两种颜色交替连接。记录连线完成时间,完成时间越长、执行功能越差。(5)语言功能:BNT测验中文版为美国国立神经病学与卒中研究所-加拿大卒中网(NINDS-CSN)血管性认知损害(VCI)诊断标准的修订版[13]。要求受试者根据测试者展示的15张图片自发命名,如果自发命名不正确,20 s后行线索提示命名,如果线索提示命名无效,20 s后行选择命名,记录自发命名的正确个数,正确数越少、语言功能越差。
3.头部MRI检查 (1)检查方法:所有受试者于认知功能评估后1~2 d采用英国GE Healthcare公司生产的Discovery MR750w 3.0T MRI扫描仪行全脑扫描,8通道头部线圈,梯度场强50 mT/T。扫描序列为横断面3D-T1WI和3D-pCASL。①3D-T1WI,重复时间(TR)8.16 ms、回波时间(TE)3.18 ms、反转时间(TI)450 ms,翻转角(FA)12°,扫描视野(FOV)256 mm×256 mm,矩阵为256×256,体素为1 mm×1 mm×1 mm,层厚1 mm、层间隔1 mm,共283 s,扫描层数256层。②3D-pCASL,重复时间4781 ms、回波时间11.12 ms、反转时间1525 ms,翻转角111°,扫描视野220mm×220mm,矩阵128×128,激励次数3次,体素2mm×2mm×2mm,层厚3mm、层间隔为3mm,共411s,扫描层数45层。扫描前告知受试者扫描期间保持头部不动,以泡沫垫置于头部两侧以最大程度减少头部运动,对存在的轻微头动进行质控,将其控制于-3~3mm,并在数据处理中作为协变量消除其影响。(2)数据处理:①灰质体积,分割组织并按照白质、灰质和脑脊液分类,将单个图像配准至加拿大蒙特利尔神经病学研究所(MNI)标准空间,以8mm×8mm×8mm半高全宽(FWHM)进行高斯平滑,采用SPM8软件包(https://www.fil.ion.ucl.ac.uk/spm/software/spm8/)配套的VBM8软件计算灰质体积(GMV),并在数据处理中作为协变量消除其影响。②pCASL数据,将pCASL图像非线性共同配准至MNI标准空间,以平滑配准的图像生成图像模板,再将原始图像非线性配准至新生成的图像模板,最后将原始脑血流图像配准至MNI标准空间,并重新切片为体素27mm×27mm×27mm的脑血流图像。③差异脑区脑血流量,根据脑白质高信号程度将脑血流图像分为正常、轻度脑白质高信号和中至重度脑白质高信号,以不包含小脑的自动解剖分区(AAL,由蒙特利尔神经病学研究所提供)的90个脑区为模板,以头动和灰质体积为协变量,采用DPABI软件(http://rfmri.org/content/dparsf)获得存在脑血流量差异的脑区,并提取差异脑区脑血流量值。
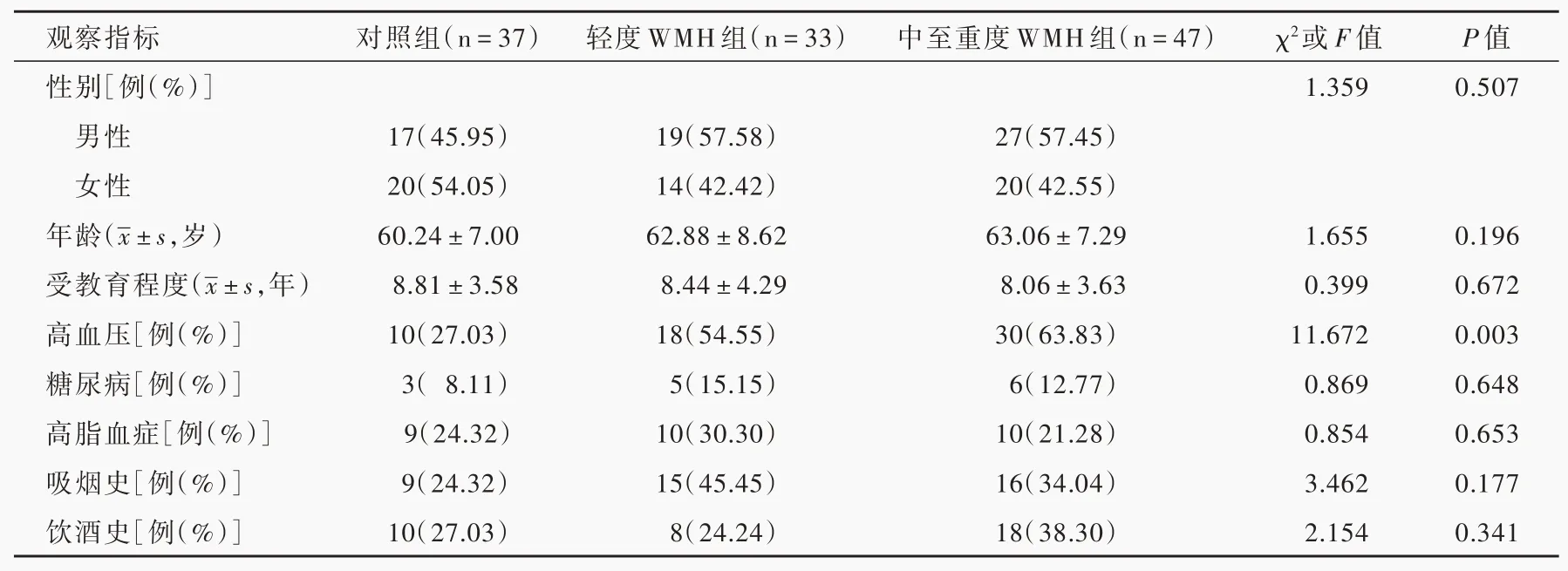
表1 3组受试者一般资料的比较Table1. Comparisonofgeneraldataamongthecontrolgroup,mildWMHgroupandmoderate-severeWMHgroup
4.统计分析方法 采用SPSS22.0统计软件进行数据处理与分析。计数资料以相对数构成比(%)或率(%)表示,采用χ2检验。呈正态分布的计量资料以均数±标准差(±s)表示,采用两独立样本的t检验和单因素方差分析,两两比较行LSD-t检验。不同脑白质高信号组脑血流量的比较,采用DPABI软件行单因素方差分析,并以高斯随机场(GRF)行多重比较校正,校正标准为体素水平P<0.001、团块水平P<0.05,再行差异脑区的可视化。对于组间脑血流量差异显著的脑区,提取其脑血流量平均值,Pearson相关分析和偏相关分析探讨差异脑区脑血流量与认知功能障碍的相关性。以P≤0.05为差异具有统计学意义。
结 果
根据脑白质高信号程度(Fazekas总评分)分为轻度脑白质高信号组(轻度WMH组,33例)和中至重度脑白质高信号组(中至重度WMH组,47例),结合对照组(37例)进行比较发现,3组受试者高血压比例差异有统计学意义(P=0.003),其余临床资料组间差异无统计学意义(均P>0.05,表1)。
3组受试者MoCA评分(P=0.036),CAVLT学习(P=0.019)、即刻回忆(P=0.001)、延迟回忆(P=0.002)和再认(P=0.004),SDMT正确数(P=0.008),CTT-A完成时间(P=0.001)和BNT正确数(P=0.032)差异均有统计学意义,而CTT-B完成时间组间差异无统计学意义(P=0.109,表2)。其中,中至重度WMH组MoCA评分(P=0.013),CAVLT学习(P=0.009)、即刻回忆(P=0.004)、延迟回忆(P=0.001)和再认(P=0.002),SDMT(P=0.002)和BNT(P=0.011)正确数低于对照组,CAVLT学习(P=0.046)、即刻回忆(P=0.003)、延迟回忆(P=0.016)和再认(P=0.032)低于轻度WMH组,而CTT-A完成时间高于对照组(P=0.000);轻度WMH组仅CTT-A完成时间高于对照组(P=0.008);其余神经心理学测验组间差异无统计学意义(均P>0.05,表3)。
表2 3组受试者神经心理学测验的比较(±s)Table 2. Comparison of neuropsychological tests among the control group,mild WMH group and moderate-severe WMH group(±s)
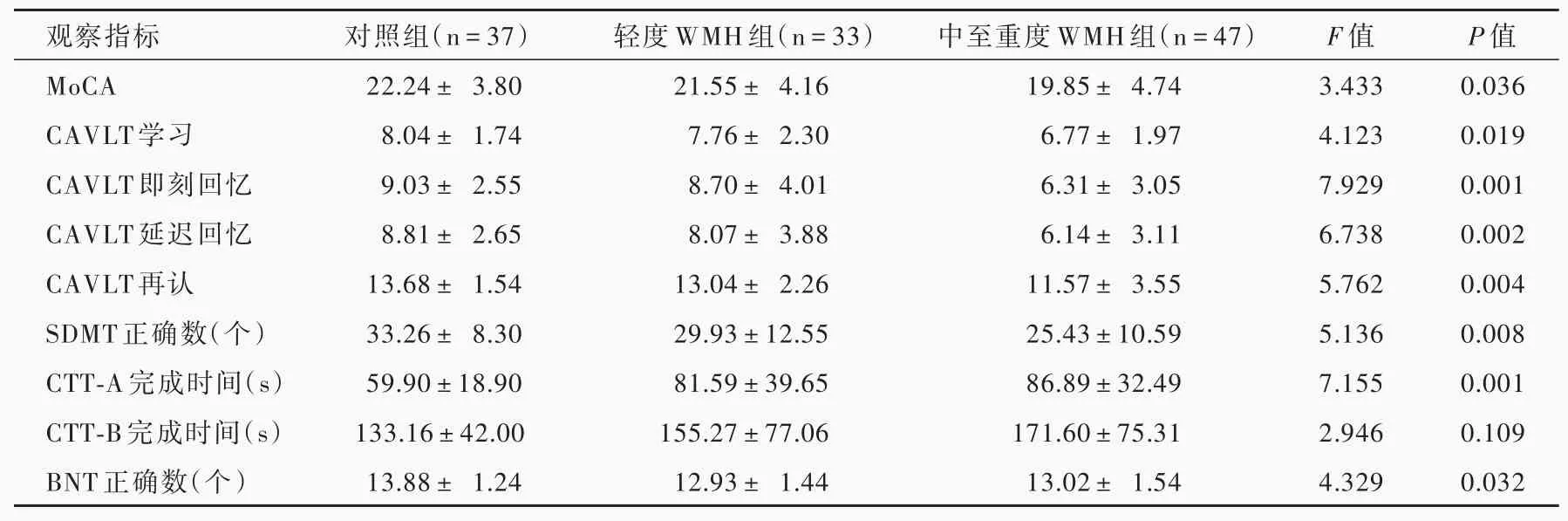
表2 3组受试者神经心理学测验的比较(±s)Table 2. Comparison of neuropsychological tests among the control group,mild WMH group and moderate-severe WMH group(±s)
WMH,white matter hyperintensity,脑白质高信号;MoCA,Montreal Cognitive Assessment,蒙特利尔认知评价量表;CAVLT,Chinese Auditory Verbal Learning Test,中文听觉词语学习测验;SDMT,Symbol Digit Modalities Test,符号数字转换测验;CTT,Color Trail Test,数字颜色连线测验;BNT,Boston Naming Test,Boston命名测验。The same for Table 3
?
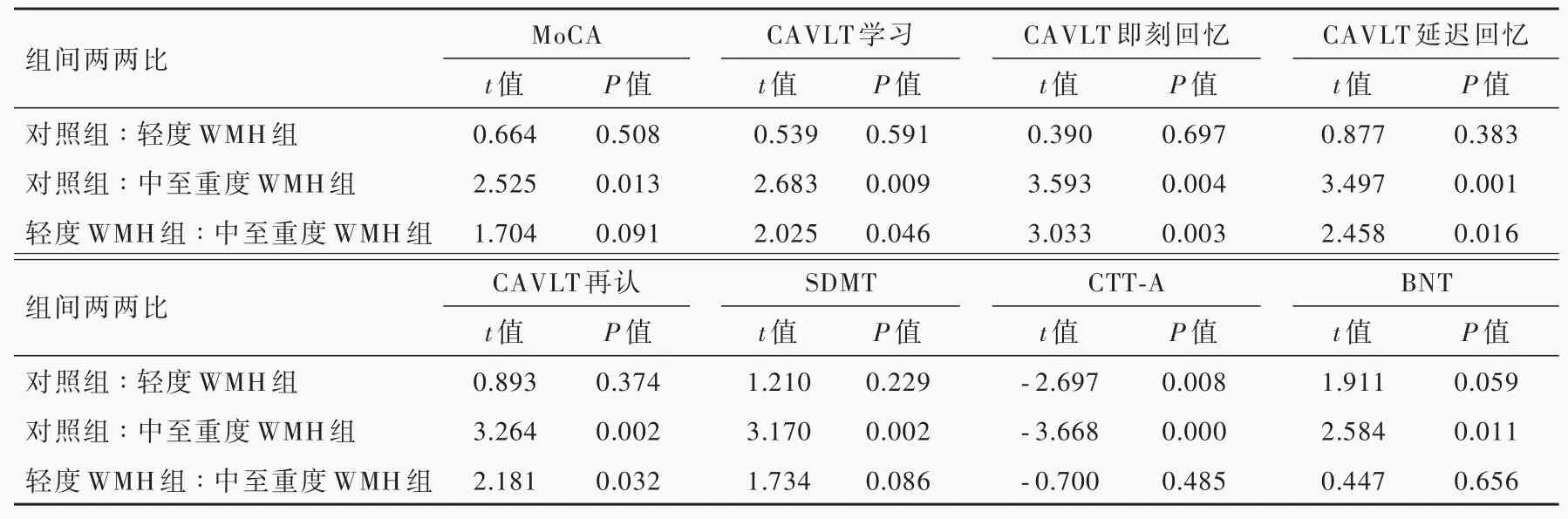
表3 3组受试者神经心理学测验的两两比较Table 3. Pairwise comparison of neuropsychological tests among the control group,mild WMH group and moderate-severe WMH group
3组受试者右侧壳核、左侧壳核和右侧中扣带回脑血流量差异有统计学意义(均体素水平P<0.001、团块水平P<0.05,GRF校正;表4,图1),其中,中至重度WMH组右侧壳核(P=0.000,0.000),左侧壳核(P=0.000,0.009)、右侧中扣带回(P=0.000,0.001)脑血流量均高于对照组和轻度WMH组,轻度WMH组仅右侧中扣带回脑血流量高于对照组(P=0.006,表5)。
轻度WMH组和中至重度WMH组右侧壳核、左侧壳核和右侧中扣带回脑血流量与神经心理学测验的Pearson相关分析显示,仅轻度WMH组左侧壳核脑血流量与CAVLT再认呈负相关(r=-0.391,P=0.044),其余指标之间均无相关性(P>0.05;表6,7)。进一步行偏相关分析显示,轻度WMH组右侧壳核脑血流量与SDMT正确数呈正相关(r=0.478,P=0.028)、与CTT-A完成时间呈负相关(r=-0.483,P=0.026),左侧壳核脑血流量与MoCA评分呈正相关(r=0.451,P=0.040)、而与CTT-A完成时间呈负相关(r=-0.502,P=0.020),右侧中扣带回脑血流量与MoCA评分呈正相关(r=0.446,P=0.043;表8);中至重度WMH组患者仅右侧壳核脑血流量与CAVLT再认呈正相关(r=0.343,P=0.043;表9)。
讨 论
脑白质高信号的病理改变为不同程度室管膜丢失和髓鞘化,与脑灌注密切相关[14]。因此,本研究采用3D-p CASL技术测定脑血流量以探讨脑白质高信号负荷与认知功能障碍程度之间的潜在关系,结果显示,脑白质高信号患者易受脑灌注影响的脑区(包括右侧壳核、左侧壳核和右侧中扣带回)脑血流量增加,特别是中至重度WMH组上述脑区脑血流量显著高于对照组和轻度WMH组;轻度WMH组和中至重度WMH组患者右侧壳核、左侧壳核和右侧中扣带回脑血流量与神经心理学测验相关性的Pearson相关分析显示,仅轻度WMH组左侧壳核脑血流量与CAVLT再认呈负相关,其余指标之间均无相关性,进一步偏相关分析显示,轻度WMH组患者右侧壳核脑血流量与注意力(SDMT正确数)呈正相关、与执行功能(CTT-A完成时间)呈负相关,左侧壳核脑血流量与整体认知功能(MoCA评分)呈正相关、与执行功能(CTT-A完成时间)呈负相关,右侧中扣带回脑血流量与整体认知功能(MoCA评分)呈正相关;中至重度WMH组患者仅右侧壳核脑血流量与记忆力(CAVLT再认)呈正相关。
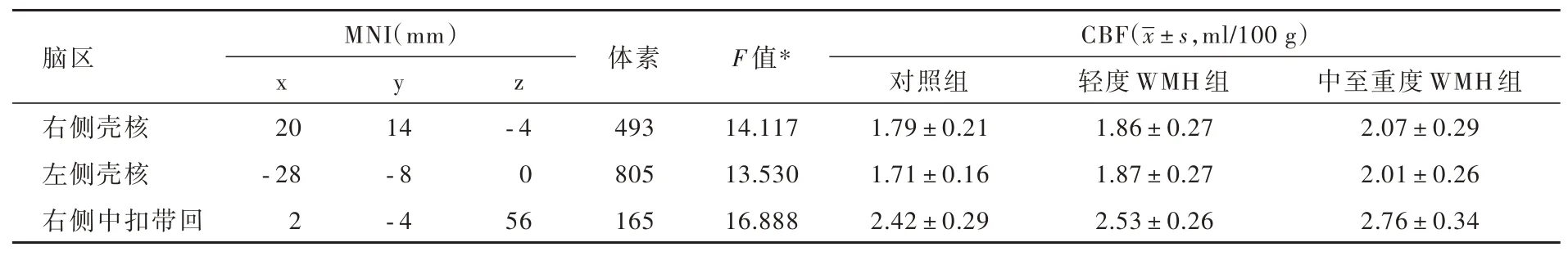
表4 3组受试者脑灌注差异脑区的比较Table 4. Comparison of the value of CBF among the control group,mild WMH group and moderate-severe WMH group
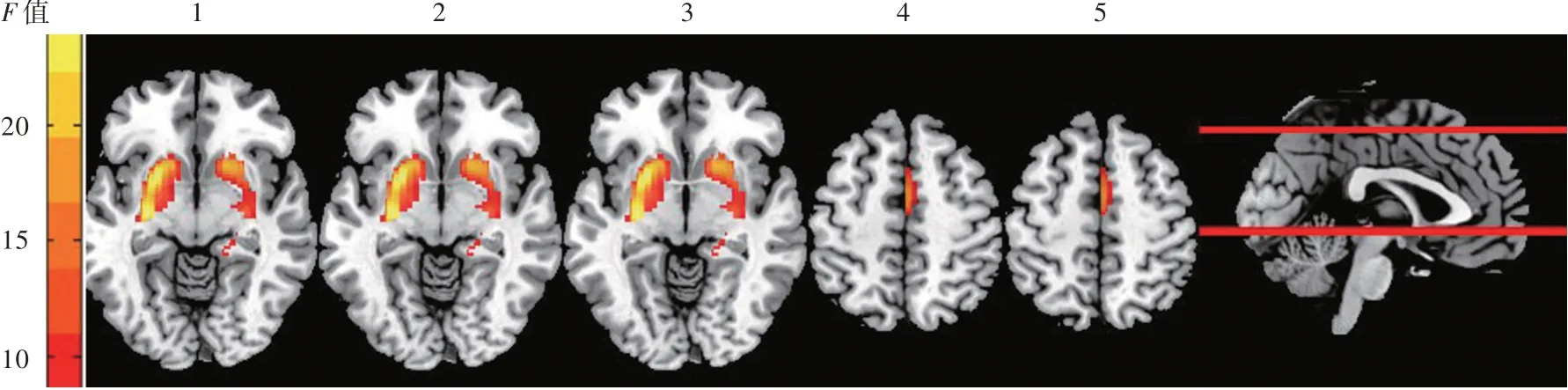
图1 脑白质高信号各亚组与对照组脑灌注差异脑区为右侧壳核、左侧壳核和右侧中扣带回(1~3为双侧壳核,4~5为右侧中扣带回)Figure 1 CBF values of control group,mild WMH group and moderate-severe WMH group in the left putamen,right putamen and right median cingulate(1-3 were bilateral putamens,4-5 were right median cingulate).
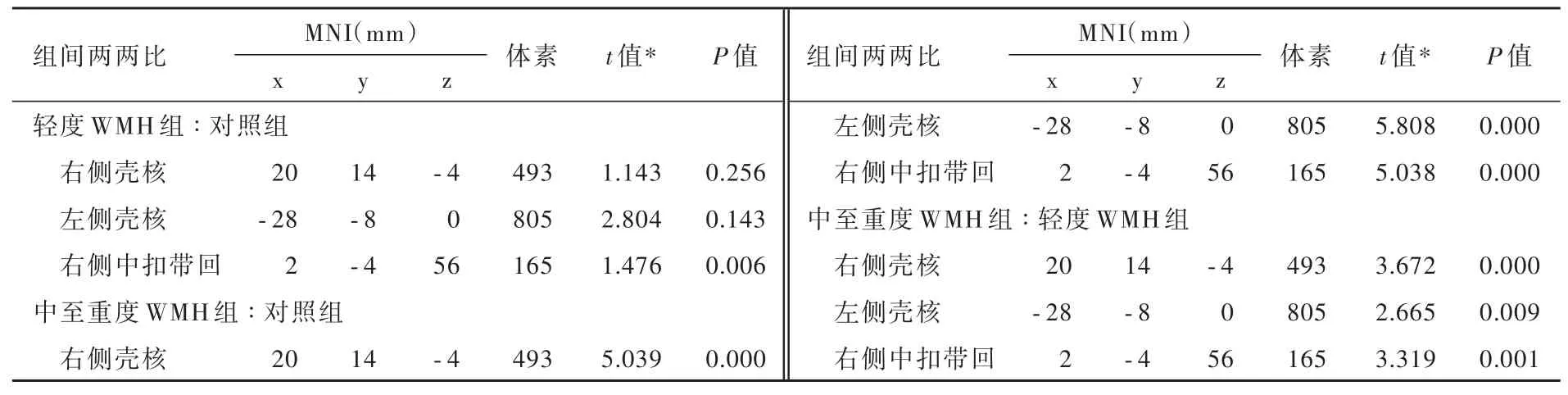
表5 3组受试者各脑区脑灌注的两两比较Table 5. The value of CBF among the control group,mild WMH group and moderate-severe WMH group
约75%的大脑能量供给神经元活动以维持认知功能的稳定,局部脑血流动力学改变与大脑活动密切相关[15],故慢性脑低灌注(CCH)可能与认知功能障碍和神经退行性变相关[15]。本研究脑白质高信号患者右侧壳核、左侧壳核和右侧中扣带回等易受脑血流动力学影响的脑区脑血流量显著增加,提示脑白质高信号是脑血流量下降的原因。然而既往研究显示,精神分裂症患者存在额叶和顶叶等认知功能密切相关脑区脑血流量降低[16],阿尔茨海默病患者存在全脑或局部脑区(如顶叶)脑血流量降低[17]。Meta分析显示,脑白质高信号负荷高的患者存在全脑或局部脑区脑血流量降低,且基线脑白质高信号可以作为脑血流量降低的预测因素[18]。上述研究结果表明,脑血流量的代偿则在疾病早期增加[19]。脑白质高信号早期脑血流量增加可能与代偿性脑血流重新分配相关,然而随着脑白质高信号的进展,脑血流代偿不足以维持全脑灌注的平衡,由此可见,脑血流量增加可能是独立于脑结构变化的早期变化,有可能作为预防脑白质高信号患者认知能力下降的干预目标。
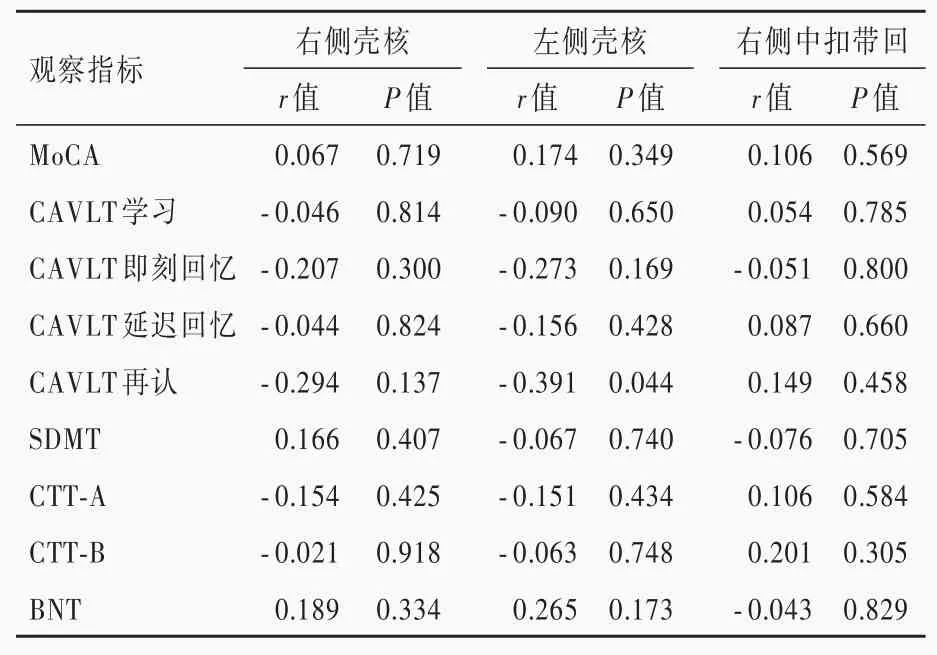
表6 轻度MWH组患者神经心理学测验与差异脑区脑血流量的Pearson相关分析Table 6. Pearson correlation analysis between CBF and neuropsychological tests in mild MWH group
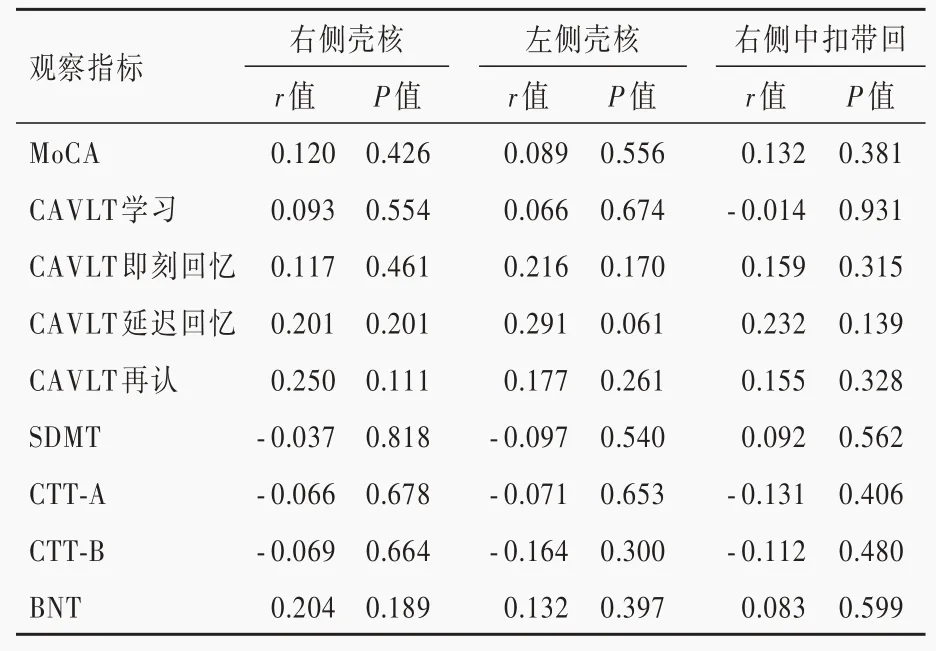
表7 中至重度MWH组患者神经心理学测验与差异脑区脑血流量的Pearson相关分析Table 7. Pearson correlation analysis between CBF and neuropsychological tests in moderate-severe WMH group
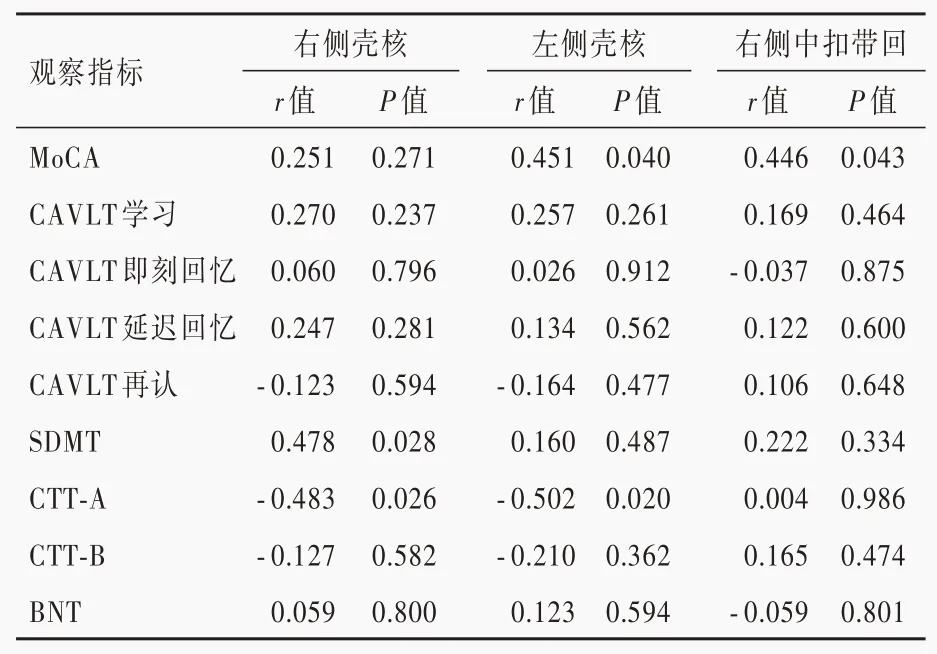
表8 轻度MWH组患者神经心理学测验与差异脑区脑血流量的偏相关分析Table 8. Partial correlation analysis between CBF and neuropsychological tests in mild WMH group
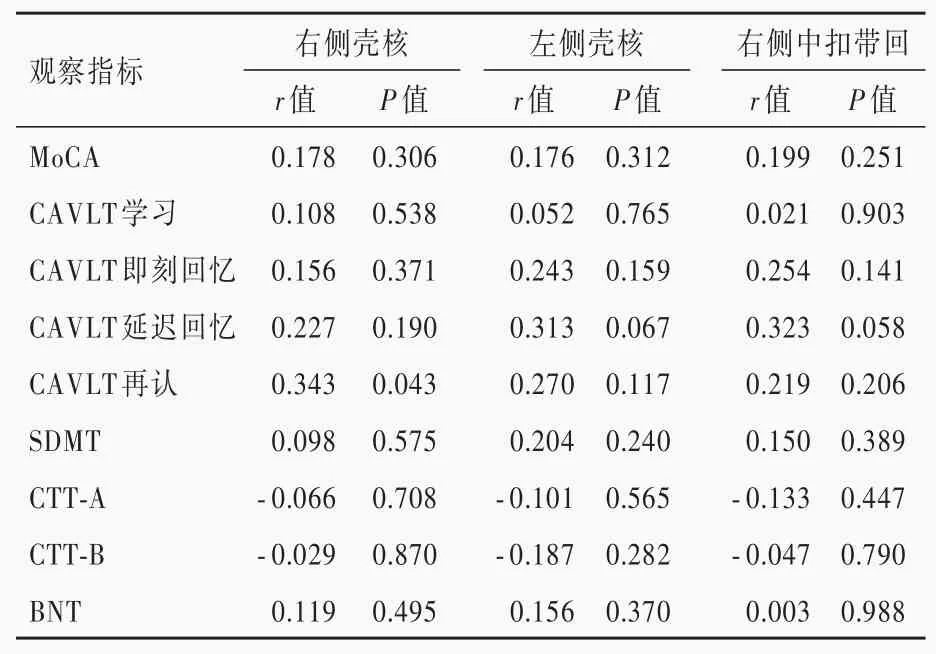
表9 中至重度MWH组患者神经心理学测验与差异脑区脑血流量的偏相关分析Table 9. Partial correlation analysis between CBF and neuropsychological tests in moderate-severe WMH group
本研究进一步探讨差异脑区脑血流量与认知功能障碍的相关性,结果显示,轻度WMH组患者右侧壳核脑血流量与注意力呈正相关、与执行功能呈负相关,左侧壳核脑血流量与整体认知功能呈正相关、与执行功能呈负相关,右侧中扣带回脑血流量与整体认知功能呈正相关;中至重度WMH组患者仅右侧壳核脑血流量与记忆力呈正相关。执行功能被认为是认知功能的基本部分[20]。研究显示,壳核作为皮质-基底节-丘脑皮质环路的重要节点与执行功能密切相关[21],壳核萎缩可以导致注意力和工作记忆能力下降[22]。中扣带回接收来自后顶叶皮质和眶额皮质的相关信息以调节执行功能[23],例如,处理颜色相关信息时壳核被激活[24]。研究显示,背侧前扣带皮质参与调节和引导注意力[25],以及通过参与调节与海马之间的功能连接而影响记忆力[26],海马和后扣带回脑血流量增加可以导致记忆力下降。因此,脑灌注改变可以导致认知功能障碍,可能与缺氧缺血导致的星形胶质细胞增生和神经细胞凋亡有关[27]。
本研究尚存在以下不足之处:(1)对照组来源于患者家属,其生活和饮食习惯与患者相似,可能存在选择偏倚。(2)缺少体重指数(BMI)和病程数据,对基线数据的质控存在一定影响。(3)研究对象年龄偏大[平均(62.99±7.81)岁],存在脑萎缩的可能,虽然已将灰质体积作为协变量,但仍无法排除海马萎缩导致的混合型痴呆对认知功能的潜在影响。(4)本研究以MoCA评分<26为认知功能障碍,受教育程度≤12年者评分加1以校正受教育程度偏倚,虽然评分偏低,但能够完成其他认知域检测。
综上所述,脑白质高信号患者双侧壳核和中扣带回脑灌注改变与认知功能障碍相关,脑血流量改变可能是脑白质高信号发生发展的病理生理学基础。后续将进一步扩大样本量并进行纵向随访,以深入研究脑白质高信号患者脑灌注变化过程及其对脑白质病变的影响。
利益冲突无

