同时性多发早期食管癌及高级别上皮内瘤变的临床特征和病灶的关联性分析
李锐,刘丹,杨荟玉,刘冰熔
(郑州大学第一附属医院 消化病院,河南 郑州 450052)
食管癌是我国常见的消化道肿瘤,以鳞状细胞癌为主[1]。目前,内镜切除已成为早期食管癌(early esophageal cancers,EEC)及癌前病变的首选治疗方式,5 a总生存率可达85%~95%[2]。因此,早期食管癌与癌前病变,主要是高级别上皮内瘤变(high grade intraepithelial neoplasia,HGIN)的精准诊断是改善食管癌患者预后的重要因素。近年来发现食管内有时存在不止1个病灶的记录,对于上消化道内镜同时检出两个或两个以上的早期食管恶性病变,称之为同时性多发早期食管癌,并根据病变浸润深度或面积分为主要病灶与次要病灶。因此,明确多发EEC及HGIN病灶的临床特征及病灶相互之间的关系对临床的诊疗工作具有重要意义。
1 资料与方法
1.1 一般资料回顾性分析2014年8月至2020年6月就诊于郑州大学第一附属医院并接受内镜黏膜下剥离术(endoscopic submucosal dissection,ESD)治疗的早期食管癌(EEC)及高级别上皮内瘤变341例患者的临床资料,其中内镜检查发现同时性多发EEC及HGIN患者21例,均为2个病灶。本研究中,重点分析主要病灶与次要病灶的浸润深度、大小、位置、病理分型等有无相关性。纳入标准:(1)组织学证实的原发性早期食管癌或高级别上皮内瘤变;(2)病变符合Warren和Gates标准[3]对同时性多发食管癌的定义,病变均为病理学确诊的恶性肿瘤,所有恶性病变均由正常黏膜分隔,每个病变都不是另一个病变局部扩散或转移的结果;(3)接受ESD治疗。本研究符合《赫尔辛基宣言》,且患者签署知情同意书。
1.2 相关定义早期食管鳞癌是指局限于食管黏膜层的鳞状细胞癌,无论有无淋巴结转移;而侵犯到黏膜下层的鳞状细胞癌属于浅表食管癌[2]。本研究中,在Warren和Gates标准的基础上,将同时性多发早期食管癌定义为同一内镜检查中发现食管不同部位同时出现两个或两个以上的恶性病灶。高级别上皮内瘤变属于癌前病变,是指食管鳞状上皮异型细胞累及上皮下1/2及以上。主要病灶与次要病灶的定义[4]:(1)若病灶浸润深度不同,浸润程度最深的为主要病灶,其他病灶为次要病灶;(2)若病灶浸润深度相同,面积最大的为主要病灶,其他病灶为次要病灶;(3)若病灶超过2个,则将第2主要病灶视为次要病灶。根据《食管癌诊疗规范(2018年版)》[5]对食管癌病变位置进行分类:颈段食管为内镜下测量距上切牙15~20 cm;胸上段食管为内镜下测量距上切牙20~25 cm;胸中段食管为内镜下测量距上切牙25~30 cm;胸下段食管为内镜下测量距上切牙30~40 cm。
1.3 观察指标(1)单发病变与多发病变患者的性别、年龄。(2)多发病变中主要病变与次要病变的大小、位置、病理类型以及浸润深度。

2 结果
2.1 临床特征341例早期食管癌或高级别上皮内瘤变患者中,320例为食管单发病变患者,21例为多发病变患者。多发病变患者男女比例为2∶1,单发病变患者男女比例为1.5∶1,差异无统计学意义(χ2=0.334,P=0.564)。多发病变患者平均年龄(66.90±6.04)岁,单发病变患者平均年龄(63.52±7.55)岁。多发病变患者年龄>65岁的占比高于单发病变患者,差异有统计学意义(χ2=4.299,P=0.038)。见表1。
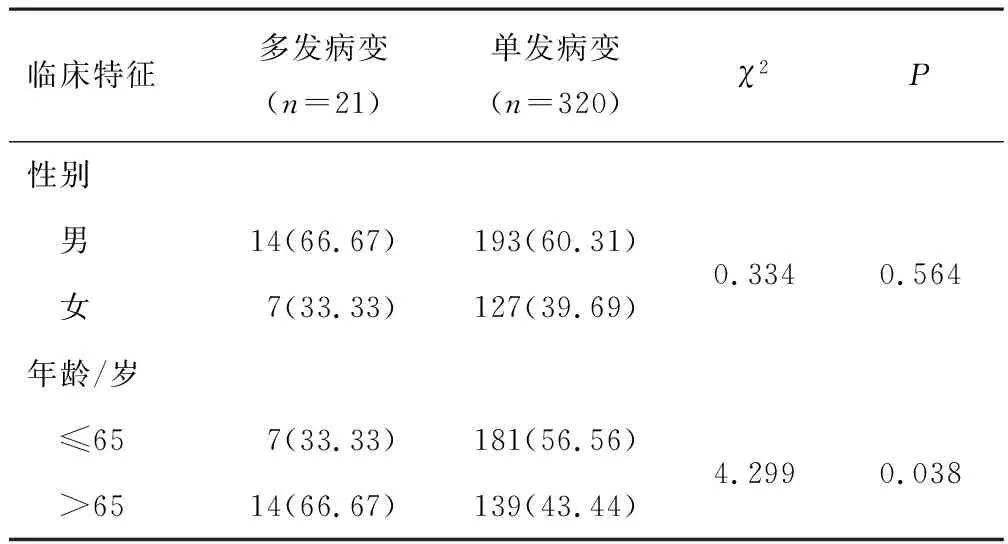
表1 多发病变与单发病变患者的临床特征[n(%)]
2.2 主要病灶与次要病灶大小的相关性分析主要病灶与次要病灶的平均面积大小分别为(6.28±4.65)cm2和(2.47±2.78)cm2。其面积大小呈线性正相关(r=0.612,P=0.003),见图1。
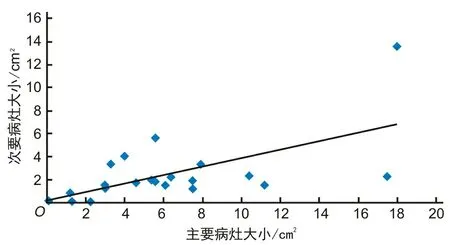
图1 21例多发EEC及HGIN患者主要病灶与次要病灶
2.3 主要病灶与次要病灶的位置、病理类型及浸润深度的关联性分析主要病灶与次要病灶的位置无关联性(r=0.116,P=0.615),但是当主要病灶位于胸上段时,次要病灶位于胸中段的可能性较大,两者有一定的关联性(r=0.484,P=0.025)。42.86%的主要病灶为EEC,当主要病灶病理类型为EEC时,33.33%的次要病灶也为EEC。71.43%(15/21)的主、次要病灶病理类型具有一致性(r=0.500,P=0.026)。当主要病灶浸润至M3时,60.00%的次要病灶也浸润至M3。80.95%(17/21)的主、次要病灶具有相同的肿瘤浸润深度(r=0.649,P=0.001)。见表2~5。
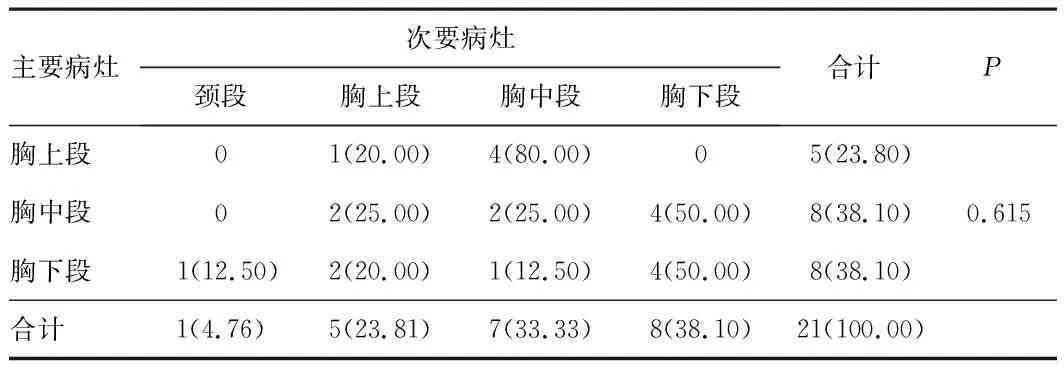
表2 21例多发EEC及HGIN患者主要病灶与次要病灶位置关联性分析[n(%)]
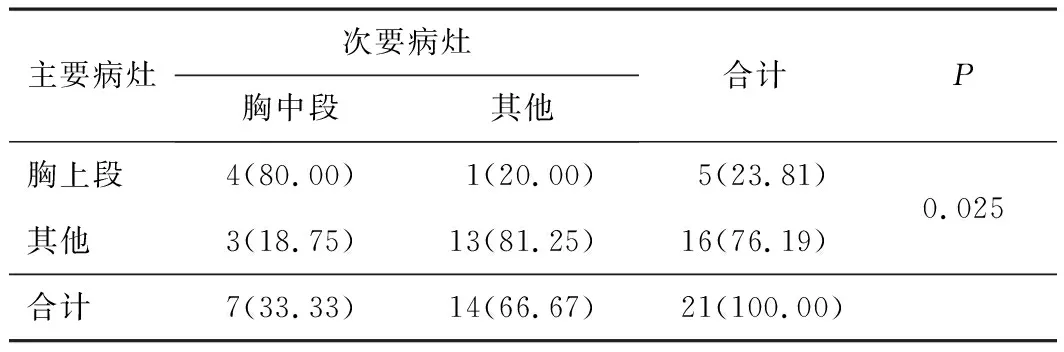
表3 21例多发EEC及HGIN患者主要病灶与次要病灶不同位置关联性分析[n(%)]

表4 21例多发EEC及HGIN患者的主要病灶与次要病灶的病理类型关联性分析[n(%)]
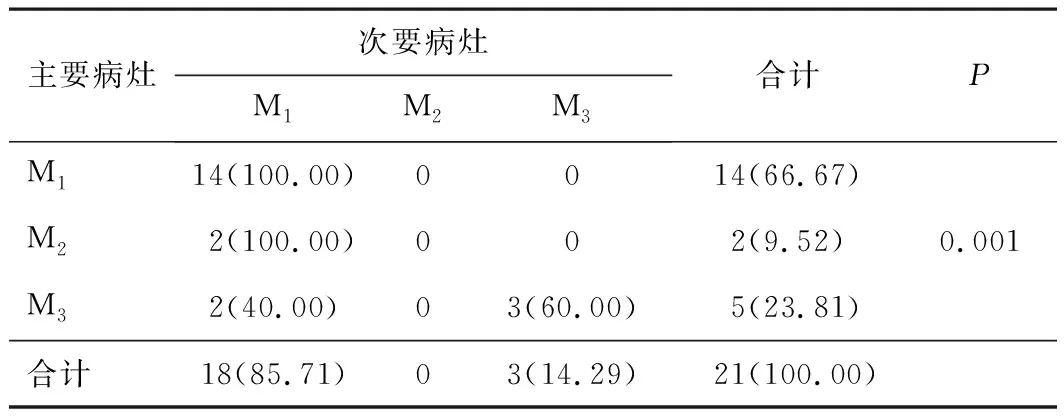
表5 21例多发EEC及HGIN患者的主要病灶与次要病灶的浸润深度关联性分析[n(%)]
3 讨论
早期食管癌患者多无明显症状,大多数患者确诊时已进展至中晚期,其5 a总生存率不足20%[2]。一项随访研究发现,74%的食管高级别上皮内瘤变患者随访期间进展为食管癌[6]。因此,早期食管癌及高级别上皮内瘤变的早期发现与治疗是需要引起我们的重视的。有研究显示,对于食管同时有多个病灶时,可同时行内镜黏膜下剥离术治疗,且治愈性切除率达92.53%[7]。但是,若内镜检查时漏诊部分病灶,患者预后将受到严重影响。因此,本研究特别关注多发EEC及HGIN的临床特征及主次病灶之间的关联性,提高内镜医生对多发病变的认识与重视。
Urabe等[8]研究显示,同时性多发浅表食管癌的检出率为12.6%。Kuwano等[9]在日本患者中发现同时性多发食管病变的频率更高,43例患者中有11(25.58%)例。本研究中,多发EEC及HGIN患者检出率为6.16(21/341)%,相对偏低。考虑可能与以下因素有关。首先,在之前的研究中,同时性多发早期食管癌被定义为包括内镜和外科手术治疗后1 a内在原切除部位1 cm外发现的新食管癌病灶[8]。然而,在本研究中,同时性多发早期食管癌被严格定义为仅限于初次内镜检查出并同时行ESD治疗的食管多个病灶。其次,患病率的不同可能反映了不同人群之间的差异,亦不除外部分患者次要病灶被遗漏的可能性。由于同时性多发食管病变可能比较常见,所以必须仔细检查食管的其他区域,以免遗漏同时性病变。
本研究中,食管多发病变与单发病变的男女比例差异无统计学意义,但是多发病变患者年龄>65岁患者的占比高于单发病变患者,且差异有统计学意义。这提示对于年龄>65岁的老年患者来说,需警惕食管多发病变的出现,在内镜检查过程中需格外关注。在本研究中,主要病灶明显大于次要病灶,且随着主要病灶的增大,次要病灶也增大,两者之间存在线性正相关。Kim等[10]的研究中,同时性多发早期胃癌的主要病灶与次要病灶在垂直位置上有一定的关联性,本研究食管的主要病灶与次要病灶在垂直位置上未表现出明显的关联性,但是当主要病灶位于胸上段时,次要病灶位于胸中段的可能性较大,两者存在一定的关联性。本研究结果显示,主要病灶与次要病灶在病理类型及浸润深度方面相似度较高,分别为71.43%和80.95%。这一结果支持了“区域癌变”假说[10-11]。即同一个体食管内所有黏膜均有着相同的遗传、外界环境等致癌背景,局部会同时或先后形成肿瘤。
由于消化内镜技术的发展,EEC及HGIN的诊断率及治愈率显著提高。本研究表明,多发EEC及HGIN的发生率可达6.16%,因此,早期准确诊断多发EEC及HGIN至关重要。在消化内镜检查发现1个病变时,还应该进行更细致的内镜检查以确定是否存在第2个或更多的病变。此外,在内镜医生中传播多发EEC及HGIN的概念对改善患者的预后也起到重要的作用。
综上所述,同时性多发早期食管癌及高级别上皮内瘤变主要病灶与次要病灶有一定的关联性。内镜医生在进行内镜检查时,需格外注意多发病变的可能性,仔细检查,避免遗漏病变。

