猪肺磷脂注射液致过敏性休克1例病例报告
李红亚 高 宁
1 病例资料
男,汉族,因“生后反应差,呻吟、吐沫8 h”于2019年1月11日收入河北省保定市第一中心医院(我院)。胎龄38周,因“脐带绕颈”剖宫产娩出,出生体重3.0 kg。否认脐带、羊水、胎盘异常。Apgar评分:1 min为9分(呼吸减1分),5min为7分(呼吸、肌张力和肤色各减1分),清理呼吸道及吸氧后10 min为10分。生后反应差,呻吟明显,吐沫,无青紫、尖叫和抽搐等。在我院医护人员陪同下由外院接诊转入我院NICU,途中鼻导管吸氧,入院诊断新生儿湿肺。患儿未开奶,已排尿、排便。
患儿系G3P1。患儿母亲第1胎人工流产,第2胎因“胎膜早破”人工流产,具体情况不详;本次妊娠孕期有腓肠肌痉挛,补钙治疗;否认高血压、糖尿病、肝炎、结核病等病史。患儿母亲血型为O型,Rh阳性;父亲血型为B型,Rh血型不详。
入院查体:T 36.6℃,P 120次/min,R 46次/min,BP 73/37mmHg,体重3.1 kg,吸氧状况下右上肢和右下肢经皮血氧饱和度(TCSO2)均为90%。神志清楚,反应差。足月儿外貌,腹股沟散在少许出血点。头颅外形正常。前囟平软,张力不高,颈无抵抗。口周发绀,吸气三凹征阴性,两肺呼吸音粗,可闻及湿啰音。心律齐,心音有力,未闻及明显杂音。腹平软,脐带结扎完好,无渗血及渗液,肝、脾无肿大,肠鸣音偏弱。四肢肌张力尚可,新生儿反射减弱。四肢末梢暖。
入院时辅助检查:快速血糖6.6 mmol·L-1;血气分析(动脉血,未吸氧)pH 7.23、cBase(Ecf)-3.7 mmol·L-1、PCO255.7 mmHg、PO279mmHg、SO293.2%,提示呼吸性酸中毒,电解质大致正常。血常规WBC 22.1×109·L-1、RBC 4.8×1012·L-1、Hb 172.0 g·L-1、PLT 256.0×109·L-1、N%83.7%、N 18.5×109·L-1。CRP 19.7mg·L-1。血清淀粉样蛋白A正常。电解质、肝肾功能正常。心肌酶(U·L-1)AST 90、CKMB 99、CK 439、LDH>753,支持心肌损害。新生儿溶血实验提示,血型B型、Rh(D)阳性、不规则抗体筛查阴性、放散试验阳性、游离试验阴性、直接抗人球蛋白试验阴性,支持新生儿ABO溶血病。入院X线胸片示两肺透过度减低。心超提示卵圆孔未闭,动脉导管未闭,三尖瓣少⁃中量反流,肺动脉高压(PPHN),心功能正常;降主动脉峡部与主肺动脉之间可探及导管,流速约111 cm·s-1,压差约5 mmHg,动脉水平探及双向分流。
入院后予禁食,吸痰,鼻导管吸氧,指脉氧监测,同时予头孢西丁钠、氨溴索、米力农、Vit C,Vit K1。
入院17 h时,患儿渐出现呼吸急促,进行性呼吸困难,SpO275%~85%。血气分析pH 7.26、BE-3.3 mmol·L-1、PCO252.1 mmHg、PO232 mmHg、SO254.2%,提示呼吸性酸中毒,氧分压偏低,电解质正常。予气管插管,听诊双肺呼吸音一致,呼吸机辅助通气(HFO模式)。之后肤色转红润,SpO295%~98%。复查X线胸片提示右肺透过度弥漫性减低;左侧气胸;左肺透过度稍减低,肺纹理增粗;气管插管术后改变。诊断为新生儿呼吸窘迫综合征(NRDS)、新生儿气胸(左侧)。征得家长同意,用10 mL注射器抽取猪肺磷脂注射液360mg(4.5 mL)(意大利凯西制药公司,批号:1075813),接7号静脉穿刺针,于气管插管外露端3 cm处穿刺入插管内,穿刺针贴插管内壁,缓慢滴入,过程顺利。给药后52 min患儿出现周身青紫,意识丧失,心率下降至60次/min,SpO260%,四肢肌张力减低,刺激后无反应,即刻监测血糖为5.3 mmol·L-1。立即行胸外按压,持续呼吸机支持,吸入氧浓度为100%,予1∶10 000肾上腺素0.8 mL。抢救约3min后心率升至130次/min,患儿有眨眼动作,颜面苍黄,全身皮肤潮红,怀疑药物过敏,予地塞米松0.6mg静脉注射,生理盐水扩容,患儿肢端渐由凉转暖,SpO2升至93%。抢救20 min后皮肤潮红消退,面色转红润,下调呼吸机吸入氧浓度为抢救前参数。
入院后34 h行左侧胸腔穿刺术,缓慢抽取积气约53 mL,过程顺利,夹毕连接管。穿刺过程中患儿无烦躁及哭闹。复查X线胸片示患儿左侧气胸较前好转,右肺透过度弥漫性减低。SpO275%~85%。向家属交代病情后,注入猪肺磷脂注射液第2剂(入院后约37 h),方法同前。注入0.2mL时,患儿突然出现青紫,意识丧失,心率降至56次/min,SpO2降至50%。诊断过敏性休克,立即停止注入猪肺磷脂注射液,胸外心脏按压、间断静脉注射1∶10 000肾上腺素0.5 mL,并予地塞米松抗过敏治疗。抢救约7 min后,患儿心率升至130次/min,SpO285%,意识恢复,肤色转为潮红,后渐恢复至正常肤色。
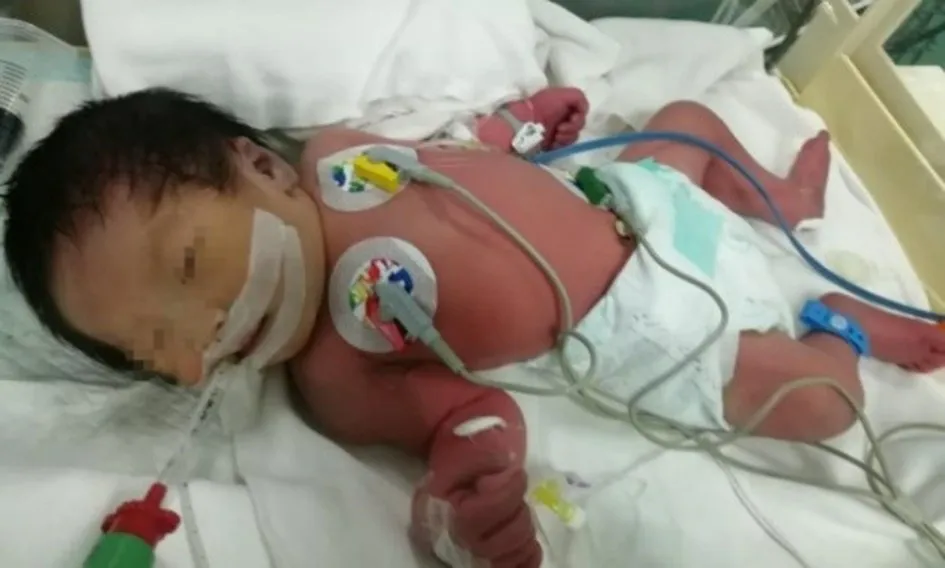
图1 第1次猪肺磷脂注射液致过敏性休克抢救5 m in时
NICU治疗约40 h后,SpO2仍<90%,胸腔穿刺留置针处间断回抽出气体,X线胸片提示仍有气胸,转儿外科,进一步行胸腔闭式引流、呼吸机支持治疗,后撤机,气胸治愈,好转出院。门诊随访至2020年4月,患儿体格和智力发育同正常同龄儿。
2 讨论
除早产儿外,在合并宫内窘迫、生后窒息或孕母妊娠期合并糖尿病的足月新生儿中,NRDS的发生率也较高[1]。肺泡表面活性物质(PS)是治疗NRDS的常规药物,疗效确切、肯定。猪肺磷脂注射液中的PS提取自猪肺组织,是一种由磷脂、特异疏水性低分子蛋白SP⁃B和SP⁃C组成的天然PS[2]。作为PS替代药物,猪肺磷脂注射液能降低肺泡表面张力,增加肺顺应性和肺功能残气量,改善肺的氧合功能。
过敏性休克为Ⅰ型超敏反应,其发生与药物的剂量大小无关,临床上多见于药物皮试、肌肉注射、静脉给药或口服用药后出现的危重症[3]。本文患儿为NRDS足月新生儿,经气管插管内给予猪肺磷脂注射液后出现过敏性休克。患儿在住院期间2次给予猪肺磷脂注射液,第1次用药后52min出现皮肤青紫,心率下降,意识丧失。根据血气分析、血糖等,除外新生儿科常见的电解质紊乱、低血糖等内环境因素所致青紫;结合心脏彩超,除外先天性心脏发育畸形所致青紫;呼吸机支持治疗下双肺均可闻及呼吸音及啰音,且呼吸机参数在正常范围,不支持管路阻塞所致青紫;患儿有左侧气胸,但抢救前后呼吸机参数指标无明显改变,故不考虑原发气胸所致突发青紫;患儿青紫发生前后X线胸片提示无气胸加重的表现,故不支持气胸突然加重所致青紫;静脉用药为营养液和维生素C,不考虑静脉药物所致青紫等过敏反应。因此,高度怀疑猪肺磷脂气管内滴入所致药物过敏性休克,立即应用肾上腺素和地塞米松。随着患儿意识恢复,根据查体情况除外颅内病变所致青紫;心电监护下除外心律失常所致青紫。青紫出现约4 min患儿肤色渐转为全身潮红,除外纵隔摆动所致青紫。临床诊断为猪肺磷脂所致过敏性休克。间隔约17 h后,第2次应用猪肺磷脂注射液注射0.2 mL时,患儿再次出现突然青紫、意识丧失,突发心率下降。积极抢救后患儿意识恢复,肤色由潮红转为正常。两次临床过程相似,均起病急,病情凶险,患儿全身皮肤潮红是其他原因(如呼吸道管路问题、低血糖、电解质紊乱、气胸、心律失常等)所不能解释的现象,经抗过敏治疗后病情很快缓解,进一步明确猪肺磷脂所致过敏性休克的诊断。

