早期复极综合征患者临床特征分析
张中和 陈甘潇 陈秀 胡丹 夏豪
(武汉大学人民医院心血管内科及心血管病研究所 湖北省心脏重点实验室,湖北 武汉 430060)
1936年,Shipley和Hallaran在人群中首次发现早期ST段抬高的现象,1951年,Grant在矢量心电图研究中首次使用“早期复极(early repolarization,ER)”这一术语[1]。ER是指在12导联心电图下侧壁出现≥2个相邻导联J波(QRS波群终末切迹或顿挫)顶点振幅≥0.1 mV。在过去的几十年里,ER被认为是一种良性表现,在人群中的出现率波动在1%~24%,尤以男性和年轻运动员多见[2-3]。直到2008年,Haïssaguerre等[4]发现特发性室性心动过速患者中出现ER比例显著高于普通人群,随后大量研究表明,在人群中ER与全因死亡、心源性死亡及心律失常性死亡相关。早期复极综合征(early repolarization syndrome,ERS)是指在有ER心电图的基础上伴有心搏骤停幸存史或室性心动过速(室速)/心室颤动史的患者,具有极高的猝死风险,现通过研究ERS患者的临床和心电图特征,为ERS患者的管理及研究提供参考。
1 资料与方法
1.1 研究对象与一般资料
选取于2000年1月—2018年12月于武汉大学人民医院收治的ERS患者66例,ER心电图:在12导联心电图下侧壁出现≥2个相邻导联J波(QRS波群终末切迹或顿挫)顶点振幅≥0.1 mV[4-5],ERS诊断标准:记录到ER心电图,并伴有心搏骤停幸存史或有室速或心室颤动等恶性心律失常[3]。所有患者需排除ST段抬高心肌梗死、心包疾病、体温过低、电解质紊乱(高钾和低钙等)、致心律失常型右心室心肌病等心脏结构异常等其他原因。ERS分为侧壁(1型)、下侧壁(2型)和下侧壁+前壁或右胸导联(3型)[3]。水平或下斜型ST段抬高定义为:J波终点后100 ms处ST段幅度≤J波终点处幅度;上升型ST段抬高定义为:J波终点后100 ms处ST段幅度>J波终点处幅度[6]。在心电图中不同导联同时出现水平或下斜型和上升型ST段抬高时将其归于水平或下斜型ST段抬高。儿童定义为年龄<18岁。收集患者一般临床资料:年龄、性别、晕厥、伴随症状(心悸等)、家族史(三代以内直系亲属年龄≤45岁的心脏性猝死史)、用药史、植入型心律转复除颤器(implantable cardioverter defibrillator,ICD)植入史和心电图等,有2例患者因心电图缺失被排除,共纳入64例患者。
1.2 心电图测量
所有研究对象在安静状态下休息5~10 min后行标准12导联心电图,测量各个心电图参数,包括:心率、QRS波群时限、P波时限、PR间期、QT间期、T波峰-末间期(Tpeak-Tend interval,Tp-e间期),以上参数均在Ⅱ或V5导联进行测量。QTc间期由Bazett方法校正得到,测量Tp-e间期时,排除T波振幅<0.1 mV的导联。
1.3 数据分析
本研究统计分析采用SPSS统计软件26.0版本(Statistical Product and Service Solutions,version 26.0,IBM公司,纽约州,美国)。连续变量以均值±标准差表示,通过Shapiro-Wilk方法对连续性变量判断数据是否符合正态性,对于符合正态分布的数据采用独立样本t检验进行两组比较,对于非正态分布的数据采用Mann-Whitney检验进行两组比较。分类资料以频数(百分比)描述,χ2检验或Fisher精确检验用于分类资料的差异检验;采用单因素逻辑回归分析在J波振幅≥0.2 mV与J波振幅<0.2 mV的患者中出现ERS 3型的OR及95%CI进行计算,并采用校正年龄、性别和心率的模型进行多因素逻辑回归分析。所有数据分析均采用双侧检验,P<0.05则认为具有统计学意义。
2 结果
2.1 ERS患者的一般临床特征
ERS患者64例(典型心电图见图1),平均发病年龄(31.6±14.0)岁,最小发病年龄13岁,最大发病年龄64岁,其中男性55例(85.9%),15例(23.4%)患者有家族史,心动过缓患者26例(40.6%),7例(10.9%)伴有心房颤动(房颤),晕厥29例(45.3%),23例(35.9%)行ICD植入术,5例(7.8%)使用奎尼丁,J波振幅≥0.2 mV的患者48例(75%),水平或下斜型ST段抬高40例(62.5%)。ERS 1型7例(10.9%),ERS 2型19例(29.7%),ERS 3型38例(59.4%)(见表1)。
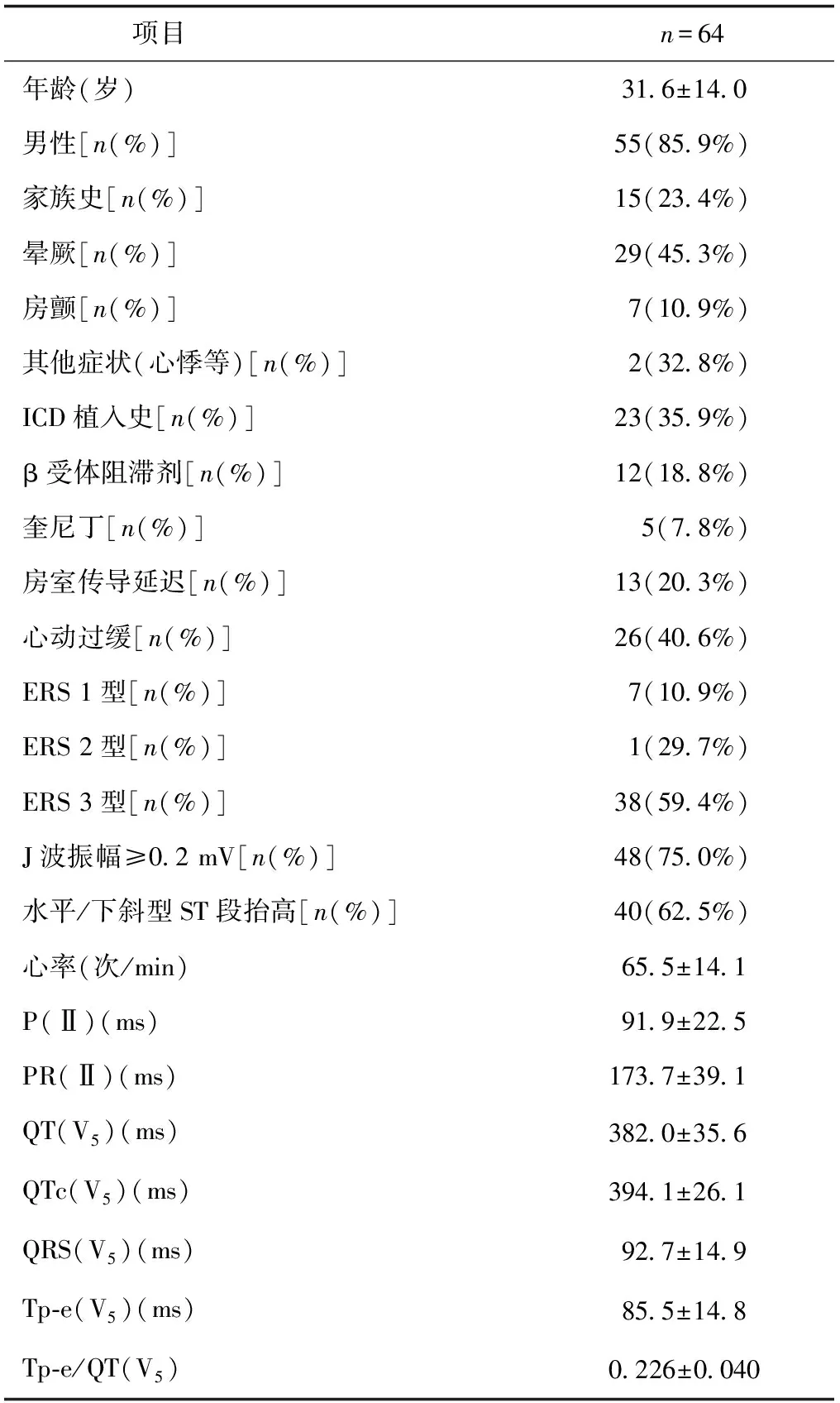
表1 ERS研究人群临床和心电图特征
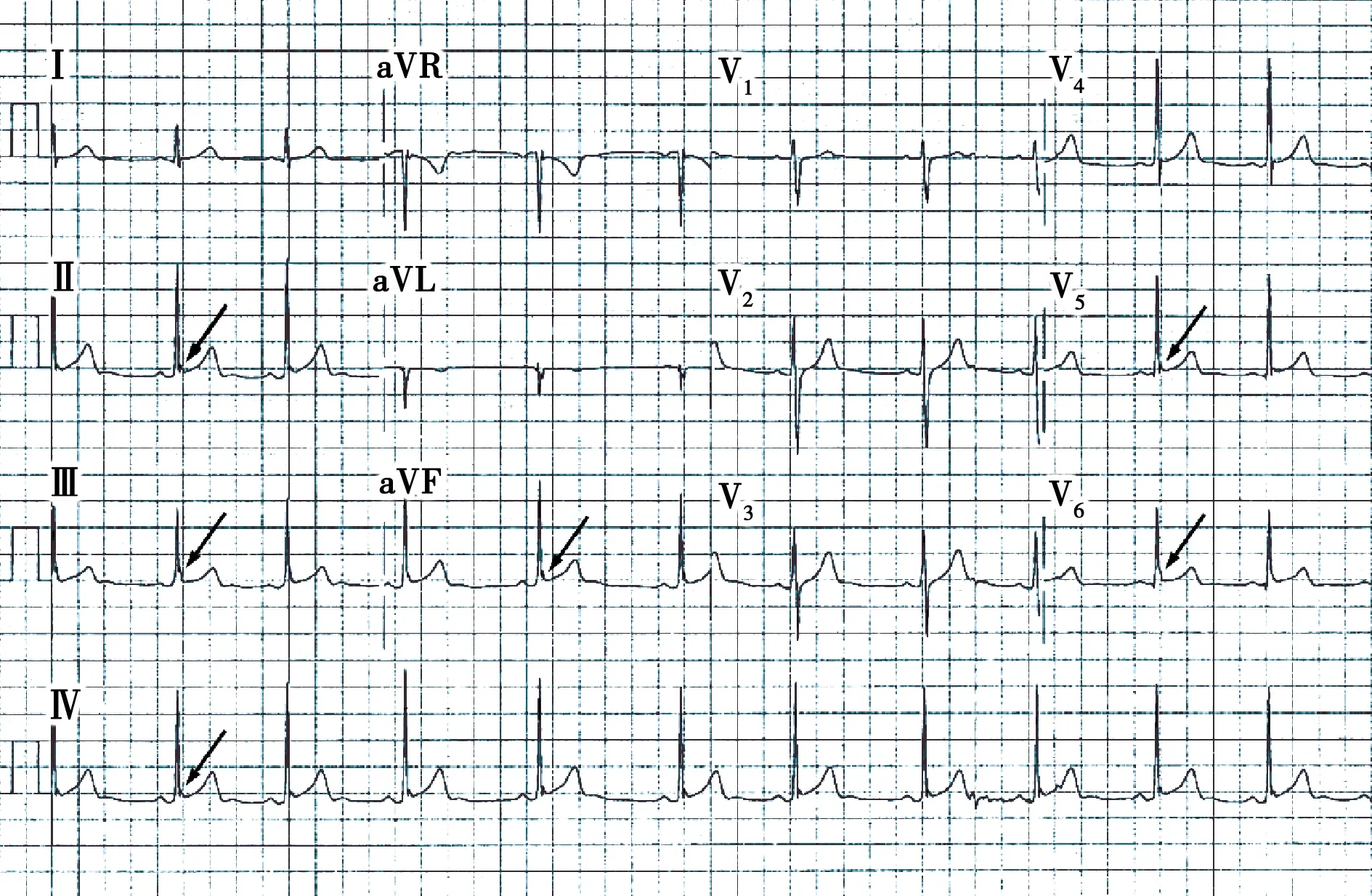
图1 典型ER心电图
2.2 ERS 1型和ERS 2型与ERS 3型临床特征比较
ERS 3型有极高的发生恶性心律失常的风险,常与室速电风暴密切相关。将ERS 1型和ERS 2型合并与ERS 3型进行比较。与ERS 1/2型患者相比,ERS 3型患者倾向于有更多的男性(92.1% vs 76.9%,P=0.142),更多伴有晕厥(52.6% vs 34.6%,P=0.155),较少伴有房颤(5.3% vs 19.2%,P=0.11),较长的PR间期[(179.0±38.3)ms vs(166.1±39.8)ms,P=0.061](见表2)。ERS 3型患者中最大J波振幅显著高于ERS 1/2型患者(0.33±0.19 vs 0.22±0.16,P=0.009),同时J波振幅≥0.2 mV的患者比例显著高于ERS 1/2型患者(92.1% vs 50.0%,P<0.000 1)(见表2和图2),单因素逻辑回归提示J波振幅≥0.2 mV是患者出现ERS 3型的危险因素(OR11.667,P=0.001),在矫正年龄、性别和心率后,J波振幅≥0.2 mV依然是患者出现ERS 3型的危险因素(OR15.102,P=0.001)(见表3)。
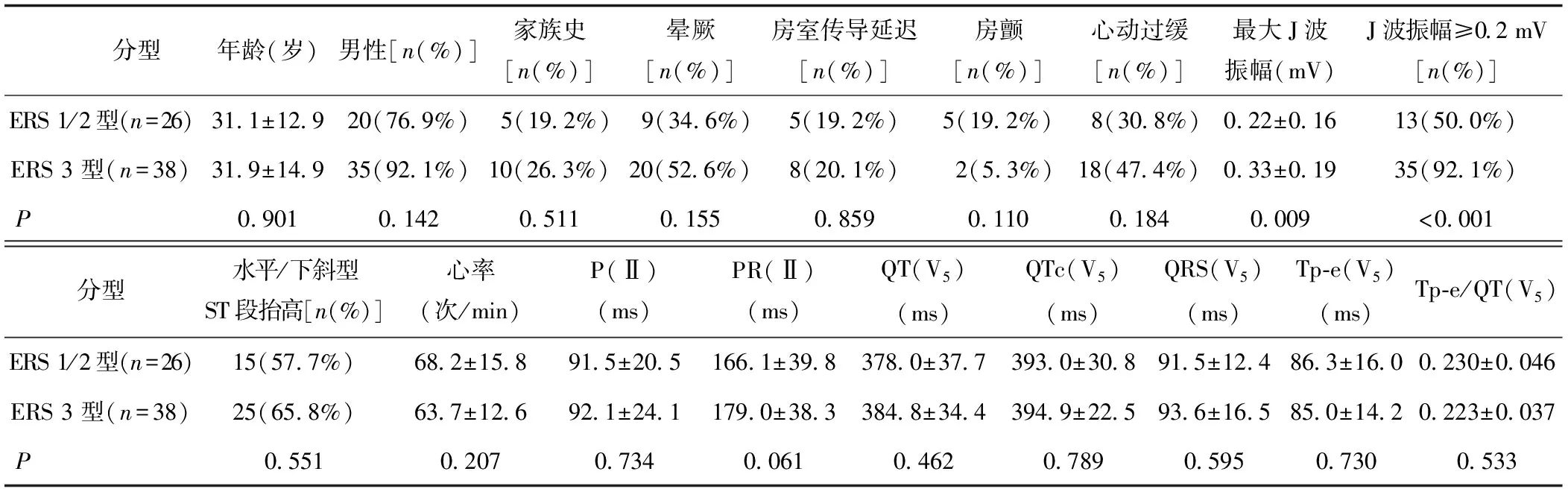
表2 ERS 1/2型与ERS 3型临床特征比较

表3 J波振幅≥0.2 mV与ERS 3型逻辑回归分析

图2 ERS 1/2型和ERS 3型患者最大J波振幅及J波振幅≥0.2 mV的比例比较
2.3 ERS患者的性别差异比较
与女性相比,男性患者倾向于伴有更多的家族史(27.3%vs 0%,P=0.101),较短的QTc间期[(391.8±26.0)ms vs(407.8±23.6)ms,P=0.09]。发病年龄、晕厥、房颤、水平或下斜型ST段抬高、心率、PR间期和QRS波群时限等在男性和女性中未见差异(见表4)。

表4 男性和女性ERS临床特征比较
2.4 ERS患者中儿童和成人差异比较
与儿童相比,成人中倾向于J波振幅≥0.2 mV比例较高(78.6% vs 50.0%,P=0.099)和较短的QTc间期[(391.9±23.4)ms vs(409.6±38.6)ms,P=0.071]。成人中男性比例显著高于儿童(91.1% vs 50.0%,P=0.01),而成年人中房颤比例显著低于儿童(7.1% vs 37.5%,P=0.036)。晕厥、家族史、水平或下斜型ST段抬高、心率、PR间期和QRS波群时限等在成人和儿童中未见差异(见表5)。

表5 儿童和成人ERS临床特征比较
3 讨论
本研究中ERS患者的平均发病年龄为(31.6±14.0)岁,其中男性占85.9%。既往研究显示,ERS患者中男性为74.1%~92.0%,平均发病年龄30~42岁[2,6-9],本研究中男性比例和平均发病年龄与之相符。但在儿童中,男性约占50%,显著低于成人中男性比例(91.1%)。在Voskoboinik等[7]ERS的单中心研究中,儿童患者中男性同样约占50%,McCorquodale等[10]研究显示在平均年龄7.3岁的77例ER患者中,男性约占47%。Sager等[11]研究指出,在8~12岁的121例ER患者中,男性约占59%,而在21~25岁的123例ER患者中,男性约占72%,同时此研究发现,8~12岁的儿童中男性和女性出现ER比例相似(16%vs 18%),但在21~25岁的青年中,男性出现ER比例显著高于女性(25%vs 9%)。Brugada综合征(Brugada syndrome,BrS)与ERS组成J波综合征,有许多相似之处,BrS以男性患者为主,最近一项荟萃分析发现在262例平均年龄为(12.1±5.5)岁的BrS患者中,男性比例约占53.8%[12]。上述研究提示性激素可能与ER/ERS儿童和成人中的性别差异有关。ERS的病理生理机制尚未完全理解,但有更多的证据支持复极化假说:相对于心内膜,心外膜在动作电位1相时表现为更为明显的切迹,造成跨室壁的电压梯度,在心电图上表现为J点抬高。心外膜较心内膜有更多的Ito通道,是跨室壁电压梯度形成的主要离子机制,同时ICa-L、IK-ATP和INa等也参与心内外膜跨室壁电压梯度的形成[13]。在心外膜,男性比女性有更多的Ito通道,同时雌激素可抑制Ito通道的表达和转运[14],Junttila等[15]研究发现,在有ER的男性中,其睾酮水平较无ER的男性明显升高,睾酮可增强Ito和IKs电流,抑制ICa-L电流,导致心内外膜间跨壁电压梯度形成,进而产生J点上抬和ST段抬高[16]。从青春期起性激素水平开始升高,性激素可能通过以上机制导致成人ER/ERS中男性比例显著增高,而在儿童患者中无差异。
在笔者的研究中,儿童患者的平均年龄为(14.8±1.5)岁,最小年龄为13岁,这与BrS显著不同,BrS儿童患者中有很大一部分其发病年龄在青春期前。在最初的关于BrS的报道中的3位儿童患者年龄为2岁、2岁和8岁,Probst等[17]研究显示BrS儿童患者中,有76.7%(23/30)年龄≤12岁,Chockalingam等[18]指出在33例BrS儿童患者中其中位年龄为4.8岁。既往ERS的研究与笔者的结果一致,几乎无年龄≤12岁的儿童患者[7-9]。这进一步提示ERS的发病与性激素紧密相关,这也可能与ER的频率依赖性有关,ER在心率慢时更容易在心电图上出现,但在小龄儿童中心率相对较快,使得诊断ERS很困难(即使出现相关症状)。
本研究中有7例(10.9%)ERS患者合并房颤,高于普通人群中房颤的发生率(1%~2%)。Hwang等[19]的研究中有15%的ERS患者合并房颤,Kamakura等[6]的研究中ERS合并房颤的患者占22%。同时最近有研究指出,在孤立性房颤患者中出现ER的比例显著高于普通人群[20],这提示ER增加房颤发生的易感性。编码Na+、Ka+、Ca2+通道的致病基因突变(SCN10A、KCNJ8和CACNA1C等)已在ERS患者中被发现。这些离子通道同时表达于心室和心房,因此可能导致心房复极异常。有趣的是,在房颤患者中也发现了这些致病性基因突变,这可能是导致ER患者中房颤发生率高于普通人群的基因学基础[20]。笔者研究发现儿童ERS患者中房颤发生率显著高于成人,据笔者所知未见相关报道。有研究指出房颤与猝死密切相关,一项荟萃分析显示房颤增加猝死风险(OR1.88),房颤导致心室的不规则激活,RR间期显著变化,出现短-长-短周期现象,易出现R-on-T进而发生室速或心室颤动,在ERS患者中其恶性心律失常事件常由短-长-短周期所诱发[21],所以儿童患者中较高的房颤发生率可能意味着其更易发生恶性心律失常,这需随访来进一步研究。
本研究发现ERS患者中23.4%有家族史,其中男性伴有家族史比例趋向高于女性(27.3% vs 0.0%,P=0.101),既往研究中有2%~35%ERS患者有家族史,但无关于在ERS患者中家族史在性别中的差异报道[2,6-9]。本研究中发病年龄、晕厥史、是否合并房颤、心率、PR间期和QRS波群时限等在男性和女性中均未见明显差异,提示在ERS患者中男性与女性有相似的临床特征。这与BrS患者不同,在BrS患者中其临床特征在男性和女性中存在明显差异。与男性相比,女性伴有更多家族史、更少的1型Brugada心电图、更少的程序性电刺激诱发的恶性心律失常和更短的QRS波群时限[14]。
Antzelevitch等[22]将ERS分为3种类型,ERS 3型其J波出现于下侧壁+前壁,是ERS中最危险的一型,与室速电风暴密切相关。与ERS 1/2型相比,ERS 3型患者中有更高的最大J波振幅(0.33±0.19 vs 0.22±0.16,P=0.009),同时J波振幅≥0.2 mV的比例更多(92.1% vs 50.0%,P<0.000 1),在逻辑回归分析中发现,J波振幅≥0.2 mV是患者出现ERS 3型的危险因素(OR15.102,95%CI3.159~72.201,P=0.001)。笔者的发现与既往研究结果一致:在一项含41例ERS患者的研究中,发生室速电风暴患者的J波振幅显著高于未发生的患者[23]。Roten等[24]报道在388例ER患者中,出现室速的患者其最大J波振幅显著高于无症状的患者。在一项平均随访时间为30年的前瞻性研究中,下壁J波振幅≥0.2 mV显著增加患者心源性死亡(OR2.98)及心律失常性死亡风险(OR2.92)[5],Wu等[25]荟萃分析同样指出下壁J波振幅≥0.2 mV将显著增加全因死亡(OR1.54)、心源性死亡(OR2.98)及心律失常死亡风险(OR3.02)。同时也有研究指出J波振幅≥0.2 mV并不增加心源性死亡风险,但更多证据支持更高J波振幅表示更高的风险。如上文所述,由于心外膜较心内膜有更明显的动作电位1相切迹,导致跨室壁的电压梯度出现,在心电图上表现为J波,更高的J波代表着更强的跨室壁的电压梯度,同时不可避免地造成心室复极离散度增加,这将更易发生2相折返,进而发生恶性心律失常事件。
综上所述,ERS患者中以男性为主,在儿童中男性与女性比例相当,且以青少年为主,性激素在ERS中可能发挥重要作用;ERS男性与女性患者有相似的临床特点;此外高J波振幅患者可能有更高发生恶性心律失常的风险。
4 限制与不足
本研究为小样本和回顾性研究,较小的样本量可能限制对结果的解释,需更大样本量的研究来证实这些结果。J波呈动态性变化,研究中未动态性监测患者的心电图变化,可能造成偏倚。ERS是受遗传和环境等因素共同影响,在本研究中无基因型与表型相关性分析。

