腹腔镜扩大膀胱部分切除术治疗脐尿管癌18例报告
罗文坚 孟庆军 崔林刚 李腾 魏寅生 徐鹏超 杨涛 杨过 张瑜 韩灵
郑州大学第一附属医院泌尿外科(郑州450052)
脐尿管癌(urachal carcinoma,UrC)好发于膀胱顶壁,约占膀胱肿瘤的0.35%~0.7%,膀胱腺癌的10%~30%[1-2]。该肿瘤临床罕见且预后差,5年生存率约49%[1,3-4]。其早期临床症状隐匿,中晚期可有肉眼血尿、排尿困难及下腹部疼痛等。根治性膀胱全切术或扩大膀胱部分切除术是治疗非转移性脐尿管癌首选治疗方法,且两者在生存获益上无显著差异[5-6]。然而,根治性膀胱全切术后伤口愈合不佳、感染和肠梗阻等并发症的发生率为45.3%[7]。目前多数学者提倡扩大膀胱部分切除术,但缺乏大样本研究;且脐切除术和盆腔淋巴结清扫对改善脐尿管癌预后尚有争议。本研究整理2014年5月至2019年12月本院行腹腔镜扩大膀胱部分切除术治疗脐尿管癌的18 例患者临床资料,以期为该病的治疗提供参考。
1 资料与方法
1.1 一般资料本组18 例,男13 例,女5 例,平均(50.2 ± 11.0)岁。临床表现为肉眼血尿12 例,下腹部疼痛3 例,肉眼血尿伴膀胱刺激征2 例,排尿困难1 例。平均病程(2.9 ± 2.3)个月。肿瘤大小(3.7±1.3)cm。18 例CT 见膀胱顶壁或前壁不规则团块状软组织密度影,增强扫描呈不均匀强化,延迟期见膀胱充盈缺损(图1)。所有患者术前均行膀胱镜检查,镜下呈阳性表现者15 例(图2)。15 例活检阳性者中腺癌12 例,尿路上皮癌2 例,未明确类型癌1 例。结合术前CT,18 例患者均无区域淋巴结浸润或远处转移,且通过PET-CT 排除了源于消化道或其他部位的继发转移。17 例术前Sheldon 分期为Ⅲa,1 例为Ⅲb。
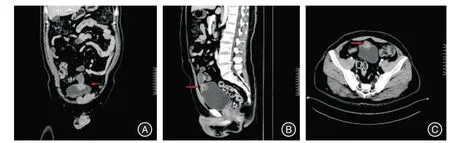
图1 脐尿管癌患者的CT 征象Fig.1 CT signs in patients with UrC
1.2 手术方法仰卧头低脚高位,向膀胱内注水200 mL。沿两侧脐旁韧带向下游离,见瘤体与膀胱顶前壁相连,距瘤体周缘3 cm 处切开膀胱壁,排空膀胱后将肿瘤及其周围3 cm 的膀胱壁完整切除,将整块切除的肿瘤、膀胱壁、脐中韧带及其周围组织装入防漏标本袋。全层缝合膀胱壁。2例盆腔淋巴结清扫范围同根治性膀胱全切术。9例保留脐部者:于脐下0.5 cm 离断脐中韧带及周围脂肪。另9 例沿脐作环形切口,完整切除脐部(图3)。
1.3 统计学方法用SPSS 21.0 软件进行统计分析,定量资料以均数±标准差表示,生存资料用Kaplan-Meier曲线计算生存率,Log-Rank法计算P值并比较脐切除术对生存率的影响,P<0.05 为差异有统计学意义。
2 结果
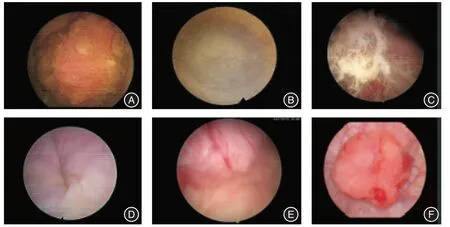
图2 脐尿管癌患者膀胱镜下表现Fig.2 Cystoscopic findings in patients with UrC
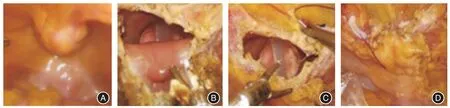
图3 LEPC 手术过程Fig.3 Surgical process of LEPC
围术期及临床病理资料见表1。所有患者手术切缘均阴性。2 例行盆腔淋巴结清扫者共清扫淋巴结14 枚,均阴性。18 例均获得随访,随访2~66个月,平均(22.6±17.8)个月。1年和5年无瘤生存率分别为79.3%和63.5%(图4)。5 例术后复发或转移者行辅助化疗,其中4 例分别在术后8、11、12、17 个月死于多发转移,1 例在术后13.3月出现膀胱局部复发行根治性膀胱全切术后目前仍存活;其余13 例经膀胱镜及影像学检查尚未发现局部复发或远处转移。9 例行脐切除术者,1 例在术后13.3 个月出现膀胱局部复发,1 例在术后17 个月死于转移;另9 例保留脐部者,3 例在术后平均10.3 个月死于多发转移;两者的无瘤生存曲线差异无统计学意义(P>0.05,图5)。
3 讨论
脐尿管癌是临床罕见的上皮性恶性肿瘤,目前认为脐尿管癌起源于脐尿管黏膜移行上皮的柱状上皮化生并随之恶性转化。90%的脐尿管癌发生在脐尿管下段或与膀胱顶相连处,其次为中段,仅4~7%发生于脐段[1]。脐尿管癌多见于50~60岁男性,男女比例约2.6∶1[1,3]。脐尿管癌常见临床症状为肉眼血尿,其次是下腹部疼痛、膀胱刺激征和排尿困难等。当脐尿管癌突破膀胱黏膜时可有尿脱落细胞学检查阳性,但阳性率仅29%左右[1,8]。
影像学检查是脐尿管癌主要的诊断方法。增强CT 和MRI 可明确肿瘤的浸润范围并评估淋巴结和远处转移的情况。膀胱镜检查可明确肿瘤位置、大小以及膀胱黏膜受侵范围,并取活检明确病理性质。腺癌是脐尿管癌最常见的组织学类型,约占90%,其中以黏液腺癌为主;而非腺癌中有移行细胞癌、鳞状细胞癌、印戒细胞癌、肉瘤样癌和小细胞神经内分泌癌等[1,9]。免疫组化显示脐尿管癌对CK7、CK20 和CDX-2 染色呈阳性,而细胞核则对β-catenin 染色呈阴性[2]。目前临床常用的是Sheldon 分期和Mayo 分 期,而TNM 分 期则常 用 于预后分析[1]。据报道[9],多数患者确诊时已处于Sheldon Ⅲ期或以上,约21%~30%的脐尿管癌患者出现临床症状时已有远处转移。脐尿管癌主要经淋巴和血行途径发生局部复发和远处转移;局部复发常发生于盆腔淋巴结、腹膜和网膜;远处转移见于肝脏、肺、骨、淋巴结、肠、脑等[1,9]。
表1 18 例脐尿管癌患者围术期及临床病理资料Tab.1 Perioperative and clinicopathological data of 18 patients with UrC±s
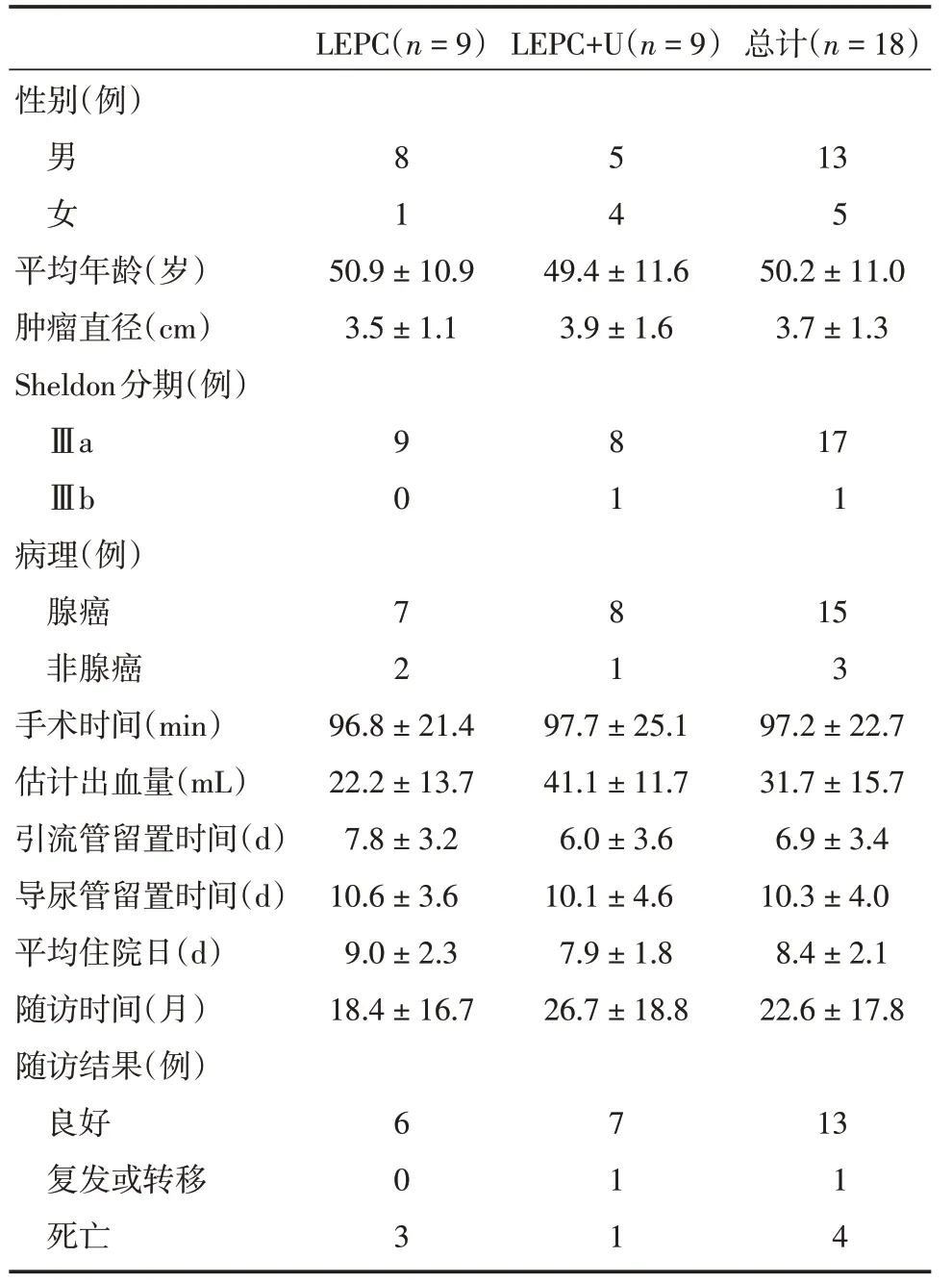
表1 18 例脐尿管癌患者围术期及临床病理资料Tab.1 Perioperative and clinicopathological data of 18 patients with UrC±s
注:LEPC,腹腔镜扩大膀胱部分切除术,U,脐切除术
LEPC(n=9)LEPC+U(n=9)总计(n=18)性别(例)男 女平均年龄(岁)肿瘤直径(cm)Sheldon分期(例)ⅢaⅢb病理(例)腺癌非腺癌手术时间(min)估计出血量(mL)引流管留置时间(d)导尿管留置时间(d)平均住院日(d)随访时间(月)随访结果(例)良好复发或转移死亡8 1 50.9±10.9 3.5±1.1 9 0 7 2 96.8±21.4 22.2±13.7 7.8±3.2 10.6±3.6 9.0±2.3 18.4±16.7 6 0 3 5 4 49.4±11.6 3.9±1.6 8 1 8 1 97.7±25.1 41.1±11.7 6.0±3.6 10.1±4.6 7.9±1.8 26.7±18.8 7 1 1 13 5 50.2±11.0 3.7±1.3 17 1 15 3 97.2±22.7 31.7±15.7 6.9±3.4 10.3±4.0 8.4±2.1 22.6±17.8 13 1 4
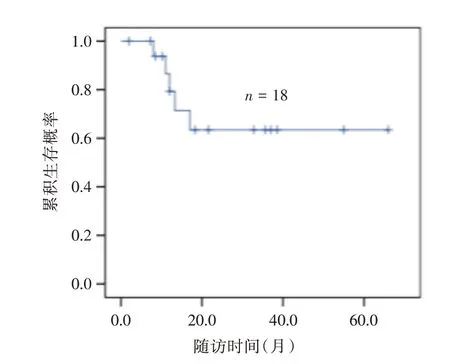
图4 18 例脐尿管癌患者无瘤生存率Fig.4 Tumor-free survival rate of 18 patients with UrC
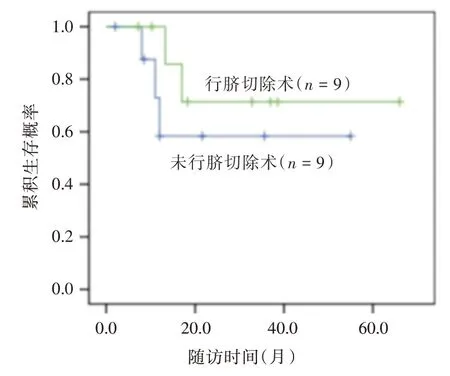
图5 脐切除术与否对脐尿管癌患者无瘤生存率影响Fig.5 Effect of umbilical resection on tumor-free survival in UrC patients
脐尿管癌的治疗以手术治疗为主;而化放疗和靶向治疗疗效有限,主要用于晚期脐尿管癌[2,10-11]。非转移性脐尿管癌的首选治疗是手术切除原发灶及周围组织。根治性膀胱切除术曾被认为是治疗脐尿管癌的金标准[7]。ASHLEY 等[5]研究发现根治性膀胱切除术和扩大膀胱部分切除术相比,生存率无显著差异。扩大膀胱部分切除术因并发症少、术后生活质量高已成为首选手术方式,范围包括脐、膀胱顶、脐尿管、肿瘤及其周围组织、腹横筋膜和部分腹膜。MILHOUA 等[12]报道了首例腹腔镜扩大膀胱部分切除术治疗脐尿管癌,并取得令人满意的疗效。本研究是目前最大样本量的回顾性研究(表2)。本组在手术时间、术中出血量、术后留置导尿管时间及围术期并发症等方面与WANG[4]、COLOMBO[13]等报道基本一致。
由于约有4%~7%的脐尿管癌发生于脐部,故多数学者认为应常规行脐切除术[17]。截止目前,保留脐部对于体积较小的脐尿管中下段肿瘤的预后尚缺乏研究。本研究病例肿瘤均位于脐尿管中下段,平均大小3.7 cm,对其中9 例保留脐部。本研究随访结果显示对中下段脐尿管癌保留脐部与脐切除术相比无瘤生存率差异无统计学意义。因此,笔者认为腹腔镜扩大膀胱部分切除术能完整切除肿瘤及其周围组织,并实现手术切缘阴性和避免肿瘤组织漏出;而对于脐尿管中下段的肿瘤,可尝试保留脐部,既保留了脐部的形态美又不影响预后。
脐尿管癌预后差,5年生存率约40%~49%[1,3-4]。多因素分析表明,肿瘤分期和手术切缘状态是最重要的预后因素[5,18]。此外,区域淋巴结浸润或远处转移、美国东部肿瘤协作组评分(ECOG)亦是独立的预后因素。手术关键在于保证切缘阴性和避免肿瘤组织漏出,而盆腔淋巴结清扫对于改善预后尚有争议。多数研究表明行盆腔淋巴结清扫者与未清扫者相比,生存率无显著差异[5];据SZARVAS 等[1]报道盆腔淋巴结阳性率约17%,因而DUAN 等[18]认为应常规行盆腔淋巴结清扫。
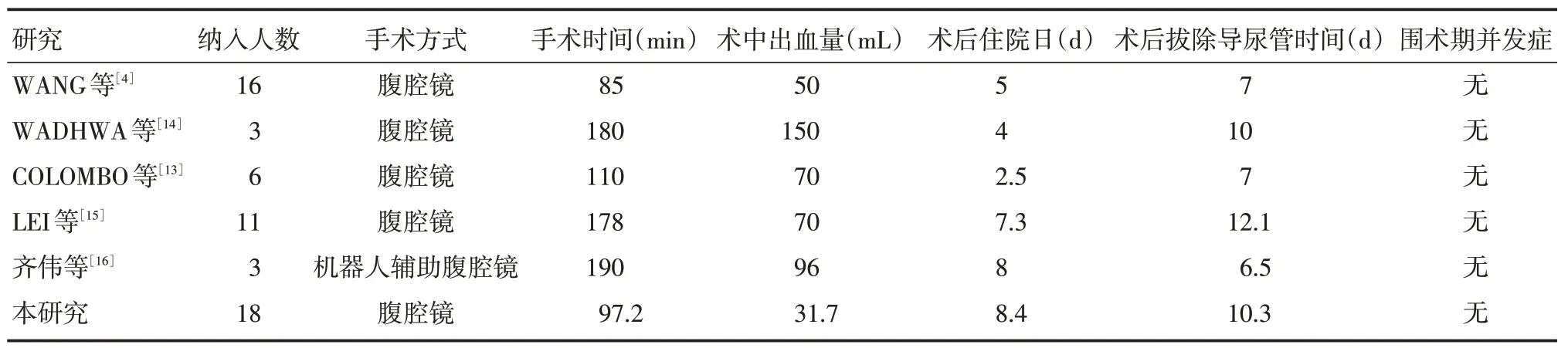
表2 LEPC 治疗脐尿管癌文献复习Tab.2 A review of published reports of LEPC for UrC
然而,本研究尚存在不足之处,如样本量仍偏少、随访时间较短、为单中心回顾性研究。需要通过多中心、大样本随机对照研究和长时间随访以进一步明确保留脐部和清扫盆腔淋巴结对预后的影响。
综上,腹腔镜下扩大膀胱部分切除术治疗脐尿管癌具有出血少、创伤小、术后并发症少、恢复快等优点,是治疗非转移性脐尿管癌的一种安全有效的方法,而中下段脐尿管癌可保留脐部。

