皮疽诺卡菌脑脓肿1例
宋江勤,杨广龙,周会霞,李 端,欧阳娟,胡晓蓉
诺卡菌病常见的为肺诺卡菌病和播散型诺卡菌病,半数以上肺诺卡菌病患者合并肺外疾病[1]。病原菌多由外伤进入皮肤或经呼吸道吸入引起感染[2],常见于各种原因所致的机体免疫功能低下患者[3],20%播散型诺卡菌病患者无明显肺部受累表现,脑是最常见的播散部位。多数诺卡菌病患者存在免疫缺陷。我院从1例脑脓肿患者穿刺液中分离到1株皮疽诺卡菌,现报道如下。
1 临床资料
1.1 一般情况与检查
患者男,61岁,近1年来间歇出现咳嗽、咯痰,伴发热,发热时体温在38.0℃左右,无午后低热、盗汗及咯血,曾多次在本院住院治疗,给予抗感染等治疗后好转出院,院外仍间歇咳嗽、发热。2019年8月17日,因“间歇发热、咳嗽1年余,再发5 d”,以“肺部感染”收入院。
患者近4年多次发生肺部感染,均在抗感染治疗后好转,有高血压和冠心病病史,偶有晕厥史。T 37.3℃,P 76次/min,R 18次/min,BP 113/78 mmHg。2019年6月3日,胸部CT提示右上肺占位,病灶最大横截面积约38 mm×30 mm。2019年7月12日,胸部CT提示双肺感染伴局部支气管稍扩张,病灶较前增多。2019年8月16日,胸部CT提示右上肺团块病灶范围较前明显增大,同时合并支气管扩张、肺气肿、肺大泡。
入院后患者行CT引导下经皮肺穿刺检查,送检组织病理和微生物培养相关检查,组织病理:呈慢性炎症改变伴肺泡上皮轻度增生;免疫组化显示CgA(-)、CK5/6(-)、SYN(-)、TTF-1(++);支气管镜肺泡灌洗液检查见支气管炎症改变;灌洗液脱落细胞学:检查未见癌细胞;肺泡灌洗液Gene Xpert 未检出MTB-DNA。灌洗液、痰液抗酸染色未找到抗酸杆菌,革兰染色也未找到细菌、真菌菌丝及孢子;分枝杆菌培养阴性。IgA、IgG、IgM、C3、C4正常。血常规WBC 13.6×109/L↑,NEU 0.765↑,CRP 64.67 mg/L↑,PCT 0.053 ng/L↑,CEA 12.23 μg/L ↑,CA125 46.4 U/mL↑。
患者经头孢菌素及酶抑制剂类联合氨基糖苷类抗生素及诊断性抗结核治疗后,肺部感染未能好转,同时出现谵妄、记忆力减退等神经系统症状。行脑部磁共振平扫+增强检查,提示左侧额叶占位,考虑脑脓肿,见图1。
2019年8月30日,患者行CT引导下微创颅内脓肿穿刺抽吸引流术,抽出黄色脓性液体约10 mL,穿刺液送检微生物实验室:革兰染色、普通细菌培养、厌氧菌培养、真菌培养,其中普通细菌培养24 h菌落经基质辅助激光解吸电离飞行时间质谱(MALDI-TOF-MS)鉴定为皮疽诺卡菌,可信度99.9%。
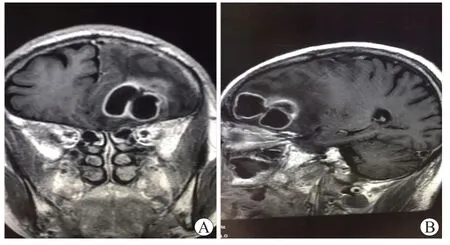
图1 2019年8月23日脑部磁共振Figure 1 Brain magnetic resonance imaging on August 23, 2019
1.2 诊断与治疗
患者老年男性,伴随慢性阻塞性肺疾病(COPD)、支气管扩张、肺气肿等呼吸系统疾病,住院诊疗期间出现谵妄、记忆力减退等神经系统症状,磁共振提示:左侧额叶占位,考虑脑脓肿。颅内脓肿穿刺抽吸物培养结果为皮疽诺卡菌。诊断皮疽诺卡菌脑脓肿。患者经口服甲氧苄啶-磺胺甲唑(1.2 g-5.0 g,2次/d)和静脉注射阿米卡星 (0.4 g,1次/d)治疗3个月后,颅内占位病变明显缩小,肺部右上肺团块病灶明显吸收。
2 讨论
绝大多数诺卡菌弱抗酸染色、镀银染色阳性,诺卡菌生长相对缓慢,菌落形成可能需要长达2周时间。诺卡菌的生长与其他常见病原体相差很大,因此当怀疑诺卡菌病时应加强与实验室的沟通,以期最大限度地提高分离阳性率[1]。
诺卡菌肺炎常需要进行支气管镜或经皮肺活检,应详细询问病史并彻底仔细查体以充分评估诺卡菌性肺炎是否存在病灶播散,如有症状或体征提示颅内受累应进行头颅CT或MRI检查。考虑该患者通过呼吸道吸入该菌致肺部感染,血行播散致脑部引起脑脓肿。
本病例在首次经皮肺穿活检组织培养时为阴性,可能是活检部位未取到有价值的病灶组织,导致最后培养阴性。
诺卡菌感染的外科治疗原则与其他细菌性疾病相似。诊断不明、脓肿较大且容易穿刺或药物治疗欠佳的脑脓肿应穿刺、引流或切除。小的或不宜穿刺的脑脓肿患者应接受药物治疗,初始治疗应采用药物联合治疗,可选药物包括甲氧苄啶-磺胺甲唑[4]、阿米卡星、头孢曲松或亚胺培南,本病例选用甲氧苄啶-磺胺甲唑(1.2 g-5.0 g,2次/d)和静脉注射阿米卡星(0.4 g,1次/d)治疗,取得了较满意的治疗效果。一般治疗1~2周内临床会明显改善,但也可能需要更长时间,尤其是中枢神经系统感染,本病例治疗时间达3个月。获得确切的临床改善后,可简化为单药口服维持治疗,长期口服磺胺类药物有一定的不良反应,应注意检测患者的肝肾功能,并随访颅内影像学以记录病灶变化情况[1]。

