脂多糖结合蛋白联合白介素-6、肿瘤坏死因子-α水平检测对产褥期感染早期诊断价值
蒋晓辉,李宁,刘舒鑫
(郑州市第一人民医院产一科,河南 郑州450004)
产褥期作为女性生命中最为重要的特殊时间段,通常为胎盘娩出至产妇机体各器官(除乳腺外)恢复至未孕状态的时期,时间以6~8周为主[1,2]。该阶段由于受到妊娠及分娩行为影响,女性应激反应极为剧烈,期间生理及心理显著异于未分娩的正常女性,所以易受到产褥期不当行为影响而出现诸多并发症,尤其产褥期感染尤为明显,如泌尿系统发病率高达3.70%、乳腺炎发病率在5.50%~7.40%,全球孕产妇因产褥而引起的死亡率在400/10万且高于孕期及分娩期[3,4]。但目前临床关注重点仍以孕期及分娩期为主,有关产褥期研究,特别是产褥期感染探讨涉及内容寥寥无几,不利于产褥期感染早期诊断、危险分级及早期防控等[5]。传统感染指标—白细胞计数(WBC)和C反应蛋白(CRP)虽能反映机体感染状况,但特异性和敏感度不足,无助于产褥期感染早期诊断;虽然病原学诊断是感染诊断“金标准”,但因周期长、操作繁琐等弊端,不利于感染早期诊断、病情进展动态监测及评定[6,7]。筛查和探寻一种有效、敏感、特异性更强且能实现实时连续动态监测的诊断指标,利于早期诊断产褥期感染及感染危险层级界定。本研究通过动态观察血脂多糖结合蛋白(LBP)、白介素-6(IL-6)及肿瘤坏死因子-α(TNF-α)在产褥期感染中的持续变化,旨在探讨三者联合检测对于产褥期感染的早期诊断价值,明确其优势,报告如下。
1 对象与方法
1.1 研究对象 选取2016年1月至2018年5月产褥期感染者86例,为感染组,纳入标准:⑴产褥期感染符合《妇产科学》[8]关于产褥期感染诊断标准且后期经病原学检查、分泌物涂片等明确。⑵具备一定听说读写能力。⑶产前无严重合并症和分娩禁忌症。⑷近两周未接受过抗菌药物、免疫调节剂和激素类能对本研究结果产生影响的药物。⑸住院时间>48h且入组前48h无明确潜伏期感染迹象。⑹病历资料完整,坚持随访。排除标准:⑴精神疾病、先天发育不全。⑵前置胎盘、胎盘早剥、胎盘植入、粘连、残留及合并免疫系统疾病。⑶分娩大出血等严重并发症引起死亡(除产褥感染外)。年龄21~38岁,孕周38~42周,初产妇59例、经产妇27例,分娩方式:剖宫产22例、顺产64例,文化程度:高中及以下23例、大专及以上63例,放弃治疗2例、生存84例。同期选取正常分娩产褥期未感染者90例,为未感染组,年龄22~37岁,孕周38~42周,初产妇61例、经产妇29例,分娩方式:剖宫产26例、顺产64例,文化程度:高中及以下27例、大专及以上63例。健康体检女性44例,为对照组,年龄22~39岁,文化程度:高中及以下12例、大专及以上32例。三组研究对象年龄、文化程度等一般资料比较,差异无统计学意义(P>0.05),可比性强。按照自愿原则、遵照伦理委员会批准方案进行,保护受试者健康、授权。
1.2 方法 疑似感染时(T0)、感染24h(T1)、感染48h(T2)、感染控制时(T3),空腹抽取研究对象肘部静脉血3~5ml,置于含有抗凝剂的真空采集管(武汉致远医疗科技有限公司)。常温下混合均匀,采用离心机(安徽中科佳科学仪器有限公司,型号KDC-2046)以3000r/min速度离心5min,留取血浆测定传统感染指标(WBC、降钙素原(PCT))、LBP、IL-6、TNF-α水平及未感染组、对照组对象指标水平。
WBC测定:采用全自动血液培养检测仪(法国生物梅里埃公司提供)及相关配套试剂;PCT测定:采用免疫胶体金半定量快速实验法,试剂盒由德国BRAHMS Diagnostica GmbH公司提供;LBP、IL-6、TNF-α测定:采用双抗体夹心-酶联免疫吸附法(ELISA法),试剂盒由深圳焗英生物科技有限公司提供。
1.3 统计学方法 采用SPSS16.0统计软件。计数资料用百分比(%)表示,构成比采用χ2检验;计量资料用均数±标准差(±s)表示,组间比较采用t检验,重复测量数据采用方差分析法,组间两两比较采用LSD-t检验。绘制受试者工作特征曲线(ROC曲线)。比较曲线下面积(AUC)大小,明确诊断灵敏度、特异性等;AUC>0.50为检测指标具有早期诊断价值,AUC=1.0为最具显著理想效果的早期诊断指标,全部P值均为双侧检验。P<0.05为差异有统计学意义。
2 结果
2.1 三组研究对象不同时机WBC、PCT、LBP、IL-6、TNF-α水平比较 T0时,感染组WBC、PCT、LBP、IL-6、TNF-α水平均高于未感染组、对照组,差异有统计学意义(P<0.05);未感染组高于对照组,但差异无统计学意义(P>0.05)。T1、T2、T3时,感染组WBC、PCT、LBP、IL-6、TNF-α水平先升高、后下降,差异均有统计学意义(P<0.05)。见表1。

表1 三组研究对象不同时机WBC、PCT、LBP、IL-6、TNF-α水平比较
2.2 感染组放弃治疗者及生存者不同时机WBC、PCT、LBP、IL-6、TNF-α水平比较 T0、T1、T2、T3时,放弃治疗者WBC、PCT、LBP、IL-6、TNF-α水平呈不断升高趋势,生存者呈先升高、后下降趋势,差异均有统计学意义(P<0.05);且各个时刻,放弃治疗者水平均高于生存者,差异均有统计学意义(P<0.05)。见表2。

表2 感染组放弃治疗者及生存者不同时机WBC、PCT、LBP、IL-6、TNF-α水平比较
2.3 LBP联合IL-6、TNF-α早期诊断产褥期感染ROC曲线特征 LBP、IL-6、TNF-α和LBP联合IL-6、TNF-α曲线下面积(AUC)均>0.50。见表3。
2.4 LBP联合IL-6、TNF-α水平检测早期诊断产褥期感染价值 LBP联合IL-6、TNF-α水平检测早期诊断产褥期感染敏感度、特异性、阳性预测值、阴性预测值均高于LBP、IL-6、TNF-α单一检测,差异均有统计学意义(P<0.05)。见表4。

表3 LBP联合IL-6、TNF-α早期诊断产褥期感染ROC曲线特征
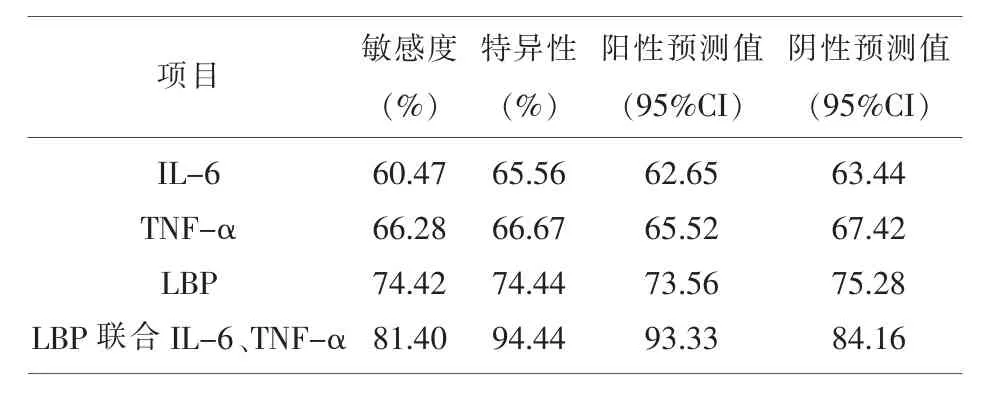
表4 LBP联合IL-6、TNF-α水平检测早期诊断产褥期感染价值
3 讨论
近年来受到产后避风、短期内不得下床等传统观念以及产后机体虚弱等因素影响,产褥期感染率相对妊娠、分娩阶段感染率显著升高[9,10]。研究表明产褥期感染者受到分娩和手术等因素影响,机体生理及心理功能往往受到极大干扰,相对其他类型感染者而言,其发生发展机制复杂多样,除了与病原菌数量、种类及毒素等有关外,还与免疫状态有关[11,12],因此对于轻度感染者,早期单纯采用抗菌药物治疗即可控制感染、减轻炎症反应程度而达到理想状态;但重度感染易诱发全身炎症反应综合征和多器官功能障碍等严重并发症,不利于改善预后。因此早期诊断感染、早期进行有针对的治疗,利于控制感染、防止感染进一步加重而出现不可控的演变过程。目前关于产褥期感染早期诊断,除了临床表现外,WBC计数、PCT仍是主要实验室指标,但对于产褥期女性而言,该指标会受到分娩行为等因素影响,出现升高假象[13,14],不利于感染早期诊断。
本研究观察产褥期感染者LBP、IL-6、TNF-α水平,试图明确三者联合对早期诊断产褥期感染价值,弥补WBC计数、PCT检测不足以及LBP、IL-6、TNF-α单一指标检测差距。研究结果显示产褥期感染者WBC、PCT、LBP、IL-6、TNF-α水平先升高、后下降,且高于产褥期未感染者,说明LBP、IL-6、TNF-α水平检测与WBC、PCT同样能够反映产褥期感染状况,价值基本相当。且产褥期感染后放弃治疗者WBC、PCT、LBP、IL-6、TNF-α水平始终高于产褥期感染后生存者,说明LBP、IL-6、TNF-α水平检测与WBC计数、PCT检测在反映感染严重程度方面效能一致,利于评价产褥期普通感染演变进展为重度感染风险,其临床价值巨大。进一步绘制受试者工作特征曲线(ROC曲线),结果显示LBP、IL-6、TNF-α和LBP联合IL-6、TNF-α曲线下面积(AUC)均>0.50,说明LBP、IL-6、TNF-α以及LB P联合IL-6、TNF-α均具有早期诊断产褥期感染价值,尤其LBP联合IL-6、TNF-α曲线下面积(AUC)0.829更接近1.0,说明LBP联合IL-6、TNFα水平检测更利于早期诊断产褥期感染且优于单一指标水平监测。同时LBP联合IL-6、TNF-α水平检测对早期诊断产褥期感染敏感度、特异性、阳性预测值、阴性预测值均高于LBP、IL-6、TNF-α单一检测,差异均有统计学意义(P<0.05),说明LBP联合IL-6、TNF-α水平检测利于深度把握产褥期感染实质且优势显著。可能与以下机制有关:⑴研究表明感染致病菌后可释放脂多糖,而LBP是一种能与脂多糖结合的血浆蛋白,通过刺激信号传导通路,经过复杂的化学作用而激活转录因子,启动机体天然免疫效应,提升机体免疫水平,起到抗炎效应,维持抗炎与促炎动态平衡,防止“瀑布样”级联反应进一步放大[15,16]。⑵IL-6、TNF-α是前炎性反应细胞因子,具有损伤细胞、促进炎症反应等功能,其中TNF-α是“瀑布样”炎症级联反应的重要始动因子,且于早期2h达高峰,能够活化WBC、激活IL-6等炎症细胞因子,进一步参与炎症反应[17]。⑶激活的IL-6等炎症细胞因子可以促进LBP基因转录,加速LBP合成、分泌,不断放大炎症反应,形成恶性循环[18],最终致平衡紊乱,诱发和加重产褥期感染,因此三者水平高低具有一定关联性。
综上所述,加强LBP、IL-6、TNF-α水平动态检测,利于产褥期感染早期诊断以及把握感染实质;尤其三者联合使用,相得益彰,有助于增加早期诊断灵敏度与特异性,从而为临床提供更加有效的参考信息,降低产褥期感染死亡率。

