2型糖尿病视网膜病变患者血清血管内皮生长因子、血管生成素及其受体Tie-2水平及临床意义
卢富琨 马 丁 马昌军
(四川省巴中市中心医院内分泌科,巴中市 636600,电子邮箱:lfkdoct@163.com)
糖尿病是由胰岛素绝对或相对缺乏导致的一种慢性疾病,如果血糖控制不佳,随着病程的延长其可对患者多个器官和系统造成影响,导致患者生活质量降低,家庭经济和社会负担增加[1]。糖尿病视网膜病变(diabetic retinopathy,DR)是糖尿病的常见并发症之一,严重者可出现视物模糊甚至失明,有研究表明,糖尿病患者失明风险是非糖尿病人群的25倍,这给患者及其家庭造成严重影响[2-3]。DR的具体发病机制目前尚不明确,有研究显示其可能与凝血功能异常、氧化应激和多种新生血管生成刺激性细胞因子异常有关[4]。其中血管内皮生长因子(vascular endothelial growth factor,VEGF)是参与视网膜和脉络膜新生血管形成以及视网膜过度血管渗漏的关键调节因子,其在DR患者中表达上调[5]。血管生成素(angiopoietin,Ang)及其受体(酪氨酸蛋白激酶受体Tie-2)与VEGF均主要表达于血管内皮细胞中[6]。目前关于Ang及其受体Tie-2在DR的发生中的具体作用鲜有研究报告,故本研究检测DR患者血清Ang-1、Ang-2、Tie-2和VEGF的水平,探讨其临床意义,现报告如下。
1 资料与方法
1.1 临床资料 选取2018年3月至2019年5月在四川巴中市中心医院内分泌科治疗的169例2型糖尿病(type 2 diabetes mellitus,T2DM)患者。纳入标准:(1)符合T2DM的诊断标准[7];(2)年龄大于18岁;(3)在本院接受治疗且能配合本次研究者。(4)临床资料完整者。排除标准:(1)1型糖尿病患者;(2)近期服用过激素和免疫抑制剂等影响血液流变学的药物者;(3)近期有其他眼部损伤的患者;(4)眼底造影剂过敏者;(5)患有白内障和青光眼等眼部疾病者;(6)患有严重心血管疾病伴有高血压视网膜病变者。患者年龄(50.23±13.25)岁,男性96例,女性73例。由我院眼科副高及以上职称医师根据2014年《我国糖尿病视网膜病变诊疗指南(2014年)》[8]标准进行评估,将患者分为单纯T2DM组(84例)、非增生性DR(non-proliferative DR,NPDR)组(50例)和增生性DR(proliferative DR,PDR)组(35例)。选取同期在我院进行常规体检的25例健康者作为对照组。本研究已获得四川巴中市中心医院医学伦理委员会的批准,所有研究对象均对本研究知情同意。
1.2 观察指标
1.2.1 一般资料:收集研究对象性别、年龄、体质指数和血压等一般资料。
1.2.2 血生化指标:采集研究对象空腹静脉血10 mL,3 500 r/min离心10 min取上清液待测。采用罗氏Cobas 6000全自动生化分析仪检测空腹血糖、三酰甘油、总胆固醇、LDL、HDL、血尿酸、同型半胱氨酸(homocysteine,Hcy)水平。采用罗氏Cobas 6000-E601电化学发光仪检测空腹胰岛素(fasting insulin,FINS)水平,采用日本爱科莱HA8180型仪器测量糖化血红蛋白(hemoglobin A1c,HbA1c)水平,其中HbA1c采用高压液相反相阳离子交换层析法检测,FINS采用电化学发光法检测。采用酶联免疫吸附法检测Ang-1、Ang-2、Tie-2和VEGF 水平,试剂盒(批号:ml060748-1、ml060749-1、ml060759-1、ml064255-1)均购于上海酶联生物研究所,严格按照操作标准进行检测。
1.3 统计学分析 采用SPSS 18.0软件进行统计学分析。符合正态分布的计量资料以(x±s)表示,组间比较采用单因素方差分析,两两比较采用LSD-t检验,非正态分布的计量资料用中位数中位数(M)和四分位数(P25,P75)表示,组间比较采用非参数检验;计数资料以例数(百分比)表示,组间比较采用χ2检验;相关危险因素采用Logistic回归模型进行分析;相关性分析采用Pearson检验。以P<0.05为差异具有统计学意义。
2 结 果
2.1 4组患者一般资料及血生化指标的比较 4组患者性别、年龄和舒张压水平比较,差异均无统计学意义(均P>0.05)。单纯T2DM组、NPDR组、PDR组糖尿病病程依次延长,空腹血糖、Hcy水平依次升高,PDR组FINS水平高于单纯T2DM组,HbA1c水平高于单纯T2DM组及NPDR组(均P<0.05)。见表1。

表1 4组患者一般资料及血液生化指标的比较
2.2 4组血清Ang-1、Ang-2、VEGF和Tie-2表达水平比较 单纯T2DM组、NPDR组和PDR组血清Ang-1、Ang-2、VEGF表达水平高于对照组,单纯T2DM组、NPDR组、PDR组Ang-2、VEGF水平依次升高,PDR组和单纯T2DM组Ang-1水平均低于NPDR组,且PDR组Ang-1/Ang-2值低于NPDR组(均P<0.05)。4组Tie-2表达水平差异无统计学意义(P>0.05)。见表2。
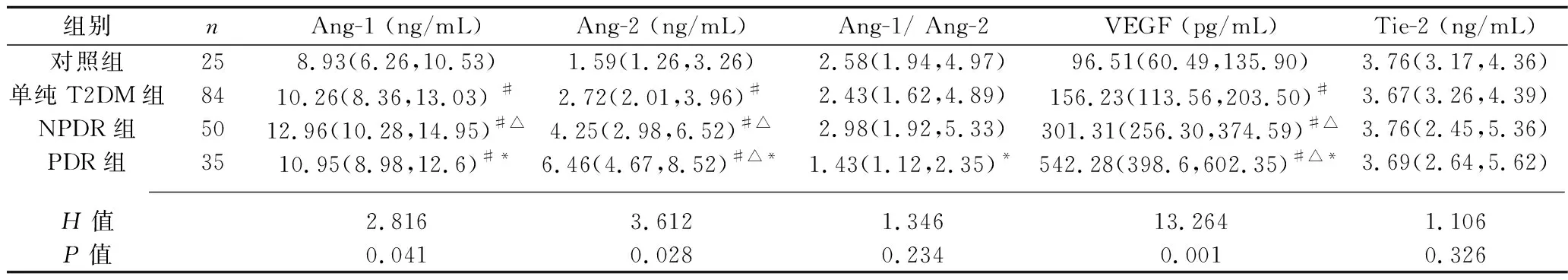
表2 4组血清Ang-1、Ang-2、VEGF和Tie-2水平比较[M(P25,P75)]
2.3 DR组患者Ang-1、Ang-2、VEGF和HbA1c相关性分析 Pearson相关分析结果显示,DR患者血清Ang-1、Ang-2和VEGF表达水平均与HbA1c呈正相关(均P<0.05)。见表3。

表3 DR组患者Ang-1、Ang-2、VEGF和HbA1c的相关性
2.4 T2DM患者发生DR的影响因素 以是否发生DR为因变量(是=1,否=2),将糖尿病病程、空腹血糖、血尿酸、Hcy、FINS、HbA1c、HDL、Ang-1、Ang-2和VEGF作为自变量(自变量均为实测值)进行多因素Logistic回归分析,结果表明,HbA1c、糖尿病病程、Ang-2和VEGF是糖尿病患者发生DR的独立危险因素,而Ang-1是其保护因素(均P<0.05)。见表4。
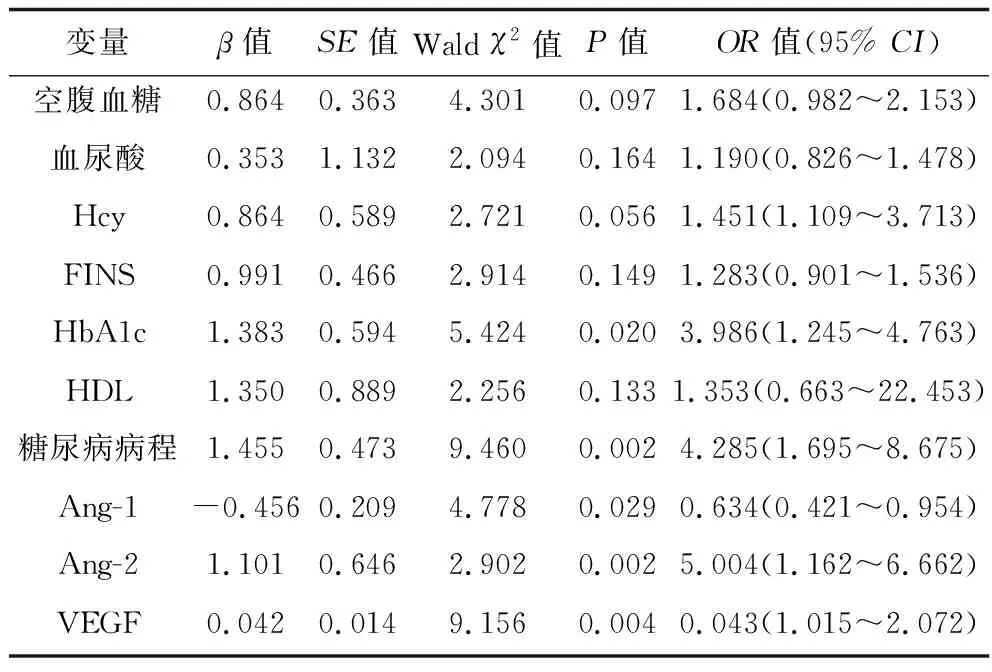
表4 多因素Logistic回归分析
3 讨 论
DR是糖尿病常见的慢性并发症之一,发病率约为35%,以视力受损为主要表现,如得不到有效治疗可导致失明[9]。目前临床上主要通过眼底检测对DR进行诊断,但很多患者是在出现视力下降和视物模糊等症状时才就医,此时病情已较为严重,治疗效果欠佳,不利于后期康复和预后。因此,寻找一种无创的早期监测指标对DR患者进行早期筛查具有重要临床意义。目前,DR的发病机制尚不明确,有研究表明,高血糖、血流动力学异常改变、细胞凋亡、血管内皮通透性增加和血管炎症在DR的发生中起着至关重要的作用[3]。HbA1c是目前临床常用于评估糖尿病患者体内血糖含量变化情况的指标,HbA1c水平升高表明体内葡萄糖与血红蛋白高度结合,而这可影响血红蛋白携氧能力,导致视网膜缺氧并促发氧化应激反应,进一步加重眼底微血管病变[10]。本研究中,PDR患者HbA1c水平高于NPDR组患者(P<0.05),与郑林燕等[11]的研究结果相似,提示HbA1c表达水平与DR病情严重程度具有一定的相关性。
细胞凋亡和内皮细胞的增生导致视网膜微脉管系统的通透性增高,并且组织缺血会导致VEGF表达增加,进一步促进新生血管生成,进而加重DR病变,导致PDR[5]。还有研究表明,Ang-2在缺氧时可以促进视网膜的新生血管形成[12-13],Ang-2和VEGF的协同作用可促进缺氧诱导的视网膜血管生成,这可能是PDR发生的病理特征[14]。因此,Ang-2与PDR的病理性血管生成有关。本研究结果显示,NPDR组和PDR组患者血清Ang-2和VEGF表达水平高于单纯T2DM组,且PDR组高于NPDR组(P<0.05),与相关研究结果相似[12],提示VEGF和Ang-2的表达水平可能与T2DM患者的视网膜病变及其严重程度有关。
有研究表明,Ang-1对DR有延缓和逆转作用,其可能是通过抑制白细胞介导的细胞损伤和抑制VEGF/蛋白激酶B相关信号通路,从而使得白细胞黏附血管内皮细胞的能力降低以抑制细胞凋亡[13-14]。同时Ang-2可抑制Ang-1磷酸化Tie-2,导致血管损伤和内皮细胞凋亡[15]。本研究结果表明,与NPDR患者相比,PDR患者血清Ang-1水平稍有下降,但血清Ang-2水平显著升高,导致PDR患者血清Ang-1/Ang-2比值显著下降。这提示DR早期血清Ang-1水平升高可能是一种代偿机制,有助于细胞修复和维持内皮细胞的完整性。此外,由于Ang-1和Ang-2彼此竞争结合Tie-2,并且在新生血管形成过程中具有相反的功能[16],Ang-2表达水平的增高抑制了Ang-1的表达,进而促进血管生成。Tie-2广泛表达于成人的脉管系统中,其中Ang/Tie-2系统在维持成年人正常微脉管系统稳定中起着不可替代的作用。目前临床研究表明,在DR发生过程中,Tie-2表达水平在PDR和NPDR患者之间无明显差异,其可能与DR疾病的发生无关[12,17-18]。我们的研究也显示Tie-2表达水平在不同组间差异无统计学意义。
相关分析结果显示,DR患者的Ang-1、Ang-2、VEGF水平与HbA1c水平呈正相关(P<0.05),且多因素分析结果也显示Ang-2和VEGF是DR发生的独立危险因素(P<0.05),表明可以通过检测糖尿病患者血清Ang-2和VEGF水平预测DR的发生情况。
综上所述,与单纯T2DM患者相比,DR患者血清Ang-1、Ang-2、VEGF水平升高,其中Ang-2、VEGF和HbA1c是T2DM患者发生DR的危险因素,而Ang-1是保护因素。对病程较长的T2DM患者应密切监测这些指标的变化情况,有助于预测DR的发生情况。

