酒精性肝硬化患者营养风险及影响因素分析*
赵晓芳,林兆霞,文 静,孔令晨,魏立苹
(首都医科大学附属北京地坛医院:1.肝病三科;2.感染中心,北京 100015)
酒精性肝硬化是临床常见的肝脏疾病之一,该病是由于长期大量饮酒诱发广泛肝细胞坏死导致的肝脏疾病,初期通常表现为脂肪肝,经进一步发展可进展为酒精性肝炎、肝纤维化及肝硬化,严重危害人们身体健康和生命安全[1-2]。近年来,受到我国社会经济水平的发展,人们生活水平的提高及抗病毒类药物使用等因素的影响,我国酒精性肝病的发生率处于逐年上升的趋势[3]。营养风险是指现存或潜在与营养因素相关的,导致患者不良结局的风险,是影响患者预后的重要因素之一。通过定期开展营养风险筛查,对存在营养风险的患者进行营养干预和相应指导可在一定程度上改善其预后[4-5]。本研究通过对酒精性肝硬化患者营养风险进行筛查,分析其相关影响因素,探讨饮酒、营养风险与患者家庭关怀度的关系,从而为临床对酒精性肝硬化患者的营养支持及健康指导提供一定的依据,现报道如下。
1 资料与方法
1.1 一般资料
选择2018年12月至2019年6月本院门诊及住院收治的100例肝硬化患者为研究对象,其中酒精性肝硬化及非酒精性肝硬化各50例。酒精性肝硬化符合我国《酒精性肝病防治指南》[6]中相关诊断标准:(1)患者存在5年以上饮酒史;(2)日饮酒量,男大于或等于40 g,女大于或等于20 g;(3)影像学有肝硬化等征象(如表面不光滑、肝体积缩小、脾大)。非酒精性肝硬化包括乙、丙型肝炎病毒性肝硬化,自身免疫性肝硬化等,以上肝硬化类型均符合相应诊断标准,且无大量饮酒史,年龄为18~70周岁。排除标准:(1)酒精性肝病合并病毒性肝炎者;(2)病情危重难以评估者;(3)合并恶性肿瘤患者;(4)神志不清,拒绝或不配合调查者;(5)卧床无法测量体重的患者;(6)病历资料不全者。本研究经患者及家属均知情并签署知情同意书。
1.2 方法
1.2.1研究内容
(1)一般资料(姓名、性别、年龄、受教育程度、职业、婚姻状况),日饮酒量(酒精含量),肝功能Child-Pugh分级、前清蛋白(PA)、血清清蛋白(ALB)和血红蛋白(Hb)等。(2)BMI测量。患者早晨起床排空大小便后,测量其净身高和体重,应用公式:BMI=体重(kg)/身高2(m2)。判定标准采用中国标准:BMI<18.5 kg/m2为体重过低,18.5~<24 kg/m2为体重正常,24~<28 kg/m2为超重,BMI≥28 kg/m2为肥胖。
1.2.2研究方法
(1)应用欧洲营养风险筛查表(NRS2002)[7]对门诊及住院的肝硬化患者进行营养风险筛查,详细询问患者近1周进食量的变化和近3个月的体重变化,筛查结果为疾病严重程度评分、营养状况受损评分和年龄评分3者相加,其中,NRS2002评分大于或等于3分为患者有营养风险,<3分为无营养风险。对比酒精性肝硬化与非酒精性肝硬化患者营养风险是否存在差异。评估饮酒、营养风险与家庭关怀度的关系。(2)应用家庭关怀度指数测评表(PAGAR)[8]对酒精性肝硬化患者家庭关怀度进行测评,共包括适应度、合作度、成熟度、情感度及亲密度5个题目,每个题目代表1项家庭功能,总得分0~3分代表家庭功能严重障碍,总得分4~6分代表家庭功能中度障碍,总得分7~10分代表家庭功能良好。
1.2.3质量控制
为保证研究和调查结果的准确性,所有研究和调查工作均由两名专业医务人员统一对患者进行NRS2002、PAGAR问卷、BMI等相关调查,数据录入使用双录入法,完成后由第3人进行核对,确认数据准确无误后方可进行数据的相关分析。
1.3 统计学处理
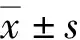
2 结 果
2.1 两组营养风险情况
酒精性肝硬化组NRS2002评分大于或等于3分40例,营养不良率80.00%;非酒精性肝硬化组NRS2002评分大于或等于3分28例,营养不良率56.00%,酒精性肝硬化组营养不良率明显高于非酒精性肝硬化组,差异有统计学意义(χ2=6.618,P<0.05)。
2.2 两组营养风险相关因素比较
两组性别、婚姻状况、日饮酒量、PA、ALB、Hb及PAGAR评分为影响酒精性肝硬化患者营养风险的相关因素(P<0.05)。而年龄、受教育程度、职业、肝功能Child-Pugh分级、BMI等与酒精性肝硬化患者营养风险无明显相关性(P>0.05),见表1。
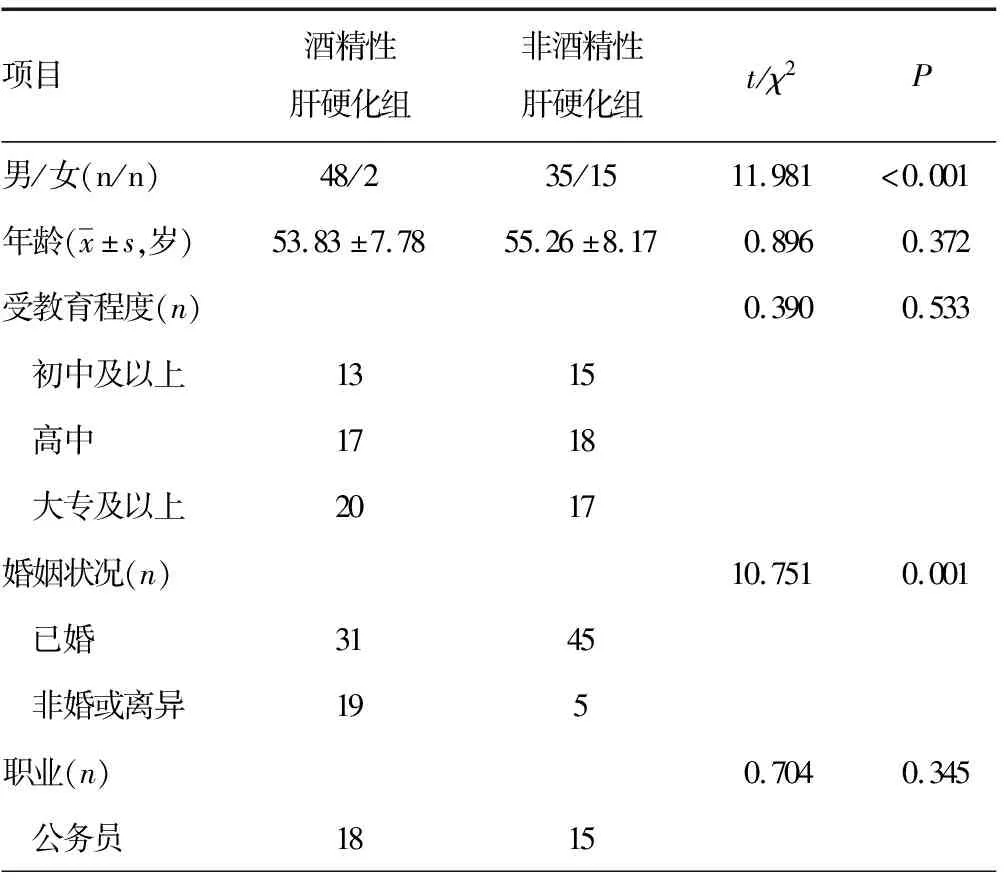
表1 影响酒精性肝硬化患者的营养风险因素(n=50)
2.3 影响酒精性肝硬化患者营养风险的多因素回归分析
对影响患者营养风险的单因素经logistic回归分析结果显示:性别(男)、婚姻状况(非婚状态)、日饮酒量(>40 g)、ALB(低)、Hb(低)及PAGAR评分(<6分)为影响酒精性肝硬化患者营养风险的独立危险因素(P<0.05),见表2。
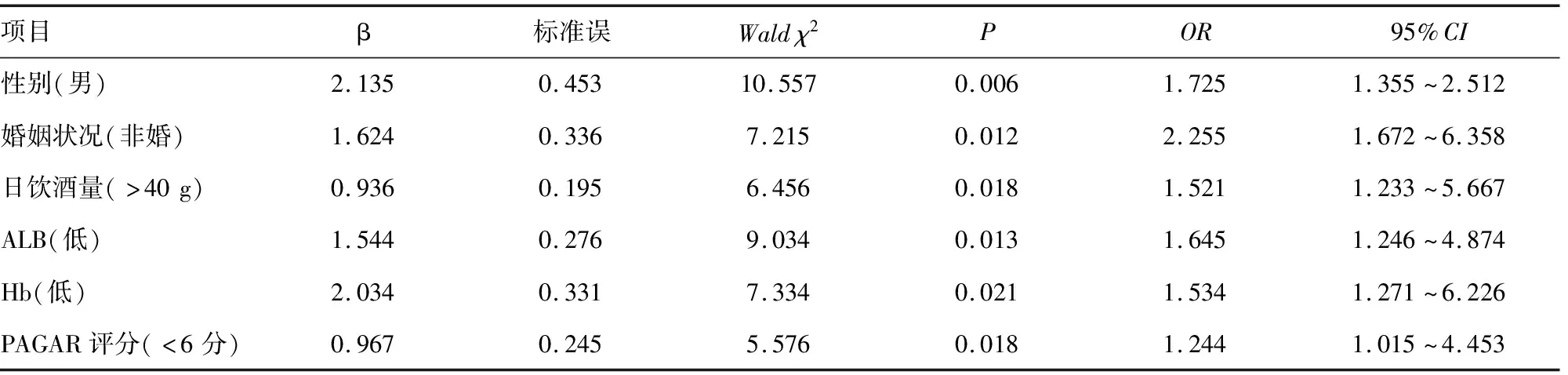
表2 影响酒精性肝硬化患者营养风险的logistic回归分析
2.4 酒精性肝硬化患者营养风险、饮酒与家庭关怀度的关系
采用Spearman对营养风险、日饮酒量与家庭关怀度进行相关性分析结果显示,家庭关怀度与饮酒、营养风险均呈负相关性(P<0.05),见表3。

表3 营养风险、日饮酒量与家庭关怀度的相关性
3 讨 论
肝硬化患者普遍存在营养问题,其营养状况已成为影响肝硬化患者预后和死亡的独立影响因素,相较于乙型肝炎肝硬化等其他非酒精性肝硬化,酒精性肝硬化患者具有更高的营养不良和营养风险发生率[9-10]。但酒精性肝硬化患者的营养风险发生率是否高于其他非酒精性肝硬化患者,目前临床上还缺乏足够的证据。临床研究显示,通过定期对肝硬化患者开展营养风险筛查,有助于提高患者对治疗的耐受性,从而改善患者预后疗效[11]。欧洲肠外肠内营养学会于2002年推出的NRS2002是以循证医学证据为基础,同时结合人体测量、疾病严重程度、近期体质量变化和营养摄入情况等四项指标,采用评分的形式对患者存在的营养风险进行预测,与其他筛查方法相比,NRS2002具有预测性更强、可信性及可操作性更高等特点。本研究应用NRS2002筛查法对我院100例肝硬化患者营养风险的筛查结果显示,酒精性肝硬化患者的营养不良率明显高于非酒精性肝硬化患者。结果提示,酒精性肝硬化患者存在较高的营养风险,与BENJAMIN等[12]相关报道结果一致。
长期大量饮酒可加重肝脏负担,肝脏组织结构和代谢功能受损,进而渐进性地向纤维化病变进展,最终导致患者发生肝硬化,故而为酒精性脂肪肝的根本原因[13]。此外,婚姻破裂、家庭关系及不良生活习惯等均与患者营养风险具有密切的关系[14]。本研究分析结果显示,酒精性脂肪肝营养风险与性别、婚姻状况及日饮酒量有关,在男性、非婚状态及日饮酒量超高40 g的患者中具有更高的发生率,且经多因素分析后,以上因素均为影响酒精性脂肪肝营养风险的独立危险因素。这与施万英等[15]相关报道结果一致。PA、ALB均为肝脏合成的两种反映机体蛋白质营养状况的指标因子,PA反映急性营养不良,而ALB反应慢性营养不良,两种均在预测严重疾病患者营养不良中具有重要的作用[16]。本研究结果显示,酒精性肝硬化组PA、ALB水平均低于非酒精性肝硬化组,两者均与酒精性肝硬化患者营养风险有关,但仅ALB为酒精性肝硬化独立危险因素,其原因可能与ALB为一种慢性指标因子有关[17]。贫血是肝硬化患者临床常见并发症,本研究结果中,酒精性肝硬化组Hb水平明显低于非酒精性肝硬化组,Hb为酒精性肝硬化营养风险的独立危险因素。这主要是由于乙醇会造成骨髓抑制,诱发出血,而当患者铁元素、叶酸及B族维生素摄入减少时,进一步加重了贫血的发生[18]。
另有研究显示,肝硬化患者普遍存在心理问题,而不良的心理状态会提高患者营养风险发生率,家庭和社会的关心和支持有助于改善这种不良的心理状态,从而降低肝硬化患者营养风险的发生率[19]。PAGAR是一种包括家庭适应度、合作度、成熟度、情感度及亲密度的一种问卷评分方法,其评分越高表示患者的家庭关注度越高。本研究结果显示,酒精性肝硬化组家庭关注度良好率明显低于非酒精性肝硬化组,结果提示,家庭关怀度为影响酒精性肝硬化营养风险有关,为其独立危险因素。目前,临床针对酒精性肝硬化的护理研究主要着重于患者酒精戒断情况、酒精依赖情况及相关并发症方面的护理等,或单纯性营养评估及支持治疗,而忽略了患者营养风险、饮酒与家庭关注度的关系。本研究通过对三者进行相关性分析结果显示,家庭关怀度与饮酒、营养风险呈负相关性,即家庭关怀度越高患者饮酒量越少,营养风险越低。
综上所述,酒精性肝硬化患者营养不良率高于非酒精性肝硬化患者,性别(男)、婚姻状况(非婚状态)、日饮酒量(>40 g)、ALB(低)、Hb(低)及PAGAR评分(<6分)为影响酒精性肝硬化患者营养风险的独立因素,家庭关怀度与饮酒、营养风险呈负相关性。根据相关影响因素,临床可对患者进行个性化的健康指导,从而起到戒酒、改善营养状况和促进疾病康复的目的。

