自膨胀金属支架在结直肠癌梗阻中的应用研究*
汲广岩,谢 杨,胡登华,魏正强
(1.重庆医科大学附属第一医院胃肠外科 400016;2.重庆市巴南区人民医院普外科/胃肠外科 401320)
结直肠肿瘤在世界范围内均有着高发病率及高致死率,在我国,消化道系统肿瘤造成了36.4%的癌症相关性死亡[1]。7%~29%的结直肠癌患者以梗阻为首发表现[2],结直肠癌梗阻是外科急诊手术(emergency surgery,ES)的常见原因,ES死亡率为15%~25%,并发症发生率为40%~50%,预后远差于择期手术[3]。1991年DOHMOTO首次报道使用金属支架治疗直肠癌所致的肠梗阻以来,自膨胀金属支架(self-expanding metallic stent,SEMS)越来越多地应用于结直肠癌合并肠梗阻的治疗[4],置入支架后可缓解急性梗阻症状,为择期根治手术赢取时间,其安全性及有效性已受肯定[5]。选择何种外科治疗方式,直接关系到患者的生存预后。本研究对比SEMS置入术与ES治疗的结直肠恶性梗阻患者的临床疗效,基于真实事件研究,评估两种治疗方式的近期疗效差异,探讨SEMS在恶性肠梗阻治疗中的应用价值,从而为临床实践提供参考,现报道如下。
1 资料与方法
1.1 一般资料
选取2015年1月至2018年12月重庆医科大学附属第一医院胃肠外科就诊的86例结直肠癌合并梗阻患者为研究对象,所有患者术前经临床梗阻症状、X片或CT证实为恶性梗阻,且取得患者及家属知情同意后签署同意书。根据手术方式分为ES组和SEMS组,其中ES组56例,SEMS组30例。
1.2 方法
1.2.1术前准备
一般情况评价:血常规、凝血象、肝肾功和有无基础疾病及严重程度。肠道准备:胃肠减压、低压灌肠;建立静脉通道。
SEMS组:完善肠镜检查后,于放射科行SEMS置入术。透视下可见狭窄近端肠腔扩张,准确找到狭窄段肠管,肠镜插入狭窄处,斑马导丝沿狭窄处插入,顺利通过狭窄,插入造影导管,注射造影剂后透视见造影剂位于肠腔内,将支架沿导丝插入,透视下见支架跨过狭窄处,两端均超过狭窄处2 cm后释放支架,释放后透视见支架在位。置入术后视患者肠道功能恢复情况由流质饮食逐渐过渡到正常饮食,待患者一般情况恢复、肠道水肿消退后行再次手术切除肿瘤。
ES组:患者行急诊剖腹探查术,术中争取一期切除肿瘤并吻合。若吻合口位置低、有张力或肠壁水肿时行一期切除吻合加近端肠管保护性造口术。若肠管高度水肿、全身情况差、肿瘤分期较晚复发风险高时则行Hartmann术。特殊情况下如病情极危重无法耐受手术者仅行近端肠管单/双腔造口术。术后予以补液、营养支持等治疗,肠道功能恢复后逐步进食。待患者一般情况恢复、肠道水肿消退后二期切除肿瘤,并同时做造瘘口还纳术。
1.2.2观察指标
(1)一般资料:性别、年龄、梗阻部位、基础疾病及手术间隔时间。其中,SEMS组手术间隔时间为支架置入至外科手术时间;ES组手术间隔时间为一期造瘘至二期吻合时间。(2)血清学指标:手术前后清蛋白、白细胞、中性粒细胞比例及各自差值。(3)手术情况及术后结果:手术方式、手术时间、术中出血、吻合方式(一期吻合、结肠造口、回肠造口)、手术切除类型、淋巴结转移数、淋巴结检出总数、肿瘤TNM分期、永久造口率、术后入ICU比例、输血、术后并发症(吻合口瘘、吻合口出血、伤口感染、肠梗阻、肺部感染、深静脉血栓、凝血功能障碍)、术后首次排气时间、术后肠外营养天数、第1次软质饮食、术后住院时间、总住院时间。
1.3 统计学处理
2 结 果
2.1 两组一般资料比较
ES组升结肠梗阻明显多于SEMS组,ES组手术间隔时间长于SEMS组,差异有统计学意义(P<0.05),见表1。SEMS组全部成功置入金属支架,其中2例支架置入后未行手术治疗(1例因腹腔多发转移未行手术、1例患者家属拒绝手术)、3例支架置入后行近端结肠造瘘术(2例因高龄、严重心肺疾病行造瘘术,1例因肿瘤局部分期较晚而行造瘘术)。

表1 两组一般资料比较
2.2 两组手术前后血清学指标比较
两组术前血清学指标比较,差异无统计学意义(P>0.05)。与ES组比较,SEMS组术后清蛋白和白细胞水平更高、中性粒细胞比例更低,差异有统计学意义(P<0.05),见表2。
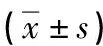
表2 两组手术前后血清学指标比较
2.3 两组手术情况及术后结果比较
两组手术方式、术中出血、吻合方式、永久造口、术后入ICU、吻合口漏、肺部感染、凝血功能障碍比例及总住院天数比较,差异有统计学意义(P<0.05),见表3。

表3 两组手术情况及术后结果比较
3 讨 论
结直肠癌是常见的消化道恶性肿瘤,其所致的肠梗阻为闭攀性梗阻,容易出现肠壁水肿、缺血坏死、穿孔、腹膜炎、感染性中毒休克等并发症,严重威胁患者生命安全[6]。梗阻状态下行肠吻合术存在很大风险,因此,临时性或永久性肠造口就在所难免,给患者的生活质量带来极大的负面影响[7]。金属支架应用于结直肠癌梗阻的治疗已逾20年,2017版美国结直肠外科医师协会(ASCRS)结肠癌临床实践指南[8]和2018版美国国立综合癌症网络(NCCN)指南均推荐支架用于结肠癌肠梗阻的手术前治疗措施[9]。
AREZZO等[10]和YANG等[11]关于支架置入和ES治疗结直肠恶性梗阻的研究均报道,支架置入组一期吻合率明显高于ES组,而造口率、术后并发症发生率明显低于ES组。MABARDY等[12]关于支架是否降低并发症率及造口率的研究结果显示,支架组术后并发症率明显低于ES组(10.5%vs.21.7%,P<0.05),ES组结肠造口率明显高于支架组(42.5%vs.19.5%,P<0.05)。韩加刚等[13]关于支架置入联合化疗后择期手术的前瞻性、多中心研究报告证明:ES组腹腔镜手术率更低。卢清平等[14]关于金属支架在左半结肠或直肠癌合并肠梗阻中的应用价值研究也表明支架置入组腹腔镜手术率明显高于ES组。
本研究结果显示,ES组手术方式均为开腹,而SEMS组大部分手术方式为腹腔镜,且SEMS组术中出血明显少于ES组,这与梗阻解除、肠壁血运良好而使术中创伤减少有关。SEMS组一期吻合率显著高于ES组,永久造口率明显低于ES组;SEMS组术后并发症也明显减少,ES组并发症主要为切口感染、肺部感染和凝血功能障碍。这主要与ES组术前准备时间短、手术污染可能性极大、肠道菌群移位、患者一般情况未得到明显改善、基础疾病未得到准确有效评估有关。在本研究中,ES组ICU入住率明显高于SEMS组,这与ES风险和难度更高、创伤更大密切相关,同时也和患者基础疾病未得到有效治疗有关。
本研究还发现,ES组升结肠梗阻明显多于SEMS组,这和升结肠肿瘤梗阻安置支架难度大、闭攀性梗阻严重、常合并严重代谢紊乱而多行ES有关,KUWAI等[15]学者也得出相同结论。KUWAI等[15]在501例结肠癌安装支架的患者研究中发现,右半结肠癌(137例)安装支架较为困难的病例为57例(41.6%),右半结肠安置支架时间明显延长、操作困难、失败率相对较高。AMELUNG等[16]通过荟萃分析发现,右半结肠癌安装支架的患者相对ES的患者,其死亡率(0vs.10.8%)、主要并发症(0.8%vs.23.9%)、吻合口瘘的风险(0vs.9.1%)均较低。但同时也有文献报道右半结肠癌安装支架并未能改善患者的一系列预后指标,仅降低了其造口率(0vs.21.1%),且右半结肠癌安装支架总体表现为较低的安置成功率和较差的通畅率,对肠镜医师要求也较高,所以右半结肠癌支架的应用还需进一步的研究。
支架置入术后需间隔一定时间后行手术治疗,若时间过短,患者一般情况未恢复、肠减压效果不佳、水肿未消退致吻合口瘘风险增加等导致手术风险增加。而过长则可能出现支架相关并发症如穿孔、移位,肿瘤局部浸润和纤维化影响手术甚至因肿瘤生长导致再梗阻。MATSUDA等[17]研究发现,恶性结直肠梗阻患者行支架置入至手术的最佳时间为15 d,可明显降低术后并发症的发生。超过18 d再手术是引起癌症局部复发的独立危险因素[18],本研究结果显示支架置入至手术平均时间为(13.64±7.12)d,与之相似。
本研究中,两组术后病理标本检出的淋巴结转移数及淋巴结清扫总数比较,差异无统计学意义(P>0.05),但SEMS组淋巴结清扫总数[(16.1±9.7)枚]多于ES组[(12.8±9.2)枚],这与卢清平等[14]研究的结果相同。本研究两组虽都已达到NCCN结直肠癌指南淋巴结清扫数目,但ES组术中组织水肿导致全直肠系膜切除术标本的完整性受影响及淋巴结清扫困难,影响肿瘤治疗效果。
目前已有大量研究显示,在治疗结直肠恶性梗阻治疗中,支架置入具有很高的技术成功率和临床成功率,其短期安全性和有效性已得到证实[19-21]。同时KWAK等[22]研究指出,支架作为结直肠癌手术桥梁的长期肿瘤学结果,包括3、5年存活率和无复发生存率不亚于ES。MATSUDA等[17]发表的meta分析研究了1 136例结直肠癌并梗阻患者,其中ES组704例,而支架置入组432例,两组总体生存、无病生存及复发率比较,差异无统计学意义(P>0.05)。荷兰学者则通过国内合作的研究项目,收集了75家医院2009—2016年的梗阻性左半结肠癌切除术的所有患者的长期预后数据进行倾向性评分匹配分析,同样得出支架置入与ES相比在局部复发率及生存率上无差异[23]。
综上所述,在结直肠癌合并梗阻的治疗中,内镜下SEMS置入后联合腹腔镜手术是安全有效可行的,其为一种肿瘤学安全的替代ES的方案,但目前国际上并无支架置入后新辅助化疗效果的明确研究,未来可在此方向进行深入研究。

