经鼻内镜泪囊鼻腔吻合术学习曲线的研究
张海涛 杨佳俊 李淑婷
1904年Toti等报道了第一例泪囊鼻腔吻合术(dacryocystorhinostomy,DCR),该术式历经多年的改进,已成为治疗鼻泪管阻塞和泪囊炎的金标准,但该术式仍然存在损伤大及面部留疤的不足。1989年McDonogh等首次报道了经鼻内镜泪囊鼻腔吻合术(endoscopic dacryocystorhinostomy,EDCR)[1],随着时间推移,EDCR的临床应用越来越广泛。近年来,随着内镜外科技术在鼻眼相关疾病的发展,EDCR已经成为治疗鼻泪管阻塞及泪囊炎的首选术式[2-6]。目前,眼科及五官科医生在鼻内镜技术上积累了扎实的功底,准备或正在开展 EDCR手术,均会碰到学习曲线的问题。累积和分析法(cumulative sum analysis,CUSUM)于20 世纪70年代被引入医学临床分析[7],现已被广泛应用于学习曲线的检测。本研究回顾性分析我院同一术者连续开展的EDCR资料,借助CUSUM得到并分析其学习曲线,以帮助医生顺利开展EDCR。
资料与方法
一、资料选取
2016 年1月至2020年1月我院由同一医生主刀一共完成了连续117例(117只眼)EDCR手术。纳入标准:泪道冲洗时冲洗针头触及泪囊内壁,冲洗不通,有脓性分泌物返流。排除标准:(1)凝血功能不正常者;(2)全身条件差,不能耐受手术者;(3)鼻中隔严重偏曲、鼻窦炎、鼻息肉等疾病影响手术者。患者均签署手术同意书,完善术前检查,排除手术禁忌,经耳鼻喉科医生会诊了解患者鼻腔情况。最后共117 例纳入研究, 基线资料见表1。

表1 经鼻内镜泪囊鼻腔吻合术患者术前一般资料比较
二、方法
1.治疗方法:所有患者均在全身麻醉下接受EDCR,均由同一位术者手术。术中均放置了泪囊支架(ND-05D),该支架为球囊状,在术后1个月泪囊瘘口周围的黏膜完全上皮化后取出。术中出血量以手术结束后引流袋中液体量减去术中冲洗用生理盐水量获得。
EDCR:全身麻醉满意后,用稀释的肾上腺素棉片填塞中鼻道收缩鼻黏膜。于中鼻甲前端附着缘起,以钩突为后界弧形切开鼻黏膜,咬骨钳咬除上颌骨及泪骨部分骨质,制作骨窗,暴露泪囊;U形切开泪囊,泪囊造口内放置泪囊支架,用纳吸棉压迫固定泪囊瓣与鼻黏膜瓣使之吻合。
2.术后处理:术后常规抗感染1周,术后1周门诊鼻内镜下换药,清理泪囊鼻腔吻合口周围血痂,每天生理盐水冲洗鼻腔3次,激素喷鼻2次。术后1个月至门诊在鼻内镜下取出泪道支架,继续每天用生理盐水冲洗鼻腔3次,激素喷鼻2次,坚持至术后3个月。术后6个月至门诊在鼻内镜下复查并记录结果。
3.疗效判断标准:解剖学成功:泪道冲洗通畅,鼻内镜下泪囊鼻腔吻合口开放,完全上皮化。
4.观察指标:(1)一般情况:年龄、性别、眼别、高血压病史;(2)与手术相关指标:手术时间、术中出血量等;(3)术后恢复相关指标:泪道是否通畅。
三、统计学分析

结 果
一、学习曲线(图1)

图1 累积和法得出EDCR学习曲线,在第48例和66例处出现拐点
通过手术时间CUSUM曲线得出两个转折点在 第48 例和第66例患者处。结果显示学习曲线可以分为3个阶段:第1阶段为学习期,包括1~48例手术;第2阶段为能力增强期,包括49~66例手术;第3三阶段为成熟期,包括67~117例手术。
二、术前及术后观察值的比较
3个阶段患者术前的一般资料(表1),包括性别、年龄、眼别、高血压病史无统计学差异(P>0.05)。表2为患者术中及术后相关资料,结果显示随着术者手术例数的增加,患者手术时间逐步缩短(图2),术中出血量逐步减少(图3),患者手术成功率逐步提高(图4)。3个阶段的手术时间、术中出血量、手术成功率差异均有统计学意义(均P<0.05)。
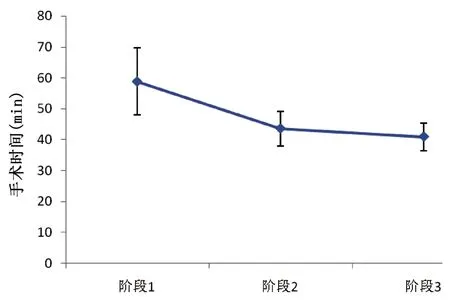
图2 手术时间在学习曲线三个阶段中的变化

图3 术中出血量在学习曲线三个阶段中的变化

图4 手术成功率在学习曲线三个阶段中的变化
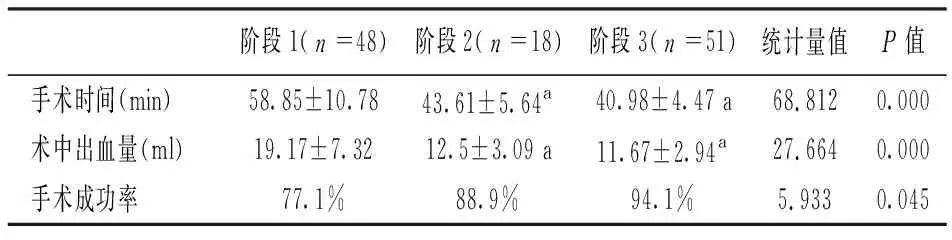
表2 经鼻内镜泪囊鼻腔吻合术患者术中及术后资料比较
讨 论
EDCR创伤小,出血少,恢复快,患者满意度高,已经成为治疗鼻泪管阻塞类疾病的首选术式,且取得了与外路DCR相当的成功率[2-6,8,9]。但由于该手术受到鼻腔视野小、操作空间窄及鼻内镜使用不熟练的挑战,使得开展EDCR必须具备扎实的解剖知识、丰富的DCR手术经验、熟练的鼻内镜操作技能及默契的团队配合。了解EDCR学习曲线对于顺利开展该手术有很大的帮助,但目前国内外未见EDCR学习曲线的报道。
CUSUM是一种可以表现个体手术时间与平均手术时间连续性差异的一种统计学方法,能够检测手术时间的连续性改变并且直观的展现学习曲线。20 世纪70年代被引入医学临床分析[7],现已被广泛应用于学习曲线的检测中。如图1所示:本研究的学习曲线大致可以分为学习期、能力增强期、成熟期,第1阶段为学习期,包括 1 到48 例手术操作;第2阶段为能力增强期,为 46 到 76例手术操作;第3阶段为成熟期,为 77 到 112 例手术操作。在第1阶段,曲线上升,说明患者的手术时间大于手术平均时间,术者处于学习期;曲线达到最高点(第1个拐点)出现平台期,说明患者的手术时间接近平均手术时间,术者进入能力增强期,已经基本掌握了该手术技能,但仍不稳定;度过平台期之后出现曲线下降,出现第2个拐点,术者进入成熟期,说明患者的手术时间小于平均手术时间。在学习曲线的研究中,应该重点关注第1阶段,因为该阶段最容易出现严重的并发症,手术时间最长,术中出血最多,手术成功率最低。一旦平稳度过第一阶段,第2阶段和第3阶段就是量的积累和质的飞跃。
为了进一步证实上述学习曲线的结果,本研究分析比较了患者的术前一般资料和术中术后资料,如表1所示,患者术前一般情况没有统计学差异(P>0.05)。如表2所示,随着术者学习曲线3个阶段的完成,相应的3个阶段的患者平均手术时间、平均术中出血量和手术成功率的差异均有统计学意义(P<0.05),进一步证实了学习曲线的结果。如图2~4所示,直观的反应了术中术后观察指标的变化趋势。
如何缩短EDCR的学习曲线:(1)对于鼻科相关的解剖知识必须熟悉。因为鼻内镜下所涉及的范围较广,有鼻腔、鼻窦、前颅底、海绵窦及视神经,并且鼻腔结构复杂,位置较深,变异很大,术中操作不熟练或泪囊定位不准极易损伤相邻组织。Wormald等人的解剖学研究准确地定义了泪囊的鼻内投影位置,并发现泪囊的主要部分位于中鼻甲腋的上方而不是前下方,泪囊在鼻内的准确解剖定位促进了EDCR的快速发展[10]。(2)要熟练掌握鼻内镜的使用。国外研究表明,鼻内镜掌握的熟练程度会影响EDCR的手术成功率[11-14]。由于内镜技术是看着监视器图像手术,而非直视,不能根据距离判断解剖,缺乏立体感;另外,目前国内针对鼻眼交叉学科的内镜教学相当薄弱,缺乏实际操作,因此EDCR的学习曲线较长。(3)要有一定的手术量。如图1所示,EDCR学习曲线的第一阶段至少需要48例患者,第2阶段(能力增强期)需要18例患者。(4)把握好手术指征。建议初学者从简单病例开始,循序渐进。对于合并鼻中隔严重偏曲、中鼻甲肥大、鼻息肉鼻窦炎等病变的,术前一定要请五官科会诊。(5)开展EDCR之前要有一定的技术储备。可以去泪道病手术培训基地专项进修或开展初期有高年资老师指导。最后,团队的默契配合也非常重要。
总之,由于该手术涉及的解剖复杂,对内镜镜技术要求高,该手术的学习曲线必然是一个循序渐进的漫长过程。但清晰的解剖、规范的鼻内镜操作、默契的团队配合,随着病例数的增加,可以逐渐缩短手术曲线。
——扶镜手

