微创Supercap入路半髋关节置换术与全髋关节置换术治疗老年股骨颈骨折效果对比研究
李 楠,刘丹平
(锦州医科大学附属第一医院,辽宁 锦州 121004)
老年患者中骨质疏松现象极为普遍,股骨颈脆弱加上反应迟钝,极易发生骨折现象。股骨颈骨折在骨科临床上属常见多发病,可发生于各年龄段,且随着年龄增长及老龄化时代来临,发病率呈升高趋势[1-3]。股骨颈骨折目前有保守治疗和手术治疗[4],效果与手术方案、患者心理、社会支持均具有关联性,因此治疗及结果等多方面仍遗留许多未解决的问题[5-6]。本研究对股骨颈骨折患者分别采用微创Supercap入路半髋关节置换术和传统全髋关节置换术治疗后,在临床疗效及生活质量等方面进行了回顾性对比分析,旨在为后期临床应用提供参考,现报告如下。
1 资料与方法
1.1 一般资料 选择2017年3月至2018年3月入院接受手术治疗的股骨颈骨折患者90例,按照随机数字法分为研究组和对照组,每组45例。研究组男性19例,女性26例;年龄80~92岁,平均(84.7±1.6)岁;骨折原因中,交通事故12例,摔跤28例,严重碰撞5例;发生至接受手术处理时间为1~4 d,平均(2.7±0.4)d;左髋23例,右髋22例;Garden Ⅱ型16例,Ⅲ型22例,Ⅳ型7例;高血压16例,糖尿病9例,慢性阻塞性肺疾病7例,脑梗死4例。对照组男性17例,女性28例;年龄82~94岁,平均(85.2±1.4)岁;骨折原因中,交通事故16例,摔跤25例,严重碰撞4例;发生至接受手术处理时间为2~4 d,平均(2.3±0.2)d;左髋21例,右髋24例;Garden Ⅱ型15例,Ⅲ型24例,Ⅳ型6例;高血压18例,糖尿病7例,慢性阻塞性肺疾病4例,冠心病5例。两组患者一般资料比较,差异均无统计学意义(均P>0.05)。病例纳入标准:①年龄不低于80周岁;②经确诊需实施髋关节置换术;③Garden分型属于Ⅱ-Ⅳ型;④无重度骨性关节炎疾病;⑤患者自愿签订临床知情同意书。排除标准:①患者伴有与股骨颈处无关的多部位骨折;②髋臼重度发育不良;③患者机体处于炎症感染期;④智障或言语行为异常,无法正常交流或不能及时配合治疗者;⑤合并影响术后康复的严重疾病[7]。
1.2 治疗方法 术前采用CT对所有患者髋关节进行扫描,完成三维重建,评估患者骨质条件与股骨颈骨折严重程度;同时,进行术前训练[8]并完成术前其他准备事项。
1.2.1 对照组:患者接受全髋关节置换术。术前给予塞来昔布胶囊(H21040106)200 mg进行镇痛,2次/d,连续3 d。术前静脉滴注头孢类药物行抗感染治疗。术中于缝合皮肤组织时,在切口部位注射布比卡因(H20083225)40 mg。术后进行抗感染常规处理,置入引流管,服用抗凝药物、50 mg双氯芬酸钠(H11021640)及200 mg塞来昔布胶囊,2次/d,服用2~3周。术后1 d开始坐在床上及下床辅助活动;2 d内取出引流管;1周开始部分负重行走;1~2个月开始负重行走。
1.2.2 研究组:患者接受微创Supercap入路半髋关节置换术。术前准备同对照组。患者于麻醉后取健侧卧位,采用生物型双动头半髋关节置换术。术后同对照组预防性使用抗生素,常规给予抗凝治疗。术后用生理盐水和碘伏清洗消毒,置入引流管即可将切口缝合。1 d后移除引流管,患者可借助助行器下地行走,从不负重活动逐步过度至1个月后完全负重活动。
1.3 观察指标
1.3.1 术中指标:记录两组手术时间、术中失血量及切口长度情况。
1.3.2 髋关节功能:运用Harris髋关节功能评分标准(Harris评分法)对患者术前、术后6个月、术后1年的关节功能(疼痛、功能、畸形)实施评估,总分100分。根据评分标准分为4个等级:分值大于90分为优;分值80~89分为较好;分值70~79分为尚可;分值低于70分为差。
1.3.3 起立-行走测试(TUG):分别对两组患者术后1周、2周、1个月、2个月以TUG测定。为患者准备扶手座椅,待其坐下后自行或借助拐杖站立,随意行走3 m后转回座椅位置并坐下,记录以上行为完成时间。
1.3.4 视觉模拟量表(VAS)评分:分别评估患者术前以及术后 1 周、2周、1个月、2个月髋骨关节疼痛情况。总分10分:0分以下为无痛;1~3分为轻度疼痛;4~6分为中度疼痛,影响患者睡眠;7~9分为重度疼痛;10分为剧痛。
1.3.5 生活质量评分:采用生活质量量表(SF-60)分别评估患者术前、术后6个月、术后1年生活质量情况,主要分为社会功能、躯体疼痛、生理功能、精神健康、情感职能及活力和整理健康7个维度,满分150分,得分与生活质量成正比关系。

2 结 果
2.1 两组患者术中指标比较 见表1。对两组患者手术时间、术中失血量及切口长度进行比较,发现研究组三个指标值均优于对照组(均P<0.05)。

表1 两组患者术中指标比较
2.2 两组患者手术前后Harris评分比较 见表2。两组患者手术前后Harris评分比较均无统计学差异(均P>0.05)。

表2 两组患者Harris评分比较(分)
2.3 两组患者术后TUG结果比较 见表3。两组患者术后(1周、2周、1个月、2个月)同一时间组间、同组不同时间点以及组间不同时间点TUG结果比较,差异均有统计学意义(F=7.756、4.032、9.964,均P<0.05)。
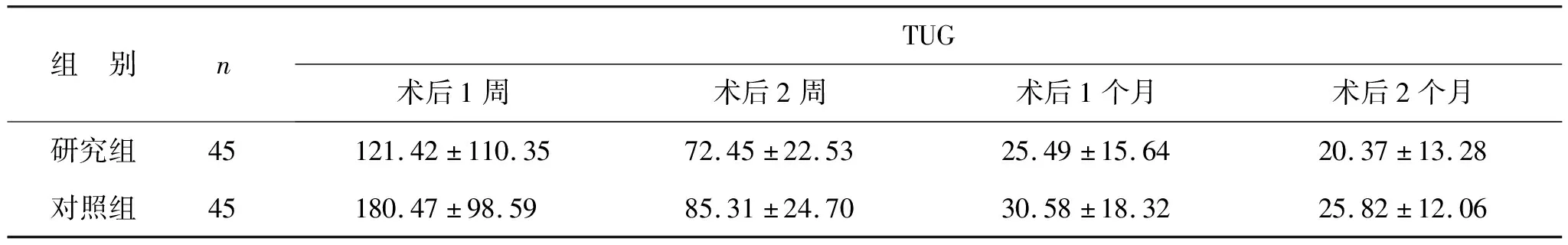
表3 两组患者术后TUG结果比较(s)
2.4 两组患者手术前后VAS评分比较 见表4。两组患者术前与术后(1周、2周、1个月、2个月)同一时间组间、同组不同时间点以及组间不同时间VAS评分比较,差异均有统计学意义(F=8.195、5.673、9.218,均P<0.05)。

表4 两组患者手术前后VAS评分比较(分)
2.5 两组患者手术前后生活质量评分比较 见表5。两组患者术前与术后(6个月、1年)同一时间组间、同组不同时间点以及组间不同时间生活质量评分比较,差异均有统计学意义(F=9.578、4.463、8.781,均P<0.05)。

表5 两组患者手术前后生活质量评分比较(分)
3 讨 论
股骨颈骨折在骨科临床较为多见,以中老年群体为主[9-10],青壮年中一般多因严重外伤造成。大多数中老年人身体素质下降,神经肌肉调节能力逐渐衰退,活动少,关节不灵活,且多有骨质疏松,不慎跌倒后下肢扭转或翻转,极易造成股骨颈骨折[11]。股骨颈骨折若只是裂纹骨折或嵌插骨折,没有移位,可选择保守治疗,但出现移位或按分型评估为不稳定骨折时应立即采用手术治疗,通常为半髋节置换和全髋节置换[12-13]。随着手术技术成熟和麻醉水平的提高,高龄患者更愿意实施髋关节置换术,以期缩短术后的恢复时间,促进骨折愈合,减少股骨头坏死发生率,提高效价比[14]。
本研究对微创Supercap入路半髋关节置换和全髋关节置换术在老年股骨颈骨折的治疗效果进行了对比,结果显示微创Supercap入路半髋关节置换手术方案操作时间相对短,术中出血量少,切口长度小,三项术中指标均优于对照组。老年人皮肤代谢缓慢,且软组织容易受损,通过微创入路神经肌肉间隙,可以降低血管扭曲现象,减少软组织的损伤,并且手术切口变小也有利于术后伤口愈合。此外,两组患者术后1周、2周、1个月、2个月TUG结果均较术前显著提高。TUG监测指标可用来预测患者术后远期活动能力,髋关节置换术后患者属于跌倒高风险人群,故对术后患者需要采取早期的预防计划[15]。通过两组术后1个月TUG结果比较,笔者认为全髋关节置换术相对微创Supercap入路半髋关节置换术,后期使用助行器的可能性更大。另外,术前、术后分别对两组患者开展VAS评分,同组术前、术后与组间术后比较均具有统计学差异,说明两种手术方法虽然都能改善患者疼痛感受,但微创Supercap入路早期效果更明显,可能与软组织损伤较少有关。最后,采用生活质量量表对两组患者术前与术后的生活质量进行评估,研究组术后6个月、1年生活质量评分明显高于对照组,这可能与研究组术后对髋关节活动不限制、疼痛极早减轻、伤口小等多种因素有关。
既往研究[16]表明,微创Supercap入路半髋关节置换术无需切断髋关节后方稳定结构,对患者术后髋活动范围无限制要求,关节脱位发生率少,患者生活质量相对较高,而全髋关节置换术髋关节功能与研究组差异不大,但是手术时间长,出血量大,容易发生髋关节脱位、假体松动等并发症,且对患者术后髋活动范围有限制要求,本研究结果与其基本一致。
综上所述,在老年股骨颈骨折患者的治疗中,微创Supercap入路半髋节置换术相对于传统全髋关节置换术,手术操作时间明显缩短,切口长度较短,术中失血量较少,疼痛较轻,可有效促进髋关节功能的恢复,提高患者生活质量。术后如能早期给予抗骨质疏松治疗,将能更好地减少相关并发症的发生率。

