经肝动脉化疗栓塞术治疗伴门静脉癌栓肝细胞癌的效果及预后评价模型分析
杨乔怡, 王恩鑫, 王哲轩, 夏冬东, 白 苇, 李小梅, 韩国宏
空军军医大学西京消化病医院 消化介入科, 西安 710032
肝细胞癌(HCC)是世界上最常见的恶性肿瘤之一,每年新发的肝癌病例和死亡病例一半以上发生在中国[1],严重危害国人类健康。其中门静脉癌栓是HCC较常见的并发症,大约有近30%的患者在诊断为肝癌时已伴有门静脉癌栓的形成[2]。
根据巴塞罗那肝癌分期(BCLC),肝癌合并门静脉癌栓患者被划分为晚期(BCLC C期),指南推荐行口服分子靶向药物治疗[3],但临床效果有限。经肝动脉化疗栓塞术(TACE)治疗虽是中期肝癌的标准治疗,但在真实世界中,它被广泛应用于不可切除肝癌患者[4]。目前,有研究[5-7]表明对于伴有门静脉癌栓患者,TACE治疗可以延长其生存期,合并门静脉癌栓是否作为TACE治疗的禁忌证仍存在着争议。
近年来相继提出了评估原发性肝癌经TACE治疗的预后评价模型,包括HAP评分[8]、mHAP2评分[9]、mHAP3评分[10]、mHAP[11]评分及6&12标准[12]等,以评估治疗前危险因素与治疗后生存时间的关系。但是现有的预后评价模型研究中,仅纳入了极少数的合并门静脉癌栓患者,针对这部分患者,现有预后评价模型的适用性尚未可知。因此,本研究旨在探讨HCC合并门静脉癌栓患者TACE治疗的效果并评估现有HCC预后评价模型的临床价值。
1 资料与方法
1.1 研究对象 从2010年1月—2016年5月全国24所三级医院HCC患者数据库中提取2978例接受TACE治疗的患者。HCC的诊断主要依据美国肝病学会制定的HCC临床治疗指南[13]。纳入标准:(1)根据临床表现、AFP水平和影像学资料;或者肝穿刺活组织检查确诊为HCC的患者;(2)之前没有针对HCC的治疗;(3)经B超、CT、MRI或数字减影血管造影(DSA)发现门静脉癌栓。排除标准:(1)有肝外转移;(2)体能评分>0;(3)合并有其他恶性肿瘤;(4)失代偿性肝硬化;(5)自发性肿瘤破裂出血;(6)缺少基线信息。根据纳入和排除标准,剔除了包括26例HCC肿瘤破裂出血、21例伴有其他系统治疗、96例失代偿性肝硬化、1086例伴有肝外转移或体能评分>0分及1483例未伴有门静脉癌栓的HCC患者,最终纳入266例HCC患者。
1.2 TACE治疗方法和随访情况 采用Seldinger 技术穿刺股动脉成功后,置入5F导管鞘,经导丝引入导管,在DSA监视下,选择腹主动脉、腹腔干、肝动脉和肠系膜上动脉等造影探查肿瘤供血动脉,根据肿瘤大小、数目及患者全身情况,行肿瘤化疗栓塞,常用的化疗药包括: 阿霉素(10~50 mg)、顺铂(10~110 mg)、表柔比星(10~50 mg)或奥沙利铂(100~200 mg),必要时用明胶海绵或聚氯乙烯酒精颗粒进行栓塞。在TACE后6~8周进行CT检查对比碘油沉积和残留组织的情况。随访由当地调查人员进行,直到终点事件发生或失去跟踪。患者的生存时间从诊断为 HCC起计算,TACE 在诊断为 HCC 的两周内进行。
1.3 观察指标 观察指标包括患者一般情况(如年龄、性别等),实验室检查相关指标,肿瘤学指标及生存情况等。
1.4 伦理学审查 本研究通过西京医院伦理学委员会批准,批号:KY20192054。
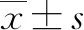
2 结果
2.1 一般资料 266例患者中男227例,女39例。患者平均年龄为53.0岁,以HBV感染(95.1%)为主要病因,所有患者基线资料详见表1。
2.2 生存情况 至随访终点,共64例(24.1%)患者存活,202例(75.9%)患者死亡。全部患者的中位生存时间为9.867个月(图1a)。根据Child-Pugh分级,Child-Pugh A级患者中位生存时间为10.067个月,明显长于Child-Pugh B级患者的5.967个月(χ2=5.181,P=0.023)(图1b)。AFP≤800 ng/ml的患者中位生存时间13.10个月,而AFP>800 ng/ml的患者中位生存时间8.13个月,差异有统计学意义(χ2=8.643,P=0.003)(图1c)。
2.3 预后因素和模型建立 采用Cox回归分析进行单因素和多因素分析,单因素分析结果显示:肿瘤数目、肿瘤直径、总胆红素、血清白蛋白、AST、ALT与患者的生存相关(P值均<0.05),将此6项因素纳入多因素Cox回归,分析结果显示:肿瘤数目(HR=1.186,95%CI:1.058~1.329,P<0.05)、肿瘤直径(HR=1.047,95%CI:1.001~1.095,P<0.05)是影响患者预后的独立影响因素(表2)。根据多因素分析结果,肿瘤直径和肿瘤数目的回归系数分别是0.046和0.170,为了便于使用,将肿瘤数目的回归系数扩大到1,然后同比例扩增肿瘤直径,从而得到新的预测模型,新建模型为危险系数(LP)=肿瘤数目+0.27×肿瘤直径。

表1 266例患者TACE术前基线资料
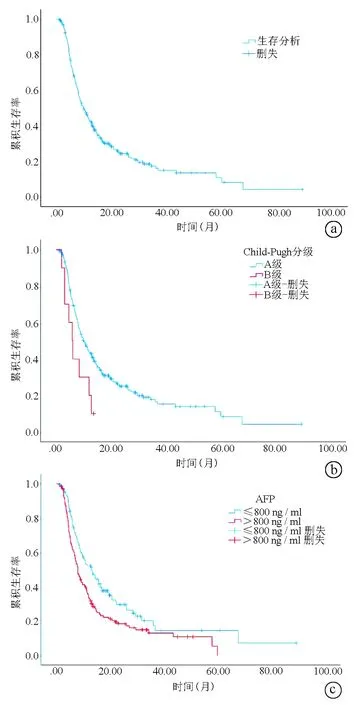
2.4 模型比较 现有预后评价模型比较结果详见表3。6&12标准的1年、2年、3年AUC分别为0.651、0.655、0.641,高于其他模型,而6&12标准和新建模型的C指数分别为0.577和0.579,高于其他模型。基于以上结果,根据6&12标准的截断点进行风险分层,“危险系数=肿瘤数目+最大肿瘤直径”,LP≤6为低负荷组,LP>6且≤12为中负荷组,LP>12为高负荷组,低负荷组的中为生存时间为22.533个月,明显高于中负荷组(13.100个月)和高负荷组(7.967个月)(χ2=16.203,P<0.001)(图2)。
注:a,所有患者生存曲线;b,根据Child-Pugh分级比较不同肝功能水平患者的生存曲线;c,比较不同AFP水平患者的生存曲线。
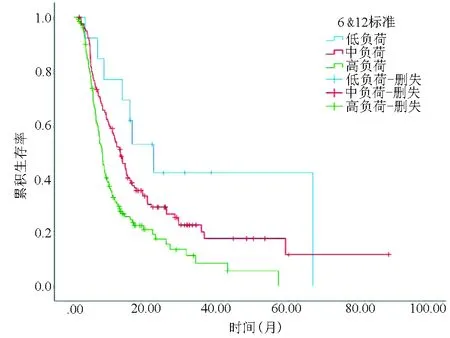
图2 根据6&12标准进行危险分层的生存曲线图
表2 Cox回归单因素多因素分析结果
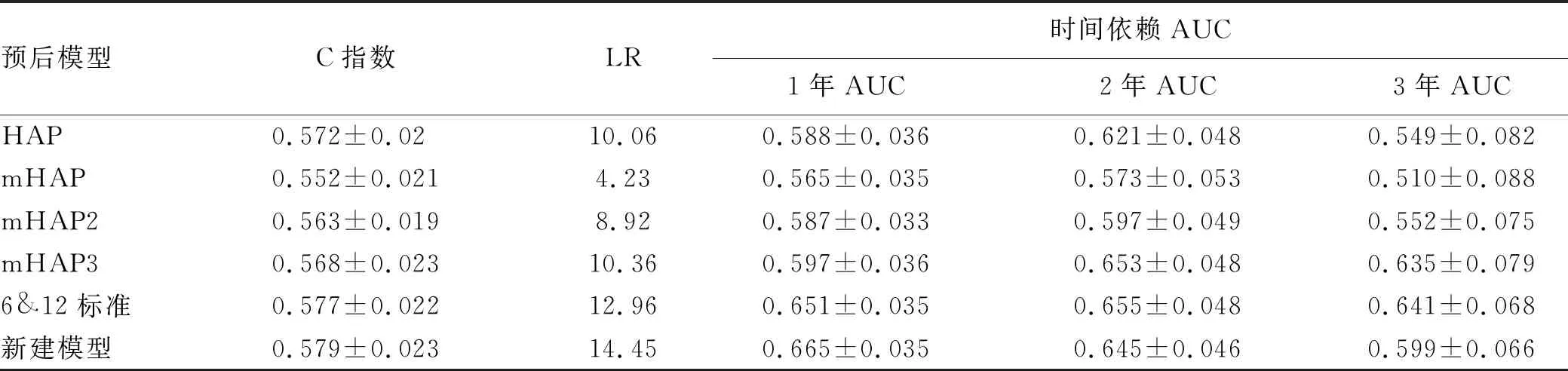
表3 现有预后评价模型的比较
3 讨论
在这项全国性的多中心研究中,笔者回顾性地探讨了HCC合并门静脉癌栓患者经TACE治疗的效果,同时评估了现有HCC预后评价模型的临床价值。结果显示,所有患者的中位生存时间达到了9.867个月。肿瘤数目和肿瘤直径是可靠的预后因素。现有的预后评价模型中,6&12模型相较HAP、mHAP、mHAP2、mHAP3具有优势,是一种易于使用的临床工具,能够更好的指导伴有门静脉癌栓肝癌患者临床决策。此外,6&12标准可以将这些患者分为三个亚组,各组在TACE术后有明显不同的中位生存时间。
根据目前的治疗指南,TACE被推荐用于中期HCC患者的治疗。然而,在临床实践中许多晚期HCC患者也接受了TACE治疗。既往研究[14-15]报道支持治疗患者的中位生存时间仅有2~4个月。而经TACE治疗伴门静脉癌栓的HCC患者,中位生存时间可达6.0~9.2个月[16-19],生存情况明显优于支持治疗的患者,但这些研究纳入的病例数目较少。本研究中,患者的中位生存时间达到了9.867个月,与既往的研究结果一致,尤其肝功能良好,AFP水平低的患者,能够取得更好的生存。因此,伴有门静脉癌栓的HCC患者,TACE不应被认为是绝对的禁忌证,对于肝功能较差,AFP水平过高的患者,可以考虑其他方式治疗。
现有的评估原发性肝癌TACE治疗的预后评价模型,包括HAP评分、mHAP评分、mHAP2评分、mHAP3评分及6&12标准等,虽然是针对TACE治疗的患者,但纳入的伴有门静脉癌栓的患者极少。其中6&12标准,针对的只是理想TACE患者,并未纳入伴有门静脉癌栓患者。因此针对伴有门静脉癌栓的这部分患者,现有的预后评价模型的适用性尚未可知。在本研究中,通过比较AUC和C指数,发现6&12标准相较于其他模型,更适用于伴有门静脉癌栓的HCC患者行TACE治疗的预后评估,这与6&12标准是以肿瘤直径和肿瘤数目之和进行危险分层有关,也与本研究多因素分析发现肿瘤直径和肿瘤数目是影响患者预后的危险因素这一结果相一致,同样也说明对于伴有门静脉癌栓的HCC患者,肿瘤负荷更能影响患者的生存。根据这一模型,可以根据患者的肿瘤负荷进行风险分层,这也为TACE的联合应用提供了指导价值,对于肿瘤负荷>12的高负荷患者,患者的中位生存时间仅为7.967个月,与接受全身治疗的晚期肝癌患者相比,TACE治疗可能不能很好地提高患者生存[20-22],因此索拉非尼等分子靶向药物更适合于这部分患者;而对于肿瘤负荷≤6的低负荷患者,可根据癌栓情况,采取手术或TACE降期后行手术切除,有可能获得根治机会;而对于肿瘤负荷6~12的中负荷患者,将TACE与全身治疗相结合可能会取得更好的生存。因此,对于伴有门静脉癌栓的HCC患者,可根据6&12模型,依据肿瘤负荷的不同进行危险分层,从而指导临床决策,选择更合适的治疗方案。
总之,TACE治疗伴有门静脉癌栓的HCC患者是安全有效的,但是具体哪一部分人群获益更大,还需要临床医生从AFP、肝功能、肿瘤负荷这几方面综合考虑。目前的临床预测模型中,6&12标准是一种易于使用的临床工具,可以更好的指导临床决策。
利益冲突声明:本研究不存在研究者、伦理委员会成员、受试者监护人以及与公开研究成果有关的利益冲突,特此声明。
作者贡献声明:杨乔怡、王哲轩、夏冬东、白苇提出研究思路;韩国宏负责课题设计,指导撰写文章;杨乔怡、王恩鑫、王哲轩、夏冬东、白苇、李小梅参与收集数据,数据筛选和数据分析;杨乔怡负责撰写论文。

