两种保髋手术治疗股骨头坏死的短期疗效比较
张 建,董跃福,何维栋,颜 宸,王 敏,刘 建
(连云港市第一人民医院,江苏连云港 222002)
股骨头坏死(osteonecrosis of the femoral head,ONFH)尤其是非创伤性坏死多存在于中青年人群,多伴随股骨头塌陷及骨性关节炎的产生,其发生年龄已越来越趋于年轻化[1]。人工髋关节置换(total hip arthroplasty,THA)是临床公认的治疗股骨头坏死的有效方法,但存在使用寿命有限的缺陷,且THA治疗具有操作难度大、治疗风险高、不良反应多的劣势,不适合常规用于年轻患者[2]。保髋治疗具有微创的特点,可延长股骨头置换的时间、减少翻修的次数,目前已有越来越多的保髋治疗方式被提出,如股骨粗隆间截骨术、髓芯减压术、带蒂血管瓣移植术、转子间内翻截骨术等[3]。股骨粗隆间截骨术是代表性的保髋治疗方式,报道其成功率为17%~100%;近年来随着髋关节外科脱位技术及软组织瓣松解术的提出,国内学者已对截骨治疗进行改良,即股骨头基底部旋转截骨术,但目前该方法治疗及随访的结果仍较少[4]。本研究在L2型ONFH患者的治疗中采用股骨头基底部旋转截骨术,并与传统死骨清理打压植骨术进行比较,旨在探究L2型ONFH患者的满意治疗方案,现报告如下。
1 资料与方法
1.1 纳入与排除标准
纳入标准:(1)单侧ONFH,符合中日友好医院(China-Japan Friendship Hospital,CJFH)股骨头坏死分型L2期或介于L1和L2间;(2)所有患者均行保髋手术治疗;(3)经术前医患沟通,所有患者及家属均签署知情同意书。
排除标准:(1)其他原因引起的髋关节炎;(2)其他原因引起的髋部畸形;(3)既往有手术史;(4)因自身认知能力差。
1.2 一般资料
回顾性分析2016年2月~2019年3月连云港市第一人民医院关节外科收治的ONFH患者,共88例患者符合上述标准,纳入本研究。依据术前医患沟通结果,将患者分为两组。两组术前一般资料见表1,两组在性别构成、年龄、侧别、病程和类型的差异无统计学意义(P>0.05)。本研究获医院伦理委员会批准,所有患者均知情同意。

表1 两组患者术前一般资料与比较
1.3 手术方法
两组患者均接受全麻、取侧卧位,均采用Kocher-Langenbeck切口的手术入路,分离并牵开皮下组织、阔筋膜张肌及臀大肌,保留臀中肌和股外侧肌的附着,行大转子截骨。利用弯剪切断圆韧带,使股骨头从髋臼中向前外脱出。外科脱位及软组织松解后两组采用不同的处理方法。
截骨组:在C臂机透视下沿股骨颈轴线方向打入1枚2 mm克氏针作为旋转轴线;自预备截骨线的上下端也分别打入2枚2 mm克氏针以辅助旋转定位;用摆锯沿截骨线截断股骨颈基底部,操作过程中规避生理性血管、神经的损伤,保留股骨头血液供应。依据术前MRI结果,决定股骨头的旋转方向,利用打入克氏针对股骨头进行旋转,使坏死区偏离负重区。再用克氏针临时固定股骨头后,透视下确认旋转无误,用动力髋螺钉(dynamic hip screw,DHS)固定股骨颈基底部截骨。将大转子骨块复位,用2枚全螺纹皮质骨螺钉进行固定。髋关节常规复位后缝合关节囊。
植骨组:外科脱位后,于坏死病灶下方进行开窗,直视下充分清理死骨。自髂骨处取自体骨,随后依据术前MRI评估结果对病变区域行打压植骨。观察植骨后形态基本正常后,将开窗部位皮质骨复位至原处,复位髋关节,复位大转子截骨块,用2枚螺钉固定。
1.4 评价指标
记录两组围手术期资料。采用Harris评分、疼痛视觉模拟 (visual analogue scale,VAS) 评分、WOMAC评分评价临床效果。行影像检查,按CJFH标准进行股骨头坏死分型,测量颈干角,测量股骨头坏死及塌陷面积。
1.5 统计学方法
2 结果
2.1 围手术期情况
两组手术均顺利完成,术中无血管、神经损伤等严重并发症。两组患者围手术期资料见表2。截骨组患者手术时间、切口长度、术中出血量、术后引流量和住院时间均显著优于植骨组(P<0.05)。两组患者均无发生血栓、感染等早期并发症。截骨组46例中,32例切口甲级愈合,9例切口乙级愈合,5例切口丙级愈合;植骨组42例中,10例切口甲级愈合,19例切口乙级愈合,13例切口丙级愈合;两组间差异有统计学意义(P<0.001)。
表2 两组患者围手术期资料(±s)与比较

表2 两组患者围手术期资料(±s)与比较
指标手术时间(m i n)切口长度(c m)术中出血量(m l)术后引流量(m l)住院时间(d)截骨组(n=4 6)1 4 3.6 7±1 8.1 8 4.3 2±1.2 9 3 1 2.5 8±2 7.0 5 2 0 8.4 5±9.5 6 1 5.2 4±2.1 2植骨组(n=4 2)1 8 6.7 5±2 6.5 7 1 5.7 9±3.8 9 4 0 6.3 7±3 0.2 5 2 5 9.3 7±1 1.0 3 1 8.4 7±3.5 7 P值<0.0 0 1<0.0 0 1<0.0 0 1<0.0 0 1<0.0 0 1
2.2 随访结果
所有患者随访12~26个月,平均(19.52±4.41)个月。随访期间,两组患者术后疼痛逐步减缓,功能逐步改善。两组患者均未发生外伤、患髋疼痛加重、翻修手术等严重事件。
两组随访资料见表3。截骨组下地行走时间和完全负重活动时间显著早于植骨组(P<0.05)。与术前相比,末次随访时两组患者的Harris评分显著增加(P<0.05),而 VAS和 WOMAC评分显著下降(P<0.05);术前两组间Harris、VAS和WOMAC评分的差异均无统计学意义(P>0.05),末次随访时,截骨组的Harris评分明显优于植骨组,VAS和WOMAC评分均显著低于植骨组(P<0.05)。
表3 两组患者随访结果(±s)与比较

表3 两组患者随访结果(±s)与比较
时间点指标下地行走时间(d)完全负重时间(周)H a r r i s评分(分)V A S评分(分)0.3 3 2<0.0 0 1 W O M A C评分(分)术前末次随访P值术前末次随访P值术前末次随访P值截骨组(n=4 6)1 6.8 5±2.8 5 2 4.5 8±4.3 9 5 3.4 7±5.3 7 8 7.0 5±4.8 2<0.0 0 1 5.2 5±2.1 4 1.4 2±0.8 6<0.0 0 1 1 8.3 1±5.0 6 1 1.7 7±3.7 5<0.0 0 1植骨组(n=4 2)1 8.7 4±2.9 7 3 1.9 4±5.6 8 5 3.3 8±5.3 8 7 7.4 2±4.7 9<0.0 0 1 5.3 1±1.5 6 3.6 5±1.4 8<0.0 0 1 1 8.4 3±5.4 2 1 4.1 5±4.1 8<0.0 0 1 P值<0.0 0 1<0.0 0 1 0.4 4 6<0.0 0 1 0.3 9 5<0.0 0 1
2.3 影像评估
两组患者影像评估结果见表4。与术前相比,末次随访时CJFH分型截骨组显著改善(P<0.05),而植骨组的CJFH分型无显著变化(P>0.05);两组颈干角均显著增加(P<0.05),术前两组间颈干角、坏死面积和塌陷面积的差异均无统计学意义(P<0.05),而末次随访时,截骨组颈干角、坏死面积和塌陷面积均显著优于植骨组(P<0.05)。至末次随访时,两组截骨处均达到骨性愈合,未见内固定物松动、移位。两组典型病例影像见图1、2。

图1 患者,男,28岁,右髋关节CJFH L2股骨头坏死,接受股骨头基底部旋转截骨术治疗 1a:术前X线片 1b,1c:术后13个月X线片显示大转子截骨块完全愈合、股骨颈截骨愈合良好,股骨头坏死CJFH分型改善,颈干角增加,坏死面积与塌陷面积减小 1d:术后13个月,患者下蹲功能良好

表4 两组患者术前及末次随访时影像评估结果与比较
3 讨论
本研究结果表明,股骨颈基底部旋转截骨术有利于促进ONFH患者术后髋关节功能复原,降低ONFH炎症反应,具有较好的临床效果。分析原因在于股骨颈基底部旋转截骨术可有效对股骨颈表面的软组织进行松解,暴露软组织中的供血血管,规避因术中异常牵拉而引发的血管闭塞风险[5]。此外,旋转截骨术可最大程度的旋转股骨颈,大面积、大范围去除坏死病灶,加速术后患者恢复进程,有效改善预后水平。
本研究截骨组的手术时间、术中出血量及住院时间等均明显低于植骨组(P<0.05),而不良反应发生率明显低于植骨组(P<0.05)。分析原因在于股骨颈基底部旋转截骨术的手术操作中可在维持股骨头生理性血供的前提下,对股骨头的解剖结构进行充分显露,医师可在简洁、清晰的视野下完成手术[6]。
总体而言,股骨颈基底部旋转截骨术以髋关节外科脱位为主要操作原理,可有效降低术后股骨头缺乏血供的风险,规避术后负重部位的骨质因缺血、坏死而引发的塌陷,具有良好的有效性及安全性。
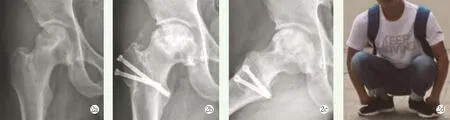
图2 患者,男,42岁,右髋关节CJFH L2股骨头坏死,接受死骨清理打压植骨术治疗 2a:术前X线片 2b,2c:术后12个月X线片显示大粗隆截骨块基本愈合、股骨头轻度塌陷 2d:术后12个月,患者下蹲功能良好
影响截骨术后进一步塌陷的原因仍有争议,以术后负重区完整率为主要观点,Talathi N等学者[7]认为完整率低于33.3%是引发术后进一步塌陷并转归为全髋置换的独立危险因素,但此阈值仍存在争议,目前的观点认为在33%~37%。本研究截骨组中有1例股骨头塌陷患者,其完整率为18.67%,与文献报道一致,因此行保髋截骨术时应严格把握适应证,减少术后塌陷的发生。此外,截骨组中有1例功能障碍患者,影像学发现截骨组中发生不良反应者存在L1型倾向,即坏死区不局限于外侧柱而向中及内侧柱进展。因此股骨颈旋转截骨术的主要适应证应为CJFH分型中的L2型,而其他分型的应用尚需要进一步研究。
综上所述,采用改良的股骨颈基底部旋转截骨术,可有效改善L2型ONFH患者的临床症状,阻滞股骨头塌陷的进程,有效降低手术创伤和术后不良反应的发生率,进而达到改善短期疗效的效果。因此,建议优先选择股骨颈基底部旋转截骨术治疗,治疗中严格把控适应证,长期效果有待于行进一步长时程、大样本量研究。

