巩膜辅助切口在小切口非超声乳化白内障手术中的应用效果
胡煜
萍乡市湘东区人民医院五官科 (江西萍乡 337019)
白内障是一种多发于40岁以上人群的眼部疾病,是中老年人视力障碍的主要原因之一。白内障作为一种进行性疾病,如患者得不到不及时有效的治疗,患眼视力会进行性减退,最终造成失明[1]。目前,临床上对于白内障患者的治疗以手术为主,手术方式由白内障超声乳化术逐渐向手法无缝线小切口非超声乳化白内障手术(manual suture less small incision cataract surgery,MSICS)转变。MSICS有切口小、无缝线或缝线少、自闭性及术后恢复快等优点,但容易造成手术性散光[2]。有相关研究表明,构建角膜缘2.5 mm辅助切口有利于减少MSICS术后手术性散光及并发症发生率等[2]。本研究旨在探讨角膜缘后2.5 mm巩膜辅助切口在MSICS中的应用效果,现报道如下。
1 资料与方法
1.1 一般资料
选择2017年1月至2019年1月我院收治的行MSICS治疗的Ⅳ~Ⅴ级白内障患者80例(102眼),采用随机数字表法分为对照组和试验组,每组40例。对照组男18例,女22例;年龄42~78岁,平均(64.2±6.1)岁;患眼50例,单眼患病30例,双眼患病10例。试验组男19例,女21例;年龄43~77岁,平均(63.7±5.7)岁;患眼52例,单眼患病28例,双眼患病12例。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。纳入标准: (1)符合白内障临床诊断;(2)年龄40~80岁; (3)晶状体核硬度(Emery分级)≥Ⅳ级;(4)散光度<1.5 D;(5)患者及家属知情并同意白内障手术治疗。排除标准: (1)高度近视、青光眼患者;(2)角膜疾病、视网膜疾病患者;(3)合并严重全身性疾病患者。
1.2 方法
对照组行MSICS:术前充分散瞳,常规消毒、麻醉,患眼上放置好开睑器;在周边角膜9点方向用穿刺刀穿刺前房形成穿刺口,同时在与上方约1点钟角膜缘后2.5 mm巩膜板层切开约0.5 mm;之后从上方角巩膜缘切开球结膜和Tenon′s囊,分离暴露巩膜,距角膜缘后1 mm做一5.5 mm巩膜切口,用15°刀做1/2巩膜厚度的直巩膜槽,并在槽的两端向后切口1~1.5 mm;然后做伸入角膜2~2.5 mm的巩膜隧道,形成漏斗状“口袋”;切口构建中,始终用眼科显微镊夹住巩膜辅助4切口,起到固定眼球,调整眼位的作用,切口构建好后,用截囊针或撕囊镊进行连续环形撕囊;进行水分离或伴水分层,转核至前房,劈核,随后三明治法娩核;使用我院自制改良型手动注吸器清除皮质;注入黏弹剂,置入人工晶体并转入囊袋内;用灌注液换置黏弹剂,调节好人工晶体的位置后,手术切开注水,自行闭合切口无渗漏;用2.0 mg地塞米松复位结膜瓣。
试验组行MSICS术,术前准备同对照组,在切口构建中,助手始终用眼科显微镊夹住9点钟的角膜缘辅助切口或周围的结膜组织,起到固定眼球,调整眼位的作用;然后切穿上方巩膜隧道,进入前房,与主切口的晶状体圈套器共同劈核和娩核,冲洗出残留皮质,调整晶状体位置,随后操作同对照组。
1.3 临床评价
比较两组手术并发症,术后1周、2周、1个月、2个月手术性散光与术后视力,手术前后角膜内皮细胞变化(角膜六角形细胞比例下降幅度和角膜内皮密度计数损失率)。
1.4 统计学处理
2 结果
2.1 两组手术并发症比较
试验组并发症发生率明显低于对照组(P<0.05),见表1。
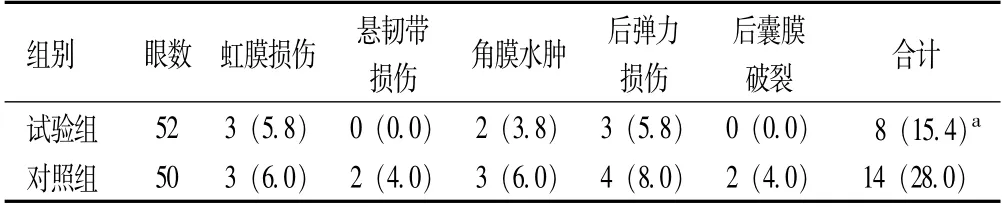
表1 两组手术并发症比较[例(%)]
2.2 两组术后手术性散光与视力比较
试验组术后1周、2周手术性散光及患眼视力均优于对照组(手术性散光:t=5.23、12.92,P<0.05;患眼视力:t=5.492、4.642,P<0.05);术后1个月、2个月两组手术性散光及患眼视力比较,差异无统计学意义(手术性散光:t=1.73、1.27,P>0.05;患眼视力:t=0.673、0.527,P>0.05),见表2。
表2 两组术后手术性散光及患眼视力比较(±s)
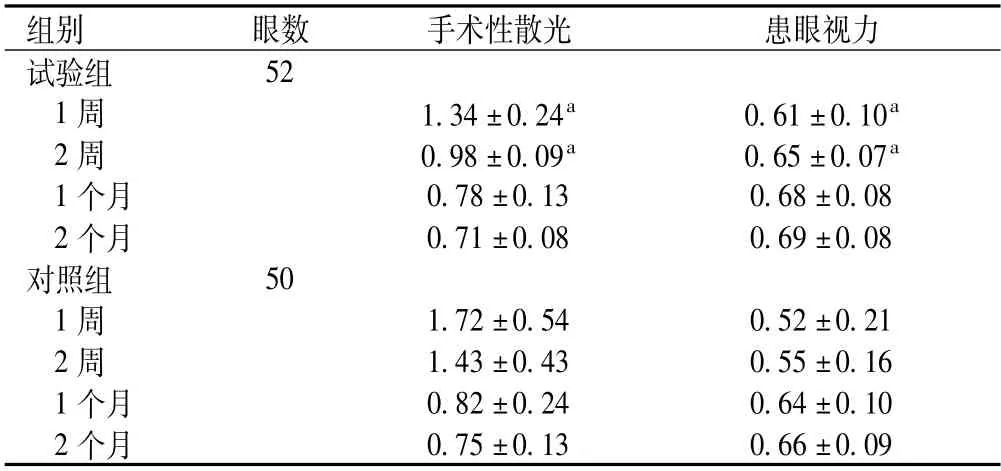
表2 两组术后手术性散光及患眼视力比较(±s)
注:与对照组比较,a P<0.05
组别 眼数 手术性散光 患眼视力试验组52 1周 1.34±0.24a 0.61±0.10a 2周 0.98±0.09a 0.65±0.07a 1个月 0.78±0.13 0.68±0.08 2个月 0.71±0.08 0.69±0.08对照组 50 1周 1.72±0.54 0.52±0.21 2周 1.43±0.43 0.55±0.16 1个月 0.82±0.24 0.64±0.10 2个月0.75±0.13 0.66±0.09
2.3 手术前后角膜内皮细胞变化比较
试验组术后较术前角膜六角形细胞比例下降幅度和角膜内皮密度计数损失率分别为(0.08±0.03)%、(4.58±2.85)%,对照组分别为(0.20±0.05)%、(8.54±3.64)%;试验组术后角膜六角形细胞比例下降幅度和角膜内皮密度计数损失率明显低于对照组(t=7.52、3.42,P=0.00)。
3 讨论
手术性散光、并发症及角膜内皮细胞损伤是影响白内障手术效果的主要因素,与患者术后视力恢复的质量紧密相关。相关研究表明,上述相关因素的产生与手术切口的位置、长度、形态、激素应用、缝合方法与结缔组织增生有关[3]。张建辉等[4]采用改良2.5 mm辅助切口MSICS治疗白内障患者,效果显著,2.5 mm辅助切口MSICS能减少患者2周内的手术性散光及并发症发生率,有利于患者视力恢复。
本研究结果显示,试验组并发症发生率显著低于对照组,同时试验组术后1、2周手术性散光及患眼视力均优于对照组,而术后试验组角膜六角形细胞比例下降幅度和角膜内皮密度计数损失率明显低于对照组(P<0.05)。巩膜辅助切口的优势包括:(1)采用上方巩膜隧道辅助切口,巩膜板层面积小,深度浅,无伤口并发症的发生;(2)辅助切口承担了手术的辅助操作,降低了主切口的负荷,减轻主切口引起的散光;同时辅助切口可以良好固定眼球,改变调整至手术医师需要的眼位,可以充分利用主切口的操作空间,减少对周围组织的损伤;(3)主切口与辅助切口位置偏离设计,可以避免主切口过度操作造成角膜逆规性散光改变,以及辅助切口造成的顺规性散光改变,故术后前期试验组散光低于对照组,而后期随着手术切口的恢复及组织功能的恢复,切口引起的手术性散光基本相同,所以两组术后1个月与2个月散光情况相同,无明显差异。
综上所述,在MSICS中构建角膜缘后2.5 mm巩膜辅助切口,有利于减少手术并发症、术后手术性散光,降低角膜内皮损伤,提升视力水平,是一种安全有效的治疗白内障患者的手术选择。

