清扫式耳前瘘管摘除术治疗耳前瘘管感染期临床效果及并发症分析
唐巧珍
耳前瘘管在临床上是一种先天性常见疾病,具有较高的发病率。该疾病无明显症状,多数患者仅存在局部瘙痒或溢出白色分泌物,且常引发局部红肿、疼痛、脓肿形成等感染现象,如果不及时接受有效治疗,会影响患者日常生活,降低其生活质量[1-2]。以往,临床对耳前瘘管多行传统治疗,但研究显示,部分患者局部因长时间有炎症导致无法痊愈,加重其身心痛苦,治疗效果欠佳[3]。本研究对2014年12月-2020年12月本院收治的60例耳前瘘管感染期患者采取不同治疗方案给予分析,报告如下。
1 资料与方法
1.1 一般资料
选择2014年12月-2020年12月本院收治的60例耳前瘘管感染期患者,(1)纳入标准:①均确诊为耳前瘘管感染期;②单耳发病。(2)排除标准:①无法配合临床治疗;②肝、肾功能不全;③心脏疾病;④临床资料缺失。按随机数字表法分为两组。对照组30例,男14例,女16例;年龄最小2岁,最大62岁,平均(37.42±4.18)岁;左耳15例,右耳15例。研究组30例,男16例,女14例;年龄最小2岁,最大64岁,平均(38.11±4.32)岁;左耳13例,右耳17例。两组患者性别、年龄等一般资料比较,差异无统计学意义(P>0.05)。本研究已获得本院医疗伦理学会批准,患者及家属对本研究知情并自愿参与。
1.2 方法
术前,全部患者均接受足量抗菌药以控制感染,若脓肿形成则给予排脓,脓腔通过3%的过氧化氢溶液进行冲洗,行常规备皮6~8 cm,成人患者实施局部浸润麻醉或气管插管静吸复合麻醉,患儿则实施气管插管静吸复合麻醉。
对照组予以传统治疗:于瘘管口的周围行一棱形切口,沿着瘘管分离于盲端,将瘘管和附着处软骨完整切除,常规进行缝合。
研究组予以清扫式耳前瘘管摘除术:沿耳前瘘管口及感染灶周围做梭形切口,自耳轮脚软骨膜处连同瘘管、坏死肉芽及瘢痕炎症组织一并切除,至颞肌筋膜浅面,外至腮腺包膜浅面。若瘘管深及外耳道软骨,应做瘘管附着处软骨块状切除;若无残留病变组织,常规止血,术腔用浓度为0.9%的氯化钠注射液和浓度为3%的过氧化氢溶液进行冲洗,行常规缝合且加压包扎。
1.3 观察指标及评价标准
比较两组患者病灶愈合情况、症状改善时间及并发症发生率。
病灶愈合情况参照文献[4-5]中的二级评定法进行判定,Ⅰ期愈合:患者症状消除,无感染、无瘢痕;Ⅱ期愈合:患者症状改善,手术切口发生轻度感染、瘢痕形成。愈合率=Ⅰ期愈合率+Ⅱ期愈合率。
症状改善时间包括:脓腔消失时间、疼痛消失时间、治愈时间。
并发症包括:包括耳廓畸形、术后感染等。
1.4 统计学处理
研究数据选用SPSS 21.0统计软件进行处理,计量资料以(±s)表示,组间比较采用独立样本t检验;计数资料以率(%)表示,组间比较采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者愈合情况对比
治疗后,研究组愈合率100%,高于对照组的80.00%,差异有统计学意义(P<0.05),见表1。

表1 两组愈合情况对比[例(%)]
2.2 两组患者症状改善时间对比
干预后,研究组患者脓腔、疼痛消失时间及治愈时间均比对照组早,差异有统计学意义(P<0.05),见表2。
表2 两组患者症状改善时间对比[d,(±s)]

表2 两组患者症状改善时间对比[d,(±s)]
组别 脓腔消失时间 疼痛消失时间 治愈时间对照组(n=30) 17.15±1.35 3.68±0.47 26.47±3.09研究组(n=30) 8.21±1.10 2.04±0.26 11.25±1.11 t值 28.119 16.724 25.390 P值 0.000 0.000 0.000
2.3 两组并发症发生率对比
研究组患者并发症发生率低于对照组,差异有统计学意义(P<0.05),见表3。
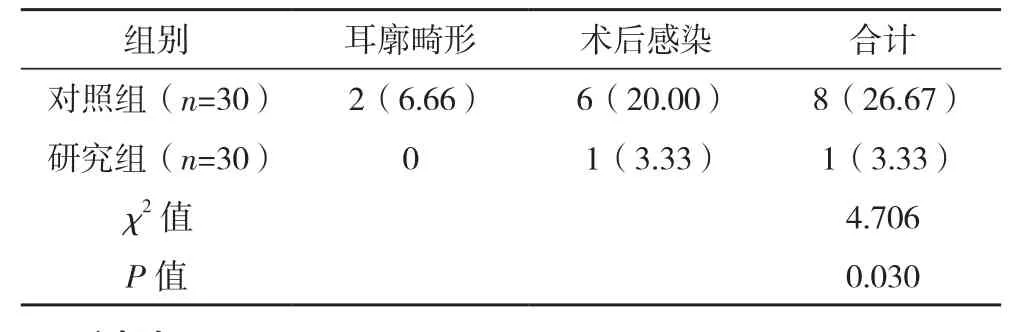
表3 两组并发症对比[例(%)]
3 讨论
耳前瘘管在临床耳科中是一种极为常见的先天性疾病,多数瘘管口好发于耳轮脚前,大多瘘管为长短或深浅不一狭窄盲管。以往,对于该疾病临床多采用常规治疗,但治疗效果不大理想,该术式无法彻底清除病理组织,可能会引起二次污染,大大增加患者复发几率,其预后较差,患者接受度低。此外,严重耳前瘘管感染者因脓肿表面的皮肤弹性差,不适合应用常规治疗方法[6-7]。因此,临床需根据患者实际情况为其选择合适手术治疗方案[8]。为探讨清扫式耳前瘘管摘除术治疗耳前瘘管感染期临床效果及并发症分析,本研究针对本院收治60例耳前瘘管感染期患者临床资料予以分析。结果显示:治疗后,研究组患者愈合率高于对照组,症状改善时间早于对照组,并发症发生率低于对照组,差异均有统计学意义(P<0.05)。本研究结果与王灿[9]研究结果相符。表明耳前瘘管感染期患者使用清扫式耳前瘘管摘除术治疗,可缩短患者症状改善时间,减少并发症发生,有效提高其治愈率。分析原因考虑为:近些年,临床逐渐采用清扫式耳前瘘管摘除术治疗耳前瘘管感染期,该术式首先在脓肿形成后,排脓2~7 d后开展手术治疗,间接提升了手术治疗效果。此外,在手术过程中,采用梭形切口可清晰辨别正常的及炎症组织,能够完整彻底切除炎症组织,甚至是切除残留瘢痕[10-11]。在本次研究中,临床将清扫式耳前瘘管摘除术应用于耳前瘘管感染期患者中,该术式耗时较短,费用较低,可避免患者因二次手术所带来的痛苦及费用[12-13];患者在手术前后接受抗感染治疗,能够提升其Ⅰ期愈合;另外,清晰显示病变组织和正常组织的分界,能够将病变组织彻底完整清除[14-16];同时,该术式可适用于感染范围较小、表面皮肤严重糜烂、难以保留先天性耳前瘘管患者。据国内外相关研究指出,患者因受到感染影响,其瘘管上皮会形成大量的肉芽和瘢痕,若采用清扫式耳前瘘管摘除术,在摘除瘘管后可将感染源根除,不会引起多次脓肿,患者仅需进行一期手术即可痊愈,这能有效避免脓肿形成、脓肿溃破现象发生[17-18]。另外,该术式可减轻患者疼痛,缩短病程,能提升其手术治疗效果。受外部环境与样本例数等因素影响,清扫式耳前瘘管摘除术治疗耳前瘘管感染期对生活质量的影响,待临床研究分析。
综上所述,临床使用清扫式耳前瘘管摘除术治疗耳前瘘管感染期患者,能缩短患者症状改善时间,降低并发症发生率,进一步提高其治愈率,值得临床推广与使用。

