特立帕肽对老年髋部骨折患者骨密度和血清β-CTX、P1NP、OCN的影响Δ
伊谭 杰,迟春梅,王 玲,程晓光,朱仕文#
(1.北京积水潭医院创伤骨科,北京100035;2.北京积水潭医院放射科,北京 100035)
髋部骨折不仅会使患者丧失生活自理能力,因长期卧床而引起的相关并发症更会导致较高的病死率和极高的致残率[1-2]。统计结果显示,老年髋部骨折的死亡率约为15%~20%[3-4]。股骨颈骨折和股骨粗隆间骨折为临床上常见的髋部骨折,其患者数合计约占所有髋部骨折患者数的84%[5],均高发于老年人,多与骨质疏松相关[6-7]。《骨质疏松症中国白皮书》指出,我国2006年>50岁人群中,约有6 944万人患有骨质疏松,约2亿人骨量低下。如果骨质疏松症得不到改善,老年髋部骨折患者2年内的再骨折率较高,女性约为10%,男性约为5%[8]。因此,治疗骨质疏松症,提高骨密度(BMD),从而预防髋部骨折患者发生再骨折十分重要。特立帕肽(重组人甲状旁腺激素1-34)是目前美国食品药品监督管理局批准的唯一可用于骨质疏松治疗的促进成骨性的药物[9],主要用于女性绝经后和男性骨质疏松症的治疗[10-14]。目前,临床使用特立帕肽的剂量多为皮下注射20 μg/d[15-16]。本研究在给予老年髋部骨折患者抗骨质疏松基础用药的同时加用特立帕肽,观察患者BMD,血清β-Ⅰ型胶原交联羧基末端肽(β-CTX)、1型前胶原氨基末端前肽(P1NP)和骨钙素(OCN)水平的变化,探讨老年髋部骨折患者骨折早期应用特立帕肽的效果,现报告如下。
1 资料与方法
1.1 资料来源
选取2017—2018年北京积水潭医院创伤骨科收治的老年髋部骨折患者70例。纳入标准:(1)诊断为股骨粗隆间骨折;(2)入院前未曾使用过特立帕肽及抗骨质疏松基础药物治疗;(3)年龄>65岁;(4)患者及家属对本研究知情,并同意参与本研究。排除标准:(1)经老年内科医师诊断及血常规、尿常规和血生化等实验室检查,确诊为急慢性肝、肾疾病的患者;(2)合并糖尿病、甲状旁腺功能亢进症、甲状旁腺功能减退症、甲状腺功能亢进症和甲状腺功能减退症者;(3)6个月内服用过激素类药物影响骨代谢指标监测者;(4)精神异常、恶性肿瘤等患者。以随机数字表法将患者分为特立帕肽组和对照组,每组35例。对照组患者年龄65~89岁;特立帕肽组患者年龄65~87岁。两组患者的一般资料具有可比性,见表1。本研究经医院医学伦理委员会审议通过。
1.2 方法
术后第1日给予药物干预,对照组患者口服碳酸钙D3片(规格:每片含钙600 mg/维生素D3125 IU),1次1片,1日2次。特立帕肽组患者在对照组的基础上加用特立帕肽注射液(规格:20 μg∶80 μl,2.4 ml/支),20 μg/d,皮下注射。两组患者均治疗28 d。
1.3 观察指标
治疗前后,比较两组患者BMD,血清β-CTX、P1NP和OCN含量变化情况。(1)BMD:分别于两组患者治疗前和治疗6个月后,采用定量CT(QCT)测量患者腰椎(L1—L4)BMD。(2)分别于治疗前,治疗后14、28 d抽取两组患者静脉血,分离血清,采用电化学发光免疫分析法,测定血清β-CTX、P1NP和OCN含量,试剂盒由德国Roche诊断产品有限公司提供,具体步骤按试剂盒说明书操作。每次测量标本时,同时进行3个水平的质控物测定,确保其结果在规定允许范围内。
1.4 统计学方法
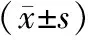
2 结果
2.1 BMD变化情况
QCT检测结果显示,治疗6个月后,特立帕肽组患者脊柱平均T值明显升高(-1.92±1.12),与治疗前(T值为-2.73±1.12)比较,差异有统计学意义(P<0.05);而对照组患者治疗6个月后腰椎(L1—L4)BMD稍降低,与治疗前比较,差异无统计学意义(P>0.05);且治疗后6个月,特立帕肽组患者脊柱平均T值明显高于对照组,差异有统计学意义(P<0.05),见图1。
图1 两组患者BMD变化情况比较
2.2 骨代谢指标水平变化情况
治疗14、28 d后,与对照组比较,特立帕肽组患者成骨代谢指标P1NP和OCN水平显著升高,差异均有统计学意义(P<0.05);β-CTX水平有所降低,但差异无统计学意义(P>0.05)。治疗14 d后,特立帕肽组患者的P1NP从(29.03±15.64)ng/ml升高至(71.16±11.73)ng/ml,在治疗28 d后升高至(85.57±21.91)ng/ml,与本组治疗前比较,差异均有统计学意义(P<0.05);OCN表现出类似的变化趋势,治疗前为(13.39±5.09)ng/ml,治疗14 d后升高至(17.82±5.05)ng/ml,治疗28 d后升高至(23.28±4.43)ng/ml,与本组治疗前比较,差异均有统计学意义(P<0.05);破骨骨代谢指标β-CTX在治疗14、28 d后,与本组治疗前比较,差异均无统计学意义(P>0.05),见表2、图2。

A.P1NP;B.OCN;C.β-CTX

表2 两组患者治疗前后骨代谢指标变化情况比较
3 讨论
本研究旨在探讨给予老年髋部骨折患者抗骨质疏松基础用药的同时加用特立帕肽治疗后,患者BMD,血清β-CTX、P1NP和OCN水平变化情况,探讨老年髋部骨折患者骨折早期应用特立帕肽治疗的效果。
由于老年髋部骨折患者年龄大、外伤后活动能力变差,复查、随访难度很大,因此,本研究选取术后14 d(患者来院伤口拆线)和术后28 d(术后第1次复查时间)2个时间节点来评价骨代谢标志物变化情况。因为BMD的改变滞后于骨代谢标志物的变化,因此,本研究选取术后6个月患者最后1次常规复查时作为BMD变化最终的观察点。本研究结果表明,治疗6个月后,特立帕肽组患者QCT测得的腰椎BMD明显高于治疗前,差异有统计学意义(P<0.05)。提示在常规抗骨质疏松用药基础上联合小剂量特立帕肽皮下注射,能很好地改善骨质疏松患者的BMD状况,预防脆性骨折,从而减轻患者痛苦,降低家庭及社会的医疗经济负担。β-CTX在血清中具有较高的特异性,为骨吸收代谢的指标,是骨中的胶原成分,其与BMD联合检测,可反映骨代谢的变化[17-18]。本研究结果显示,治疗14、28 d后,两组患者β-CTX水平与治疗前相比,差异均无统计学意义(P>0.05)。P1NP、OCN是反映成骨细胞活性的敏感的特异生化指标,且BMD改变与P1NP、OCN代谢呈正相关性[19-20]。本研究结果显示,治疗14、28 d后,特立帕肽组患者的P1NP、OCN水平均明显高于本组治疗前和对照组,差异均有统计学意义(P<0.05)。由此可推断,在髋部骨折术后早期对患者皮下注射小剂量特立帕肽,可增加P1NP、OCN在血清中的浓度,促进成骨细胞的增殖与衍化,但对破骨细胞代谢无显著影响。本研究的不足之处是由于QCT及骨代谢标志物检查等费用较高,导致纳入的临床病例较少,后续研究需要扩大样本量。
综上所述,老年髋部骨折患者骨折早期应用特立帕肽联合抗骨质疏松基础用药治疗,能显著提高BMD水平,提高血清P1NP和OCN水平。

