无线镇痛系统辅助多学科协作术后镇痛管理的临床应用*
张世焱,刘文均△,张丽明,赵培培,秦方东,熊 静,余丽霞,郑 琴
重庆市万盛经开区人民医院:1.麻醉科;2.护理部,重庆 400800
术后镇痛是加速康复外科措施中的关键环节与核心要素,也是舒适化医疗的重要组成部分,直接影响患者的康复及医疗质量[1]。尽管在临床工作中不断开发出新的镇痛药物、技术和管理模式,但是围术期镇痛效果仍不尽人意。国内外调查显示,手术患者中有40%~60%存在术后中、重度疼痛[2]。然而,镇痛管理中影响镇痛效果的核心要素为管理缺乏规范化模式,以及医患、医务人员之间及时有效的信息反馈和响应。因此,优化术后镇痛管理模式对提高术后镇痛效果有益[3]。多学科协作管理模式是以麻醉科医生为核心、病房医生与护士等为一体而组建的系统化镇痛管理体系[4],其提高了镇痛安全性与有效性,但是仍存在评估不及时、服务被动等不足。无线镇痛管理系统采用物联网技术结合人工智能运算,具有远程监控、智能报警、智能分析与评估等功能,能够实现术后镇痛过程的实时、动态监管,对存在的问题可以主动、及时处理[5]。本研究主要对无线镇痛系统在辅助多学科协作术后镇痛管理中的应用效果进行分析,现报道如下。
1 资料与方法
1.1一般资料 本研究通过本院医学伦理委员会批准,取得患者及家属理解并签署知情同意书。选择本院2019年6-9月术后实施镇痛的494例患者作为研究对象。排除标准:(1)不愿意配合本研究的患者;(2)年龄<14岁的患者;(3)认知功能障碍、低意识状态等不能够配合疼痛评分的患者。对照组采集6-7月采用单纯医务人员访视的术后自控镇痛管理模式进行镇痛管理的患者240例,男女比例为0.57∶1.00,平均年龄(48.6±19.9)岁,平均体质量指数(BMI)(24.1±4.3)kg/m2;观察组采集8-9月术后应用无线镇痛系统辅助进行镇痛管理的患者254例,男女比例为0.55∶1.00,平均年龄(48.4±18.6)岁,平均BMI(24.1±3.7)kg/m2。两组患者性别比例、年龄、BMI等一般资料比较,差异均无统计学意义(χ2=0.035、t=0.12、t=0.00,P>0.05)。两组患者美国麻醉医师协会(ASA)心功能分级、既往手术史、手术分类来源、麻醉方式、手术时间、出血量等手术基本情况比较,差异均无统计学意义(P>0.05)。见表1。
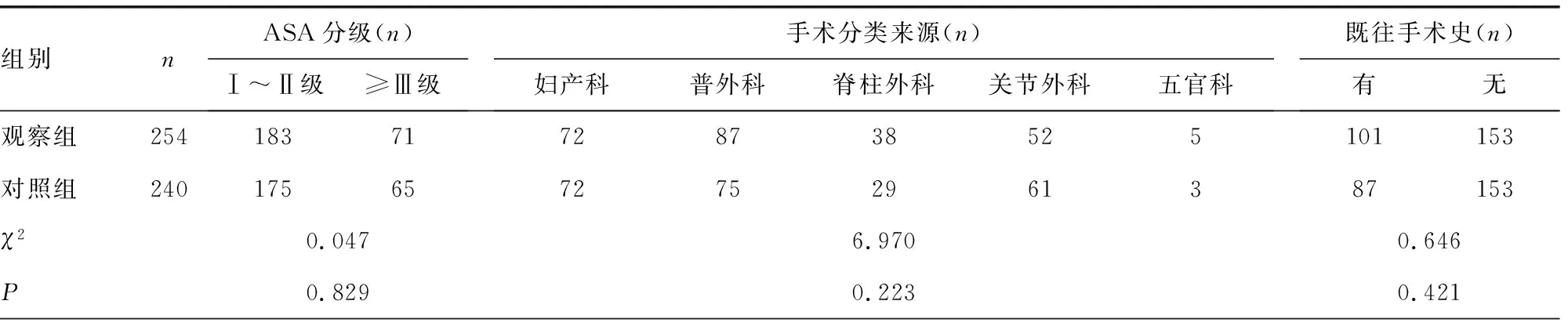
表1 两组患者手术基本情况比较
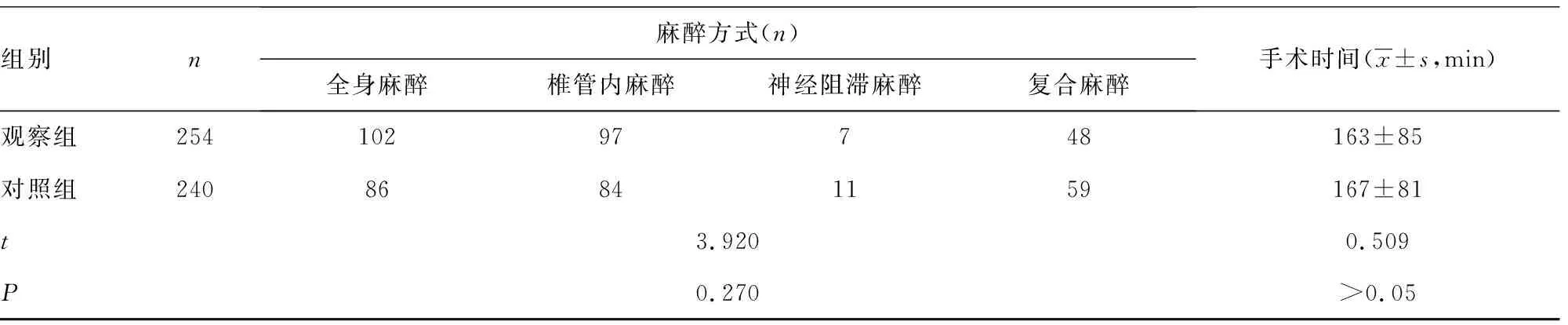
组别n麻醉方式(n)全身麻醉椎管内麻醉神经阻滞麻醉复合麻醉手术时间(x±s,min)观察组25410297748163±85对照组24086841159167±81t3.920 0.509P0.270>0.05
1.2管理方法 根据术前评估患者对镇痛的需求,按照手术类型、手术时间、术前手术部位疼痛、ASA分级、合并术后慢性疼痛高危风险等因素确定术后镇痛方案,以静脉自控镇痛为主,配方:舒芬太尼1~2 μg/kg+甲氧氯普胺20 mg+0.9%氯化钠注射液配到100 mL。参数设定:首次量3 mL,持续量2~3 mL/h,单次患者自控镇痛(PCA)1~2 mL,锁定时间15 min。两组患者在手术结束前20 min连接镇痛泵开始输注,术毕送入麻醉复苏室监测苏醒,达标后送回病房。
1.2.1对照组 术前由主管麻醉医生和手术室护士对患者及家属进行镇痛泵应用方法、注意要点及如何采用视觉模拟量表评分(VAS评分)对镇痛效果评价的讲解,VAS评分法为0~10分,0分:无痛;1~3分:轻微疼痛可忍受;4~6分:影响睡眠,但疼痛尚能忍受;7~10分:无法入睡,疼痛难忍。分别对应轻、中、重度疼痛,指导患者有轻微疼痛时即可开始按PCA键。麻醉科医务人员每天随访2次、病房护士4次定时规律查房评估;若患者出现影响睡眠的疼痛且自己按PCA键处理无缓解或出现恶心呕吐、嗜睡、头晕等不良反应时,病房护士通知麻醉医生查看、进行镇痛参数调整,并记录处理情况在镇痛访视单中。
1.2.2观察组 按对照组相同方法对患者及家属进行讲解。麻醉科医务人员每天随访1次、病房护士1次查房评估;同时镇痛管理专职护士根据中央监控站对镇痛泵实施实时监控,若出现剩余药量、管路堵塞、镇痛不足及镇痛欠佳报警 (镇痛不足:单个锁定时间15 min内有3次无效PCA;镇痛欠佳:1 h内达4次有效PCA),以及重度疼痛(VAS≥7分)发生的情况时镇痛管理专职护士应主动、及时进行随访并报告麻醉科值班医生处理,并将信息记录于无线镇痛管理系统保存。
1.3观察指标 (1)患者中、重度疼痛(VAS≥4分)发生率;(2)患者不良反应(恶心呕吐、头晕)发生情况;(3)患者综合满意率(镇痛效果、响应及时性)。

2 结 果
观察组患者术后中、重度疼痛、恶心呕吐、头晕发生率与对照组比较,差异均无统计学意义(P>0.05);观察组患者镇痛综合满意率明显高于对照组,差异有统计学意义(P<0.05)。见表2。
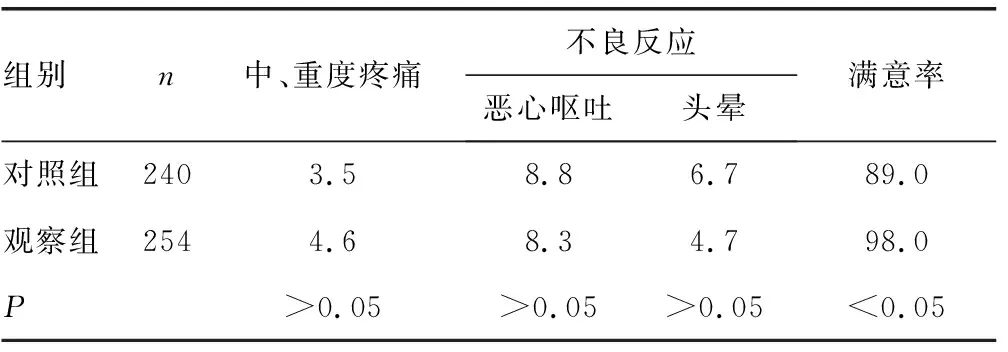
表2 两组患者中、重度疼痛及不良反应发生率及满意率比较(%)
3 讨 论
加速康复外科理念促进了麻醉学向围术期医学的转变,要求麻醉医生关注患者从术中安全向术后康复延伸,尤其是术后患者的远期预后,这就需要麻醉医生更多参与患者术后的诊疗与管理。术后镇痛为麻醉医生介入术后患者管理提供了一个切入点,因为术后疼痛是临床上最常见的需要紧急处理的急性疼痛,如果处置不当,将导致强烈应激、过度炎性反应、早期活动困难,从生理及心理2个方面影响患者的内分泌、呼吸、循环系统及胃肠道等功能恢复,进而严重影响患者康复。因此,麻醉医生作为掌握镇痛技术与镇痛药物使用的核心团队,有效缓解患者术后疼痛自然成为麻醉科医生的职责与使命[6]。为促进术后患者康复,如何对患者施行多模式、分层镇痛,改善术后镇痛质量,减轻术后急性疼痛,降低患者的手术应激反应和炎性反应,提高工作效率[7-10],是目前麻醉科医生、外科医生、护理团队等多学科共同关注和研究的热门问题。
无线镇痛系统是近年来利用物联网技术和人工智能运算研发的新型独立组网运行的,由镇痛输注装置、一次性专用储药盒、路由器与中央监测台组成的镇痛管理系统,通过实时传输镇痛泵运行参数、报警类型和PCA按压情况、评价等信息并记录在中央监测台,建立的镇痛管理信息数据库,实现了镇痛管理的精确输注、远程监控、信息化及智能分析;同时,与医院管理信息系统、手术麻醉系统等信息系统连接,将患者的床位变化等基本信息同步到监测台,做到了镇痛泵随患者走,医务人员可以在办公室实现对运行中的镇痛泵进行统一管理,从而有助于提升多学科镇痛管理团队的工作效率。无线镇痛管理系统通过智能分析各种报警反馈,作出镇痛过度、镇痛不足、恶心呕吐、头晕等可能的不良事件报警警示。中央镇痛监测台镇痛泵管理系统可以对终端报警分色预警,通过红色、黄色、绿色报警颜色分类,按照风险程度由高到低对镇痛过度、镇痛不足、管路阻塞、剩余量提醒等进行分色提示及声音报警。镇痛管理核心成员麻醉科镇痛管理专职护士和值班医生可通过中央管理站或手机端移动查房软件及早发现问题、辨识危急程度,提高响应效率,同时输注装置去除了床边报警声音,以降低对患者的干扰[11-13]。麻醉科镇痛管理专职护士监测到或者接到报警信息后应主动访视患者镇痛情况,并将结果汇报麻醉科值班医生,然后麻醉医生根据结果对镇痛药物输注剂量进行调整,对呕吐等进行处理,提高镇痛管理的安全性与有效性。本研究结果显示,与多学科联合、医务人员高频次(每天固定6次)床旁随访镇痛管理比较,应用无线镇痛管理系统辅助镇痛管理有效、切实可行,同时减少了医务人员床旁随访工作量,降低了对患者休息的干扰,明显提升了患者满意率,倡导其作为多学科镇痛管理的重要辅助手段,展示了麻醉科在规范化访视、信息化管理基础上主动服务的价值,同时充分体现并使患者感受到麻醉科人性化服务内涵的学科品牌。
综上所述,无线镇痛系统可以在医护人员低频次床旁访视时通过智能分析、网络反馈报警信息帮助医院实现有效、高质量、集中统一的镇痛管理,具有较大的临床价值,其对肿瘤、慢性疼痛等可居家镇痛治疗的患者也有重要临床意义,值得临床推广应用。

