高剂量二代脂肪乳对早产儿体格发育的有效性及安全性
林日梅,黄东梅,林小芳,高志伟
(温州医科大学附属第六医院/丽水市人民医院儿科,浙江 丽水 323500)
随着围产学和新生儿诊疗技术的不断进步,早产儿的存活率大幅度提高,但因早产儿储能不足,且胃肠道发育尚未完善,出生早期肠内喂养不足,因此需静脉营养支持。既往研究指出,出生后几周是早产儿神经发育较为关键的阶段,此时营养缺陷的发生可造成一定程度的脑损害,并且这种损伤是不可逆的,因此在早产儿出生后积极进行静脉营养支持具有重要的意义[1-2]。普通剂量二代脂肪乳剂可为蛋白质合成提供能量,提供必需脂肪酸,促进中枢神经系统发育。亦有研究提示,出生第1天予胃肠外高剂量脂肪乳可减少出生后体质量丢失,但目前关于高剂量二代脂肪乳的应用剂量以及是否更由于优于普通剂量二代脂肪乳的研究较少,尚未达成共识。为此,本文通过前瞻性病例对照研究,探讨高剂量二代脂肪乳对早产儿体格增长、血生化指标等的影响,旨在探究高剂量二代脂肪乳在早产儿临床应用中的效果和安全性。
1资料与方法
1.1一般资料
选取2019年1月至12月于温州医科大学附属第六医院分娩的92例早产儿为研究对象,随机分为对照组和观察组各46例。纳入标准:胎龄低于37周;获得家属知情同意,同意进行相关治疗。排除标准:出血倾向、凝血功能异常;先天性疾病、出生早期存在感染征象;母亲产前出血羊水污染、发热、宫腔感染征象;伴有妊娠期并发症、合并症。
1.2研究方法
二代脂肪乳为多种油脂肪乳注射液(C6-24),主要成分为(每瓶)精致大豆油6g、中链甘油三酸酯6g、精制橄榄油5g、鱼油3g。两组均在出生24h内开始每日给予氨基酸1.0~1.5g/kg,每日增加0.5~1.0g/kg,直至每日3.5g/kg;葡萄糖输注速度由初始4~6mg·kg-1·min-1,逐渐增加直至8~10mg·kg-1·min-1。在此基础上,对照组出生24h内开始给予200g/L脂肪乳剂0.5g·kg-1·d-1,每日增加0.5g·kg-1·d-1,直至3.5g·kg-1·d-1;观察组出生24h内给予200g/L脂肪乳剂2.0 g·kg-1·d-1,每日增加0.5~1.0g·kg-1·d-1,直至3.5g·kg-1·d-1。两组出生第1d液体量均为70mL/kg,根据情况给予静脉营养支持,行中心静脉置管术置管输注。给予鼻饲奶,鼓励产妇进行母乳喂养,对拒绝母乳喂养或无母乳者予以配方奶粉。停止静脉营养支持的标准为早产儿胃肠道营养热卡达376.56 kJ·kg-1·d-1。
1.3观察指标
记录两组基本情况(性别、胎龄、分娩方式、出生体质量、出生1min Apgar评分)、体格增长(出生时和出生4周时身长、头围、胸围、臂围)、血甘油三酯(triglyceride,TG)、葡萄糖输入速度、体质量日增值、出院时体质量、静脉营养开始时间、静脉营养持续时间、住院天数、临床指标[低T3综合征、胃肠外营养相关性胆汁淤积(parenteral nutrition-associated cholestasis,PNAC)、宫外发育迟缓、动脉导管未闭、早产儿视网膜病变、坏死性小肠结肠炎及支气管肺发育不良等]的发生情况。
1.4统计学方法
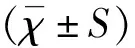
2结果
2.1两组临床基本资料比较
两组性别、胎龄、分娩方式、出生体质量及出生1min Apgar评分比较差异均无统计学意义(均P>0.05),见表1。
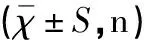
表1 两组临床基本资料比较
2.2两组体格增长情况比较
两组出生时身长、头围、胸围、臂围及出生4周时身长、头围、臂围的比较,差异均无统计学意义(均P>0.05);观察组出生4周胸围明显大于对照组,差异有统计学意义(t=5.42,P<0.05),见表2。
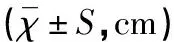
表2 两组体格增长情况比较
2.3两组不同时间葡萄糖输入速度和出生2周时TG比较
两组第1d、3d时葡萄糖输入速度比较差异均无统计学意义(均P>0.05)。观察组第7d时静脉输入葡萄糖速度快于对照组,出生2周时TG含量明显低于对照组(t值分别为2.45、5.64,均P<0.05),见表3。

表3 两组不同时间葡萄糖输入速度和出生2周时TG比较
2.4两组体质量增长、静脉营养时间和住院时间比较
两组体质量日增值、出院时体重及静脉营养开始时间比较差异均无统计学意义(均P>0.05)。相比对照组,观察组静脉营养持续时间和住院天数均明显缩短(t值分别为7.03、4.71,均P<0.05),见表4。

表4 两组体质量增长、静脉营养时间和住院时间比较
2.5两组临床指标情况比较
观察组低T3综合征和PNAC发生率较对照组均明显降低(均P<0.05)。两组宫外发育迟缓、动脉导管未闭、早产儿视网膜病变、坏死性小肠结肠炎及支气管肺发育不良发生率的比较差异均无统计学意义(均P>0.05),见表5。
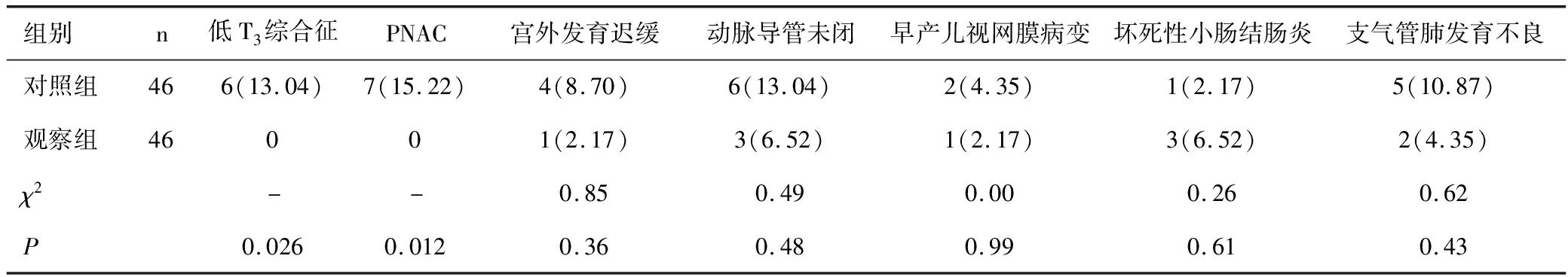
表5 两组临床指标情况比较[n(%)]
3讨论
3.1研究背景
早产儿免疫系统尚未完善,若出生后早期给予高剂量脂肪乳可能会导致机体内中性粒细胞的吞噬和趋化功能下降,增加感染发生的可能性,尤其是凝固酶阴性金黄色葡萄球菌脓毒症的发生[3-4]。早期给予高剂量脂肪乳亦有可能造成胆汁淤积,使得黄疸加重,其原因主要在于脂肪酸可能通过取代胆红素竞争清蛋白的结合位点,干扰胆红素的正常代谢,同时也有可能导致胆红素脑病的发生[5]。然而,一项随机对照试验研究表明,早产儿出生后24h内应用胃肠外脂肪乳干预既不会出现脂肪乳不耐受的情况,反而可促进早产儿机体生长和发育,并且高剂量的脂肪乳可起到改善体质量的效果,促进早产儿恢复正常的体质量[6]。
3.2高剂量二代脂肪乳的疗效
本研究发现,观察组出生4周胸围明显大于对照组,表明早产儿出生24h内在耐受静脉滴注高剂量二代脂肪乳的情况下,可通过合理的胃肠外营养支持促进机体生长。分析其原因,可能在于高剂量二代脂肪乳既可提供充足的能量摄入,亦可促进蛋白合成,促进蛋白储留和利用,尽快形成正氮平衡,从而改善机体生长,这与宋朝敏等[7]的研究结果相似。且本研究的胎龄及体重情况较宋朝敏等[7]研究更高,提示对于非极低体重的早产儿,高剂量二代脂肪乳亦具有应用价值。另外,高剂量二代脂肪乳可为早产儿蛋白质的合成提供能量,可给予机体必需的脂肪酸,亦能改善早产儿中枢神经系统发育。早产儿行胃肠外营养支持过程中,可能会出现高TG血症[8],以血TG≥2.26mmol/L提示脂肪乳不耐受[9]。本文中的两组早产儿均未出现高TG血症,且观察组出生2周时TG含量明显低于对照组,同时两组早产儿血TG均低于2.26mmol/L,提示早产儿出生24h内可耐受静脉滴注高剂量二代脂肪乳。此外,本研究显示,观察组第7d时静脉输入葡萄糖速度快于对照组,表明静脉滴注高剂量二代脂肪乳的早产儿对葡萄糖的耐受程度高于对照组。
3.3应用高剂量二代脂肪乳的临床指标情况
PNAC作为早产儿胃肠外营养支持过程中的一种常见代谢并发症,发生的高危因素主要有低出生体重、早产、机械通气、腹部手术、感染、窒息、胃肠外营养配方中脂肪剂量过大、全肠外营养持续时间长、长期禁食等[10-13]。本研究中,观察组PNAC发生率较对照组明显降低,表明选择富含中链TG、含20%大豆油、清除率快和水溶性好的高剂量二代脂肪乳并不会引起PNAC发生率的上升[14]。同时,相比对照组,观察组静脉营养持续时间和住院天数均明显缩短。结果表明,早产儿出生早期开始给予肠道营养,通过高剂量的脂肪乳进行干预,可能亦是减少PNAC发生的一种原因。低T3综合征往往是因非甲状腺疾病导致的继发性改变,其生理意义表现在出现重症疾病时机体产生的一种保护性反应,以减轻机体能量代谢,减少能量消耗[15]。本研究发现,观察组低T3综合征发生率较对照组明显降低,其原因可能在于观察组出生24h内给予高剂量二代脂肪乳,可在出生早期提供较多的非蛋白性能量,从而可减少低T3综合征的发生。
综上所述,早产儿出生24h内可耐受静脉滴注高剂量二代脂肪乳,通过合理的胃肠外营养支持可改善早产儿体格生长和发育,减少静脉营养持续时间和住院天数,同时可有效减少PNAC和低T3综合征的发生,因此具有较高的安全性,值得临床应用。

