两种椎弓根钉棒固定联合斜外侧椎间融合术治疗腰椎退变性疾病的疗效比较
王志强 梁思敏 蔡则成 康毅 郭伟 戈朝晖
1宁夏医科大学研究生学院(银川750004);2宁夏医科大学总医院骨科(银川750004)
自斜外侧椎间融合术(oblique lumbar interbody fusion,OLIF)用于临床治疗腰椎退变性疾病以来,它因创伤小、术中出血量少、术后恢复快而日益受到脊柱外科医生的青睐[1]。而腰椎退变性疾病患者多为老年患者,且受患者身体状况、骨质条件等多种因素的影响,OLIF 术后融合器移位、沉降等并发症不容忽视,故多需要辅以后路椎弓根钉棒内固定[2],目前腰椎椎间融合术多采用经典的后路双侧椎弓根钉棒内固定[3],它具有重建脊柱稳定性、恢复脊柱正常序列和提高融合率等显著优势。但该术式多需剥离双侧椎旁肌,出血量多、手术时间长且椎旁肌的广泛剥离以及脊柱-韧带复合体的切除,可能会导致椎旁肌的损伤和失神经化,成为部分患者腰椎手术失败综合征的重要原因[4],为了减少这些问题,近年来一些学者通过经椎间孔入路椎间融合术(transforaminal lumbar interbody fusion,TLIF)结合单侧椎弓根钉棒固定用于治疗腰椎退变性疾病取得了良好的临床疗效[5-6]。对于OLIF 而言,所使用的椎间融合器(Cage)较TLIF 术体积更大且横跨双侧椎体骺环,其固定界面的稳定性显著增强,单侧椎弓根钉棒辅助固定理应能够达到有效的固定强度。笔者前期的三维有限元研究证实,OLIF 辅助单侧椎弓根钉棒固定模型能以较少的螺钉置入,较低的钉棒及cage应力峰值取得与双侧椎弓根钉棒固定相似的椎间稳定性[7]。但目前两种椎弓根钉棒固定联合OLIF 术治疗腰椎退变性疾病的疗效比较报道相对较少。因此,本研究旨在通过比较本院行单、双侧椎弓根钉棒固定联合斜外侧椎间融合术治疗腰椎退变性疾病临床疗效和安全性差异,探讨单侧椎弓根钉棒固定联合斜外侧椎间融合术用于治疗腰椎退变性疾病的可行性。
1 资料与方法
1.1 一般资料回顾性分析2017 年7 月至2019 年11 月在我院行OLIF 结合椎弓根螺钉固定治疗腰椎退变性疾病86 例患者病例资料,根据固定方式的不同分为经Wiltse 入路单侧椎弓根钉棒固定组(unilateral pedicle screw fixation,UPS)和经后正中入路双侧椎弓根钉棒固定组(bilateral pedicle screw fixation,BPS)。其中单侧钉棒固定组53 例,男21例,女32 例,年龄43~76 岁,平均(58.6 ± 9.8)岁;双侧钉棒固定组33 例,男15 例,女18 例,年龄45~74 岁,平均(56.2 ± 6.8)岁。纳入标准:(1)所有患者均表现有不同程度的腰部或腿部疼痛,且经过3 个月以上保守治疗症状无明显改善;(2)确诊为腰椎间盘突出症,退变性腰椎管狭窄、Ⅱ°以下的腰椎滑脱、退变性脊柱侧凸等;(3)均行OLIF 联合后路椎弓根螺钉固定术。排除标准:(1)先天性腰椎管狭窄;(2)脱出型或游离型椎间盘突出症;(3)既往有左侧腹部手术史。两组患者的一般资料比较,差异无统计学意义,具有可比性(表1)。
1.2 手术方法全身麻醉后,患者取右侧卧位,均采用左侧入路,术中给予神经电生理监护。透视定位手术节段并予以标记,取长约3~5 cm 横行切口,逐层切开皮下脂肪直至腹部肌肉层,血管钳钝性分离腹外斜肌、腹内斜肌及腹横肌纤维,进入腹膜后间隙,用食指向下探入直至触及髂骨的内壁,继续向下、向内清扫腹膜后组织,并将腹腔脏器适度向前推移,用食指触摸并找到腰大肌与腹主动脉之间的自然间隙,食指引导下将探针插入到手术节段椎间隙前、中1/3 中点处,透视确定探针位置正确后嵌入套管,建立工作通道,妥善固定,安放光源。将通道于腰大肌和腹主动脉的间隙适度撑开,钝性分离,显露并切除目标椎间盘,充分清除髓核组织及软骨终板,序贯使用试模组件撑开椎间隙,待椎间隙和椎间孔撑开至满意高度后将试模紧紧嵌入椎间隙,异体骨用可吸收线捆绑后随融合器植入椎间隙,再次透视确认位置良好,冲洗术野,逐层缝合关闭切口。
单侧钉棒固定组:更换侧卧位为俯卧位,从棘突旁开2.5 cm 纵行切开腰背筋膜,钝性分离多裂肌和最长肌间隙(Wiltse 入路),自制拉钩辅助下显露一侧关节突关节,横突中点法定位,于椎弓根与横突交叉点开路,植入单侧椎弓根钉棒内固定系统。
双侧钉棒固定组:更换侧卧位为俯卧位,以L4-5 腰椎间盘突出为例,采用后正中入路,于定位节段处逐层切开皮肤、皮下筋膜,棘突骨膜下电切剥离,暴露L4-5 双侧椎板、关节突关节、weinstein 法定位双侧L4-5 椎弓根入点,依次钻孔、攻丝,置钉,再次透视确认无误后,安装连接棒(预弯成L4-5 节段生理弧度),放置引流管并逐层关闭切口。
1.3 观察指标术后定期行腰椎X 线、CT 和MRI检查,进行影像学评价;临床疗效指标采用腰痛VAS、ODI功能评分,其中ODI评分(50分法)剔除性功能选项,最高分为45 分。收集患者的一般资料、围手术期资料、影像学资料、并发症情况和术后症状改善情况,融合区见连续骨小梁通过,动态位X片示椎间成角<4°为可靠融合;通过椎旁肌肌电图评估椎旁肌受损情况,肌电图测定采用Keypoint4肌电图仪,通过两枚针式电极分别刺入手术节段的多裂肌中,刺入深度约2~3 cm,观察静息状态下的电位,出现两处以上纤颤电位和正向锐波即为异常。
1.4 统计学方法应用SPSS 24.0 进行统计分析。计量资料以()表示,同组采用配对样本t检验,组间采用独立样本t检验,计数资料以例(%)表示,采用χ2或Fisher 精确检验。P<0.05 表示差异有统计学意义。
2 结果
2.1 两组一般情况比较本研究所有手术均顺利完成,无永久性神经损伤并发症的发生,所有病例均进行随访,随访时间为12 ~28 个月,平均(20 ±4.6)个月。两组间平均年龄、性别、BMI 和手术节段组间差异无统计学意义。见表1。
2.2 两组腰痛VAS评分和ODI功能障碍指数两组患者术后腰痛VAS 评分和ODI 功能障碍指数均较术前显著改善,末次随访结果明显优于术前(P<0.05)。组间比较:UPS 组在术后不同时间段腰痛VAS 评分和ODI 功能障碍指数优于BPS 组,差异有统计学意义(P<0.01)。见表2。
2.3 临床疗效比较两组术后椎间隙高度均较术前明显增加,末次随访两组椎间隙高度丢失无显著差异。UPS 组在出血量、手术时间、住院费用和椎旁肌失神经化发生率方面优于BPS 组,差异有统计学意义。术后1 年根据CT 判断融合率。UPS组总融合率92.45%(49/53),单节段融合率为93.3%(42/45),多节段融合率为87.5%(7/8)。BPS 组总融合率93.93%(31/33),单节段融合率为95.0%(19/20),多节段融合率为92.3%(12/13),两组在临床结果、融合率等方面差异无统计学意义。见表3、4。
2.4 两组并发症比较UPS 组并发症发生率13.2%(7/53),术后左侧大腿疼痛麻木3 例,髂腰肌/股四头肌乏力2 例,2 例患者术后复发腰腿痛行X 线检查示椎间融合器沉降(Ⅱ度),其中1 例为高龄骨质疏松患者,1 例为体型偏重的患者,两者在接受翻修手术后症状缓解;BPS 组并发症发生率24.2%(8/33),左侧大腿疼痛麻木2 例,髂腰肌/股四头肌乏力3 例,术后血肿1 例,麻痹性肠梗阻1例,1 例患者术后因发生邻椎病(adjacent segment degeneration,ASD)出现新的神经症状行翻修手术后症状缓解。两组的并发症发生率和术后翻修率差异无统计学意义。见表5。
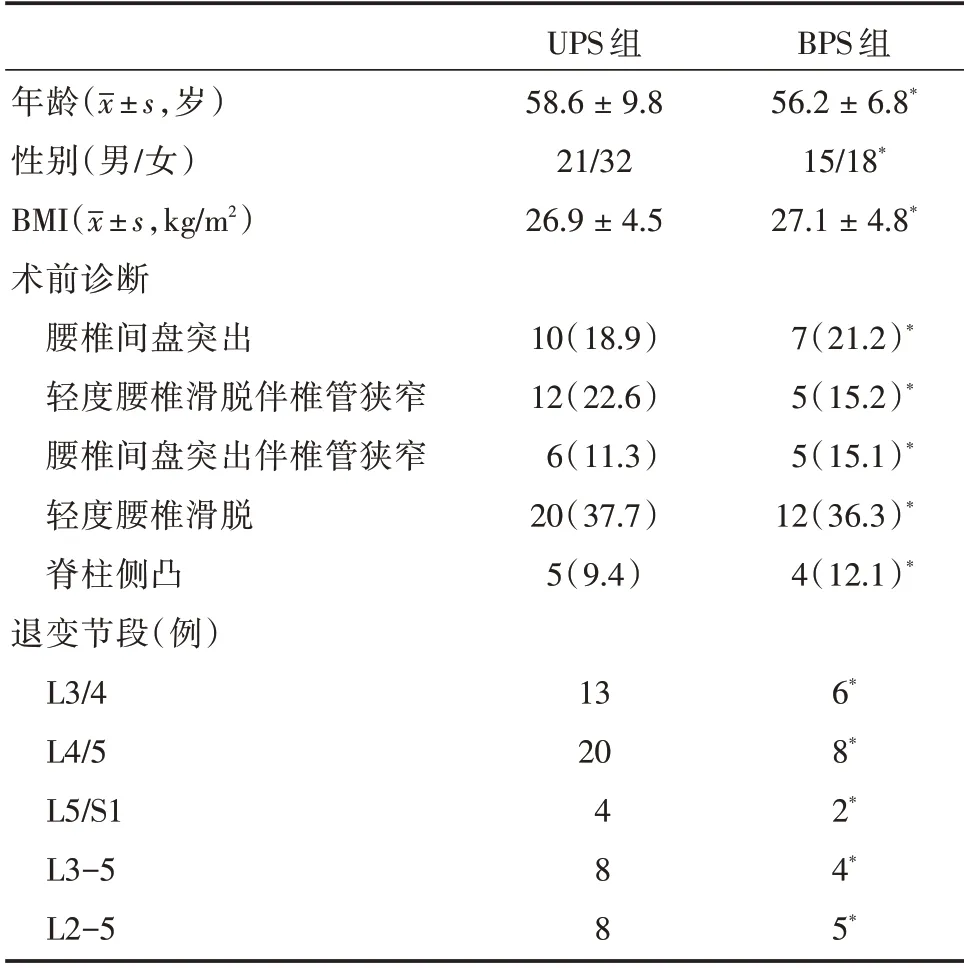
表1 两组患者的一般资料Tab.1 Patient demographic data例(%)
表2 两组腰痛VAS 及ODI 评分Tab.2 The VAS and ODI score of patients in two group±s

表2 两组腰痛VAS 及ODI 评分Tab.2 The VAS and ODI score of patients in two group±s
注:与同组术前比较,*P <0.05;与UPS 组比较,#P <0.05
组别UPS 组BPS 组例数53 33腰痛VAS术前5.9±1.2 6.1±1.3术后6 个月3.2±0.9*4.7±0.8*#末次随访1.3±1.1*2.5±0.7*#ODI术前64.1±10.2 62.4±9.3术后6 个月30.6±5.9*36.1±2.8*#末次随访16.6±3.4*20.0±3.1*#
表3 两组患者一般指标对比Tab.3 Comparison of general data between two groups of patients±s
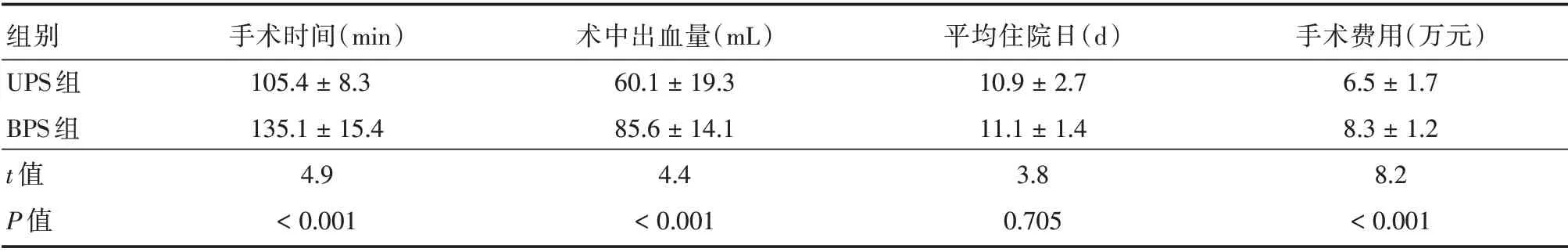
表3 两组患者一般指标对比Tab.3 Comparison of general data between two groups of patients±s
组别UPS 组BPS 组t 值P 值手术时间(min)105.4±8.3 135.1±15.4 4.9<0.001术中出血量(mL)60.1±19.3 85.6±14.1 4.4<0.001平均住院日(d)10.9±2.7 11.1±1.4 3.8 0.705手术费用(万元)6.5±1.7 8.3±1.2 8.2<0.001
3 讨论
退行性腰椎疾病是引起老年人腰腿痛的常见原因之一,保守治疗无效的情况下往往需要进一步的手术干预[8],经典的手术方式是减压的同时给与双侧椎弓根钉棒内固定和椎间融合,这种固定方式具有强大的生物力学稳定性和良好的临床疗效,在临床上应用广泛,但随着大样本数据研究表明,双侧椎弓根钉棒坚强内固定可能会导致骨量丢失、邻近节段椎体退变加速、假关节形成等[9-10]。鉴于双侧椎弓根钉棒固定出现的问题,近年来有文献报道指出采用单侧椎弓根钉棒辅助固定用来降低融合节段的强度并取得了良好的临床效果[11-13]。然而,使用单侧或双侧椎弓根钉棒辅助固定仍然是一个有争议的问题。NIE 等[14]研究发现,由于单侧椎弓根钉棒固定强度较低,左右扭转和弯曲活动度明显大于双侧椎弓根钉固定,这可能会阻碍术后椎间融合。相反的,LIU 等[15]通过荟萃分析发现两种固定方式临床改善率、融合率和并发症方面无显著差异,GODZIK 等[16]通过生物力学研究发现单侧椎弓根钉固定能够提供与双侧同样的稳定性,是一种很有前途的替代双侧椎弓根钉的方法。
表4 两组腰椎退行性患者手术前后椎间隙高度比较Tab.4 Comparison of intervertebral height between two groups pre and postoperation±s,mm
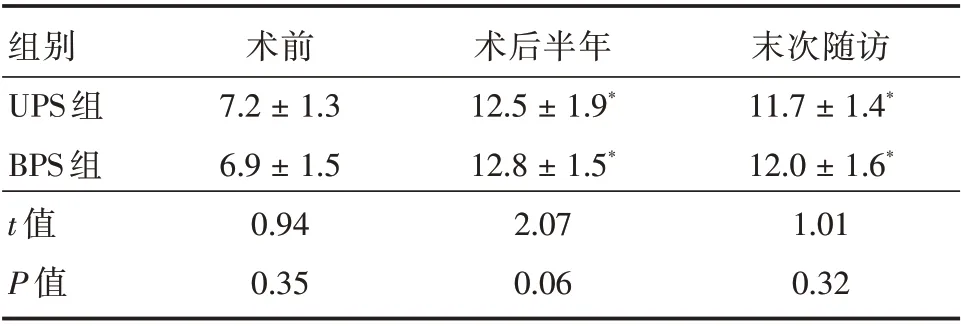
表4 两组腰椎退行性患者手术前后椎间隙高度比较Tab.4 Comparison of intervertebral height between two groups pre and postoperation±s,mm
注:与同组术前比较,*P <0.05
组别UPS 组BPS 组t 值P 值术前7.2±1.3 6.9±1.5 0.94 0.35术后半年12.5±1.9*12.8±1.5*2.07 0.06末次随访11.7±1.4*12.0±1.6*1.01 0.32

表5 两组患者椎旁肌去神经性发生率和融合率、并发症发生率比较Tab.5 Comparison of denervation,fusion and complication rate between the two groups
本研究发现两组患者术后VAS 评分、ODI 指数持续改善,末次随访结果明显优于术前,术后随访椎间隙高度较术前明显增加,末次随访时椎间隙较术后半年相比有所下降,但仍显著高于术前(P<0.05),组间椎间隙高度丢失程度无显著差异。这些结果表明,在充分减压后,两种辅助固定方式均能保持腰椎的初始稳定性,且神经改善的效果相似。研究发现术后椎旁肌的萎缩与椎旁肌(尤其是多裂肌)的去神经化密切相关[5],BPS 组需广泛剥离两侧椎旁肌,这就不可避免造成椎旁肌的损伤和去神经化,成为部分患者腰椎手术失败的重要原因。经Wiltse 入路单侧椎弓根螺钉棒固定不需行椎旁肌的剥离,在透视下即可完成置钉,因此术后椎旁肌萎缩、腰背衰弱综合征的发生率较双侧固定明显降低。本组研究单侧固定组椎旁肌失神经化发生率显著低于双侧固定组,术后短期和末次随访单侧固定组腰疼VAS 评分明显优于双侧固定组,这就从微创角度证实了较少椎旁肌的损伤与干扰对患者术后早期康复具有重要意义。除此之外,UPS 组手术时间短、出血少、费用较低也是区别于BPS 组的显著优势。并发症方面两者虽没有显著性差异但单侧固定组对软组织剥离少、对硬膜囊干扰小,手术风险显著降低。理论上说,生物力学椎间稳定性可能会影响到融合率,本研究发现UPS 组总融合率、单节段融合率与多节段融合率均略低于BPS 组,尽管该差异没有统计学意义,但双侧椎弓根钉棒固定在椎间融合术后稳定性和促进融合方面可能表现得更好,也有可能是随访期不够长,无法检测到融合率的显著变化。
此外,人工椎间盘生物力学研究显示与终板接触面积更大的融合器更加符合生理应力分布[17],与传统椎间融合术植入的融合器相比,OLIF 植入的融合器更加高大,其横截面积是普通融合器的数倍,这就大大增加了与终板的接触面积,且对椎间的轴向压力起到了很好的支撑作用,保证了脊柱前、中柱的稳定性,为椎间融合提供了良好的环境,提高了椎间融合率。本组研究共出现2 例椎间融合器沉降,且均见于单侧固定组,这可能与单侧固定提供非对称性的固定有关。因此,建议术中椎间融合器应斜插入椎间盘间隙,前部椎间融合器应与椎体中线交叉,以支撑对侧前柱,术后3 个月内常规佩戴腰围,期间避免侧向及屈伸活动。尤其对于那些BMI 偏大的患者,单侧椎弓根钉棒固定能否充分维持术后椎间稳定性,仍然需要进一步的研究证实。本组1 例肥胖患者(BMI 32.0 kg/m2)随访发现融合器沉降,提示BMI 可能是影响单侧或双侧内固定生物力学稳定的因素之一,这还需要进一步的相关研究来证明,因此要视具体情况考虑不同患者的BMI、运动习惯对融合节段带来额外负荷的可能性,采取双侧椎弓根螺钉固定固定以保障充分的固定强度。
目前单侧椎弓根螺钉固定在涉及多个节段融合的应用仍存在一些争议[18],尽管以前的荟萃分析文献显示在单节段应用中取得了良好的临床疗效,但在应用于多节段退行性腰椎疾病的作用仍缺乏确凿的证据。MUTHU 等[19]认为单侧椎弓根钉棒固定对术后融合器下沉和邻近节段的影响尚不明确,不推荐将单侧椎弓根钉固定应用于两节段退变性疾病中去。然而SUK 等[20]对87 例患者进行的前瞻性研究中证实单侧固定在腰椎融合中与双侧固定同样有效,不受融合节段(一节段或两节段)或椎弓根系统的影响。本研究对比分析了单双侧椎弓根钉固定在多节段固定融合的作用,发现两组的总融合率、螺钉失败率和一般并发症发生率无显著差异。因此对于一些骨质条件良好、正常BMI 的患者单侧椎弓根钉棒固定可以用于多节段腰椎椎间融合术。
综上所述,在严格掌握固定适应症的前提下,斜外侧椎间融合术结合单侧椎弓根钉棒固定是一种可行的治疗腰椎退行性疾病的方法,但没有区分单节段和多节,近期疗效良好,远期效果还需要更长时间的随访和更大宗病例的研究。

