4例重型新型冠状病毒肺炎患者临床及实验室检查特点分析
全 斌,韩文正,杨进孙,盛皓宇,朱玲玲,梁曼曼,侯为顺,杨江华
(皖南医学院第一附属医院 弋矶山医院 1.感染性疾病科;2.检验科,安徽 芜湖 241001)
新型冠状病毒肺炎(coronavirus disease 2019,COVID-19)是由新型冠状病毒(SARS-CoV-2)感染导致的一种新发传染病,以其高传染性和隐秘性迅速在全球扩散,对人类健康、社会、经济等均产生巨大影响[1-2]。根据国家卫生健康委员会发布的《新型冠状病毒感染的肺炎诊疗方案》[3]COVID-19可分4型:轻型、普通型、重型、危重型。弋矶山医院作为皖南地区危重症病例救治基地,目前已治愈出院4例重型患者,本研究总结患者的一般资料、临床特征和实验室检查特点等,以期为重型COVID-19患者的早期判断、临床治疗及康复等提供理论参考。报道如下。
1 资料和方法
1.1 研究对象 回顾性分析2020年1月23日~2月22日在弋矶山医院治愈出院的4例重型COVID-19患者,男2例,女2例,年龄47~56岁。4例患者均经外院咽拭子SARS-CoV-2核酸检测阳性后转诊至我院。
1.2 判断标准 重型诊断标准[3-4]:①出现气促,呼吸频率增快≥30次/分钟;②静息状态下,氧饱和度≤93%;③动脉血氧分压(PaO2)/吸氧浓度(FiO2)≤300 mmHg;④肺部影像学显示24~48 h内病灶进展>50%;确诊病例同时符合以上标准之一可诊断重型COVID-19。出院标准[3]:①体温恢复正常1 d以上;②呼吸道症状明显好转;③肺部影像学显示急性渗出性病变明显改善;④连续2次呼吸道标本核酸检测阴性(采样间隔至少1 d)。排除标准:①分型为轻型、普通型、危重型的COVID-19患者;②疑似病例;③尚在住院的患者;④其他病毒感染导致的肺炎病例。
1.3 分析指标 回顾性分析4例重型COVID-19患者的流行病学史、临床症状、体征、既往病史、实验室检查、治疗措施及转归情况。
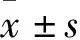
2 结果
2.1 基本情况 患者一般资料见表1,入院时生命体征和临床特征见表2。4例重型COVID-19患者均有明确流行病学史,平均年龄为(52.0±3.92)岁,既往均有慢性病史。主要临床症状为发热、干咳、乏力、胸闷,严重者还伴有呼吸困难,入院非吸氧状态下指脉氧饱和度为(77.25±5.85)%,发病至首次住院时间为(7.00±2.58)d,平均住院时间为(14.25±4.43)d。

表1 4例重型COVID-19患者一般资料

表2 4例重型COVID-19患者入院时生命体征和临床特征
2.2 实验室检查 4例重型COVID-19患者SARS-CoV-2核酸检测均为阳性,排除甲、乙型流感病毒感染。外周血淋巴细胞绝对值均有不同程度下降,中性粒细胞与淋巴细胞比值(neutrophil-to-lymphocyte ratio,NLR)分别为19.5、11.0、15.0、4.7。淋巴细胞亚群分析提示CD3+T淋巴细胞(318.75±166.58)×106g/L、CD3+CD4+T淋巴细胞(189.75±128.77)×106g/L、CD3+CD8+T淋巴细胞(107.25±43.22)×106g/L均较正常水平下降。多数患者出现C反应蛋白明显增高,降钙素原均在正常值范围。生化检查除例3出现了谷丙、谷草转氨酶轻度升高外,其余各指标均正常。在鼻导管2~3 L/min吸氧情况下查动脉血气仍均有明显低氧血症,PaO2平均(68.55±2.12)mmHg,但无二氧化碳潴留。
2.4 胸部影像学特征 重型COVID-19胸部CT显示为双肺多叶见多发斑片状密度增高影,弥漫性分布,密度不均匀,以胸膜下、肺外周带显著,部分为磨玻璃样密度影,不伴有胸腔积液。见图1。

A~D.例2患者胸部HRCT,两肺见散在多发片状高密度影,呈磨玻璃样改变,内见支气管气像,密度不均,以两肺边缘及下肺显著。
2.5 治疗措施 ①一般治疗:卧床休息,监测生命体征,按照甲类传染病防治方法隔离。②抗病毒:干扰素α雾化(每次500万U,每日2次,5~7 d)联合口服洛匹那韦/利托那韦(每次2粒,每日2次,不超过10 d),其中有2例患者口服洛匹那韦/利托那韦后轻度腹泻等不适,增加双歧杆菌活菌制剂调节肠道菌群。③氧疗:4例患者入院时均喘闷明显,氧饱和度低于93%,遂予以经鼻高流量鼻吸氧(high-flow nasal canula,HFNC),初始参数设置为:气体流量30~60 L/min,氧浓度40%~55%,其中2例患者同时配合间断性俯卧位通气、振动排痰,HFNC使用2~4 d后所有患者临床和指脉氧饱和度均显著改善,随后更换为鼻导管吸氧。④糖皮质激素:4例中有3例使用了甲泼尼龙琥珀酸钠,入院当天开始,3~4 d,每日剂量从1~2 mg/kg开始。⑤重症患者淋巴细胞绝对值、CD3+、CD3+CD4+及CD3+CD8+T淋巴细胞均有不同程度下降,对于下降明显的例2和例3予以皮下注射胸腺法新(3~5 d)。⑥其他支持对照处理:平喘化痰、预防性抗感染、营养支持以及维持水电解质酸碱平衡等处理。

表3 4例重型COVID-19患者入院时实验室检查结果
3 讨论
SARS-CoV-2属于β属的新型冠状病毒,研究[5]表明SARS-CoV-2与急性呼吸综合症冠状病毒(SARS-CoV)具有75%~80%同源性,其受体都是血管紧张素转化酶2(ACE2)[6],人体ACE2主要表达于肺组织、免疫器官、胃肠道以及血管内皮细胞等。SARS-CoV-2通过呼吸道侵及机体Ⅱ型肺泡上皮细胞,造成充血、水肿,肺间质增厚,随着病情进展肺泡腔内纤维蛋白大量渗出形成透明膜,导致气体的弥散交换功能下降。因此患者主要症状为咳嗽、气喘、胸闷、呼吸困难,重症者迅速发展为急性呼吸衰竭、急性呼吸窘迫综合征(ARDS)和感染性休克等[4]。在呼吸系统表达ACE2有83%是Ⅱ型肺泡上皮细胞[6],而肺的外周带及胸膜下是终末细支气管膨大形成肺泡管的密集区域,因而COVID-19患者胸部CT早期病灶主要分布在胸膜下及肺外周带。
研究发现18.98%的COVID-19患者会在发病5 d左右出现呼吸困难、低氧血症,部分患者发病的第8天甚至出现ARDS[1]。本研究的4例患者入院时PaO2/FiO2仅为246、201、208、206。因此呼吸支持治疗对于重症患者尤为重要,当患者接受标准氧疗后低氧血症无法缓解时应考虑使用HFNC或无创通气(non invasive ventilation,NIV)[3-4]。与传统氧疗及NIV相比,HFNC对于重型COVID-19具有一定优势[4,7]:①HFNC最高达60 L/min,可冲击减少呼吸道解剖死腔,提高呼气末肺容积,改善氧合;②提供稳定的氧浓度和流速;③HFNC通过加热湿化气体,增强黏膜纤毛清理能力,有助于祛痰;④使用HFNC可避免氧疗的中断,提高了患者的舒适度。因此,对于急性低氧性呼吸衰竭和轻、中度ARDS患者(PaO2>150 mmHg,FiO2≤300 mmHg)首选HFNC,不仅可改善患者的缺氧状况,更能降低气管插管率,防止病情向危重型的升级。但HFNC治疗期间应密切观察生命体征,如果出现呼吸频率升高(>30次/分钟)、指脉氧下降(<93%)或氧合指数进行性下降(PaO2/FiO2<150 mmHg)预示病情恶化,HFNC成功率低,需决定是否更换为更高级的呼吸支持[4]。
早期识别疾病的重症危险因素有助于及时防备和处理。细胞因子风暴可通过多途径引发淋巴细胞焦亡、凋亡,从而造成淋巴细胞计数减少,Liu等[8]统计表明NLR的降低是COVID-19患者危重性的独立危险因素,在年龄>50岁的中老年人群中,当NLR≥3.13,一半患者会发展成重症。本院出院的4例重型患者淋巴细胞绝对值出现了不同程度的下降,NLR分别为19.5、11.0、15.0、4.7,均>3.13。淋巴细胞在机体免疫调节中发挥重要作用,CD3+CD4+为辅助性诱导性T淋巴细胞亚群,可促进B淋巴细胞、巨噬细胞的增殖与分化,放大免疫反应;活化的CD3+CD8+淋巴细胞分泌的IFN-γ、穿孔素和粒溶素等对靶细胞产生直接的细胞毒作用。4例患者淋巴细胞亚群示CD3+T淋巴细胞(318.75±166.58)×106g/L、CD3+CD4+T淋巴细胞(189.75±128.77)×106g/L、CD3+CD8+T淋巴细胞(107.25±43.22)×106g/L均较正常水平下降,这和Chen等[9]临床研究一致,绝大多数重症患者CD3、CD3+CD4、CD3+CD8(分别为100%、100%和87.5%)计数都会下降,而NK细胞(CD3-CD16+5)、B细胞(CD3-CD19+)下降幅度和比例均较小,甚至26.5%的重症病例由于T淋巴细胞显著下降导致B细胞的百分率相对升高。因此,淋巴细胞亚群中CD3+、CD3+CD4+、CD3+CD8+可作为COVID-19严重程度和临床疗效的潜在预测因子[9]。胸腺肽α1是一种由胸腺分泌的一种乙酰化多肽,可促进T淋巴细胞的生长、增殖及成熟,增强细胞因子的释放。所以对淋巴细胞计数低、细胞免疫功能低下的重症COVID-19患者,建议应用胸腺肽α1,对阻止病情重症化、缩短排毒时间及降低28 d病死率具有一定效果[4,10]。
综合相关文献报道,高龄、持续下降的氧合指数、NLR≥3.13以及紊乱的淋巴细胞亚群均是重型COVID-19患者的临床特征[1,3,4,8]。目前尚没有针对SARS-CoV-2的特效抗病毒药[3],因此对于重型COVID-19患者需采取综合性治疗措施,在对症治疗的基础上,早期识别高危因素并进行重症监护处理,及时有效的呼吸支持、免疫调节等有助于降低不良后果的发生。

