两种切口开放复位内固定治疗跟骨骨折比较△
王攀峰,夏 琰,章云童,周潘宇,汪 洋,张洪跃,王宏瑞,付青格,许硕贵
(上海长海医院急诊科,上海市 200433)
关键字:跟骨,骨折,内固定,跗骨窦切口,并发症
跟骨骨折在临床上较常见,大多因高处坠落伤、交通事故所致,70%以上为关节内骨折,致残率高达20%~30%[1],尤其对于SandersⅢ、Ⅳ型骨折,手术治疗目前已达成广泛共识[2]。传统外侧L形切口是治疗跟骨骨折的标准入路,但切口并发症发生率高,致使其不断受到质疑[3,4]。近年来经跗骨窦切口因能显著减少切口并发症而备受关注,但其显露不充分、内固定放置困难等问题,限制了其临床应用[4,5]。如何能够充分利用跗骨窦切口的优势,同时又避免其弊端,作者对其进行适当的改良。2016年7月~2019年7月,本院采用改良跗骨窦切口及传统外侧L形切口治疗62例SandersⅢ、Ⅳ型跟骨骨折患者,两组疗效报道如下。
1 临床资料
1.1 一般资料
纳入62例跟骨骨折患者,均为单侧,30例行改良跗骨窦切口,32例行传统外侧L形切口。两组性别、年龄、受伤至手术时间、伤因、骨折分型的差异均无统计学意义(P>0.05)见表1。
1.2 手术方法
改良跗骨窦组:于外踝尖下1.0~1.5 cm做一横斜形切口,前方至第4跖骨基底,后方至跟腱前方1 cm处,长约9 cm,切开皮肤及皮下组织,保护腓肠神经,将腓骨长短肌腱鞘从跟骨外侧壁剥离,形成前窗和后窗。前窗内可显露跟骨前部、跗骨窦及距下后关节面;后窗内可显露跟骨外侧壁及跟骨结节。撬起向下塌陷旋转的后关节面,用2枚1.5 mm克氏针临时固定。通过牵引恢复跟骨高度和长度,矫正跟骨结节内翻,恢复宽度及足纵弓,并用克氏针临时维持。如跟骨体缺损严重,采用同种异体骨植骨,选用合适的跟骨解剖型钢板固定。本研究获医院伦理委员会批准,所有患者均知情同意。
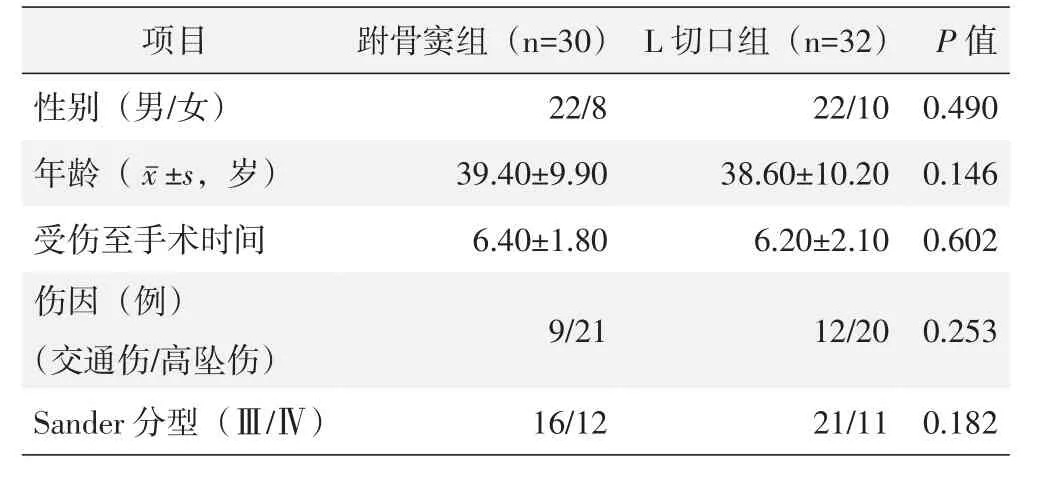
表1 两组患者术前一般资料与比较
传统L形切口组:采用跟骨外侧“L”形切口,全层切开皮肤,用尖刀紧贴跟骨外侧壁骨膜下锐性分离,将骨膜、腓骨长短肌腱鞘连同整块皮肤由下向上剥离,显露跟骨外侧壁。用3枚2.0 mm的克氏针使切口皮瓣“不接触”牵开,探查跟距关节,撬拨复位塌陷旋转的后关节面。如跟骨体缺损严重,采用同种异体骨植骨,选用合适的跟骨解剖型钢板固定。
1.3 评价指标
比较两组骨愈合时间及早晚期并发症等;通过X线片等影像学资料观察跟骨Böhler角、Gissane角及跟骨宽度变化;采用足部Maryland功能评分评定功能恢复情况[1]。
1.4 统计学方法
采用SPSS 16.0统计软件对数据进行统计分析,计量资料以±s表示,采用t检验,计数资料采用卡方检验及确切概率法计算,P<0.05为差异有统计学意义。
2 结果
2.1 临床结果
两组患者手术时间、术中出血量、骨折愈合时间及足部功能评分的差异均无统计学意义(P>0.05),但改良跗骨窦切口组切口长度显著短于L形切口组(P<0.05)。62例患者均获随访,随访时间 12~21(15.53±3.64)个月。改良跗骨窦切口组无骨折不愈合、感染及皮肤坏死发生,1例术后出现腓肠神经损伤症状,经口服神经营养药物后恢复;4例并发创伤性距下关节炎。L形切口组4例出现局部皮缘坏死,加强换药后愈合;2例切口感染,经清创VSD负压引流处理后愈合;5例并发创伤性距下关节炎。改良跗骨窦切口组早期切口并发症发生率显著低于L形切口组(P<0.05),而晚期并发症发生率差异无统计学意义(P>0.05)(表 2)。

表2 两组临床结果与比较
2.2 影像学结果
两组患者均获得骨性愈合,改良跗骨窦骨折平均愈合时间短于L形切口组,但差异无统计学意义(P>0.05),两组手术前后Böhler角、Gissane角、跟骨高度、跟骨宽度的差异无统计学意义(P>0.05)。
表3 两组术前与术后1年影像学参数与比较(±s)
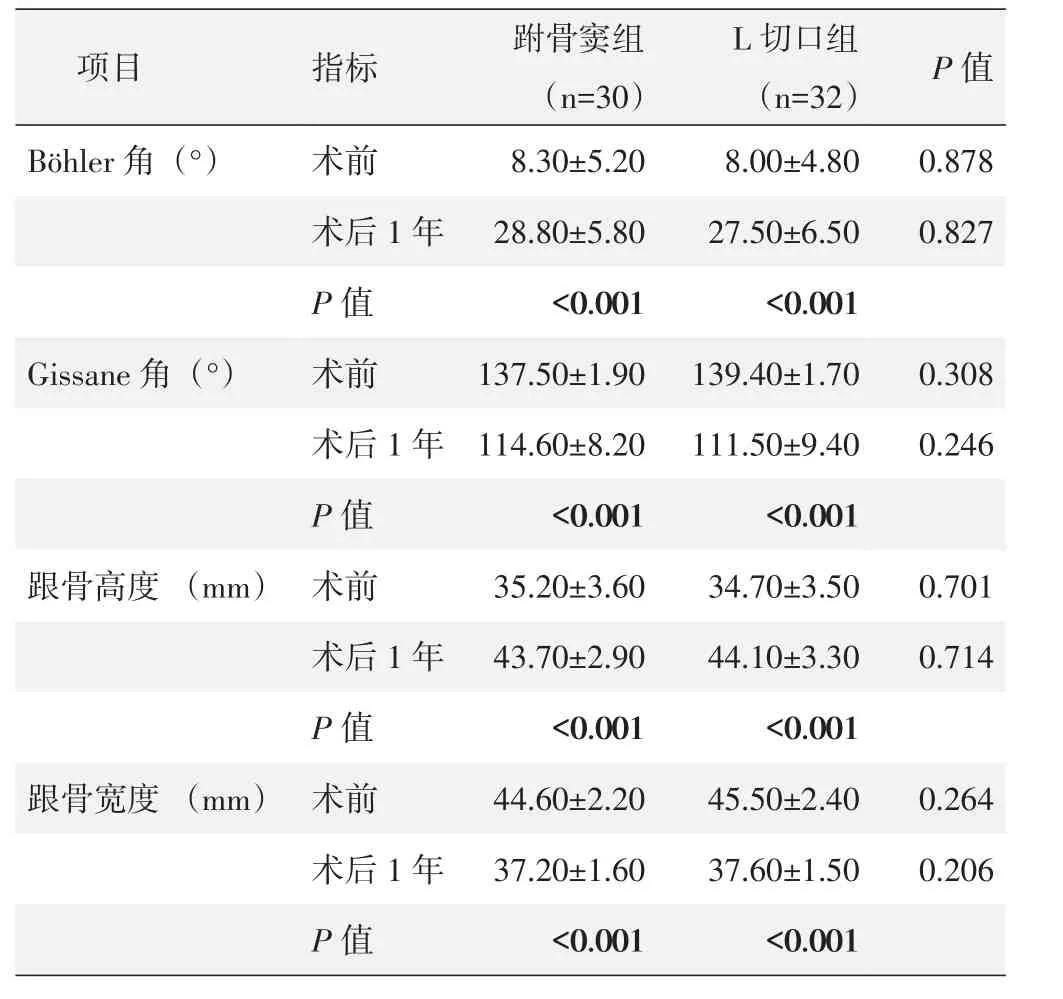
表3 两组术前与术后1年影像学参数与比较(±s)
项目指标P值B ö h l e r角(°)G i s s a n e角(°)0.3 0 8 0.2 4 6跟骨高度 (m m)术前术后1年P值术前术后1年P值术前术后1年P值术前术后1年P值0.8 7 8 0.8 2 7跟骨宽度 (m m)跗骨窦组(n=3 0)8.3 0±5.2 0 2 8.8 0±5.8 0<0.0 0 1 1 3 7.5 0±1.9 0 1 1 4.6 0±8.2 0<0.0 0 1 3 5.2 0±3.6 0 4 3.7 0±2.9 0<0.0 0 1 4 4.6 0±2.2 0 3 7.2 0±1.6 0<0.0 0 1 L切口组(n=3 2)8.0 0±4.8 0 2 7.5 0±6.5 0<0.0 0 1 1 3 9.4 0±1.7 0 1 1 1.5 0±9.4 0<0.0 0 1 3 4.7 0±3.5 0 4 4.1 0±3.3 0<0.0 0 1 4 5.5 0±2.4 0 3 7.6 0±1.5 0<0.0 0 1 0.7 0 1 0.7 1 4 0.2 6 4 0.2 0 6
3 讨 论
跟骨SandersⅢ、Ⅳ型骨折多表现为跟骨短缩、增宽及塌陷,轴、侧向成角,同时距下关节面粉碎、错位等,处理较为棘手,多数患者会遗留后遗症,甚至永久残疾[1,6]。跟骨的正常解剖结构对后足功能至关重要,即使1~2 mm移位也会导致距下关节面压力负荷重新分布[7],加速创伤性关节炎的进展。对于严重粉碎的跟骨骨折,有学者建议一期复位距下关节融合,改善疼痛,但近期报道一期融合并发症的发生率与内固定相似[1,6]。Potenza 等[8]报道了接受一期距下关节融合术治疗的6例患者,术后12个月均有不同程度的疼痛。尽管较为棘手,大部分学者还是主张采取骨折复位内骨固定治疗[9],以延缓距下融合时间,并使患者尽早恢复功能。
跟骨骨折复位质量直接影响疗效,而手术入路的选择决定复位的质量。L形切口能充分显露距下关节面及跟骨外侧壁而被认为是标准入路,但其术后并发症发生率高。Palmer[10]报道的经跗骨窦入路可以显著降低伤口并发症的风险,更利于切口愈合[11],同时可以对跟骨后关节面充分显露、直视下复位而被广泛应用于跟骨关节内骨折的治疗[12]。但经跗骨窦入路在处理SandersⅢ、Ⅳ型骨折时,对跟骨外侧壁显露不佳,影响复位及钢板放置[13],且有高神经损伤的风险。Meng[14]报道45例(49足)患者6足出现腓肠神经损伤症状。Park[15]应用跗骨窦入路治疗SandersⅡ型跟骨骨折的研究中10.9%的患者出现短暂性腓肠神经麻痹症状。本研究根据足跟外侧皮瓣血供的解剖学特点,将该切口进行适当改良,充分显露跟骨,暴露跟骨前、中、后关节面及跟骨外侧壁,为跟骨骨折复位、固定提供充分操作空间的同时,充分游离保护腓肠神经,避免切口过小而过度牵拉造成腓肠神经损伤。

图1 患者,男,55岁,左侧跟骨粉碎性骨折,采用改良跗骨窦入路治疗 1a:术前侧位X线片示Böhler角、Gissane角消失 1b:术前轴位X线片示跟骨变宽 1c:术前CT扫描提示SandersⅣ型跟骨骨折 1d:采用改良跗骨窦入路治疗进行手术复位、内固定 1e,1f:术后X线片可见Böhler角、Gissane角及跟骨高度、高度恢复到正常范围
综上所述,改良跗骨窦切口与传统外侧L形切口钢板内固定均可有效改善SandersⅢ、Ⅳ跟骨骨折患者足部功能,相对于后者,前者具有手术切口小及术后并发症少的优势。

