不同胆囊穿刺方式在急性胆囊炎治疗中的应用
(宁德市医院 普外一科,福建 宁德 352100)
急性胆囊炎是指由于寄生虫、胆结石、细菌感染等因素引发的一种胆道系统急腹症,患者常见的症状主要为体温升高、右上腹痛和黄疸。该病的发病率非常高,约为5%~15%,在中老年人群中急性胆囊炎的发病率可达28.0%[1]。目前,腹腔镜胆囊切除术为胆道感染患者的常用治疗措施,但是由于急性重症胆囊炎患者对手术的耐受性差,手术治疗的风险性较高,调查发现急性胆囊炎患者行手术治疗的院内30 d死亡率较高[2],严重威胁患者的生命安全。急性重症胆囊炎患者的病情危重,可能会伴有肝肾功能损伤或呼吸功能障碍,机体炎症程度较高。经皮经肝胆囊穿刺置管引流术可用于急性胆囊炎的急救治疗,借助对胆汁引流来控制炎性渗出,为后期手术治疗奠定基础。然而,有研究者发现,经皮经肝胆囊穿刺置管引流术后一些患者仍会产生多种并发症[3],影响患者的术后康复。我院以往采用一步经皮胆囊穿刺法,但该方法难于直接穿透,穿刺次数较多,可导致较多并发症,后来我院结合临床经验采用置换穿刺置管引流方法治疗胆囊炎。目前对这两种穿刺方式进行比较的相关研究较少,急性胆囊炎患者采用不同穿刺方式的效果和安全性尚未明确。因此本研究分析不同穿刺方式经皮胆囊穿刺在急性胆囊炎治疗中的应用效果,现报道如下。
1 资料和方法
1.1 研究对象
选取自2019年1月至2019年11月在宁德市医院行经皮胆囊穿刺置管引流术的急性胆囊炎患者共94例进行回顾性分析。患者的纳入标准如下:(1)符合《急性胆道系统感染的诊断和治疗指南(2011)》[4]中规定的急性胆囊炎的诊断标准,伴有右上腹痛及墨菲征阳性,血白细胞计数或C-反应蛋白值上升,体温高于38 ℃,或有肝功能异常,黄疸,总胆红素水平不低于34.2 μmol/L,经影像学检查显示存在胆囊壁变厚,胆囊增大,或存在胆道结石;(2)不适于腹腔镜胆囊切除术者。排除标准如下:(1)高度怀疑胆囊癌或伴有其他恶性肿瘤者;(2)入院时伴有心力衰竭、先天性免疫功能障碍、精神疾病、梗阻化脓性胆管炎者。
按照患者的穿刺方式分为A组(置换穿刺法,39例)和B组(一步穿刺法,55例),两组患者基本信息没有统计学差异(P>0.05),具有可比性,详见表1。
1.2 治疗方法
A组采用置换穿刺置管引流术,患者采取左侧卧位或仰卧位,术中穿刺前先由患者的肘静脉注入体积为1 mL的对比剂溶液SonoVue行超声造影以实时引导穿刺针置入方向,设定为对比脉冲序列方式,设定超声探头的频率为2~5 MHz,超声探查机体的胆囊病变状况及其同附近组织的结构关系(是否有粘连),由医师按照探查到的胆囊和胆管结构信息选取合适的穿刺位点和路径,尽量避开发生穿孔的部位。局部消毒铺巾后进行局部麻醉或深部麻醉,然后在超声引导下将规格为18 G的穿刺针刺入特定位点,待有胆汁渗出后将规格为0.89 mm的导丝由穿刺针放入并在穿刺位点处作一小切口以进行固定,然后将Skater 6-Skater 12 F引流管顺导丝放入,一旦发现存在胆汁流出可固定引流管,连接引流袋。然后由置入的引流管注射对比剂,探查患者的腹腔内组织与引流状况。最后使用生理盐水多次清洗直至不存在对比剂。
B组采用一步穿刺置管引流术,常规消毒铺巾后设定超声探头的频率及序列,同A组,术中超声造影方法同A组。在超声引导下将Skater 6-Skater 12 F引流管刺入特定位点,待刺入后针下存在落空感,且影像学图像确定引流管刺入胆囊腔或胆管中后,拔去针芯并回抽出胆汁后可推入套管并去除支撑管,同时固定引流管,连接引流袋实施引流操作。然后由置入的引流管注射对比剂,探查患者的腹腔内组织与引流状况。最后使用生理盐水多次清洗直至不存在对比剂。本研究所使用的仪器为Logiq E9彩色多普勒超声诊断仪,来源于GE公司。
两组患者术后均采用保肝、抗感染及调节电解质等常规治疗。
1.3 观察指标
比较两组患者治疗前后的炎症因子白细胞介素-6(IL-6)、肿瘤坏死因子-α(TNF-α)、应激反应因子高迁移率族蛋白-1(HMGB-1)、皮质醇(Cor)水平,术后并发症发生率及患者的引流状况。
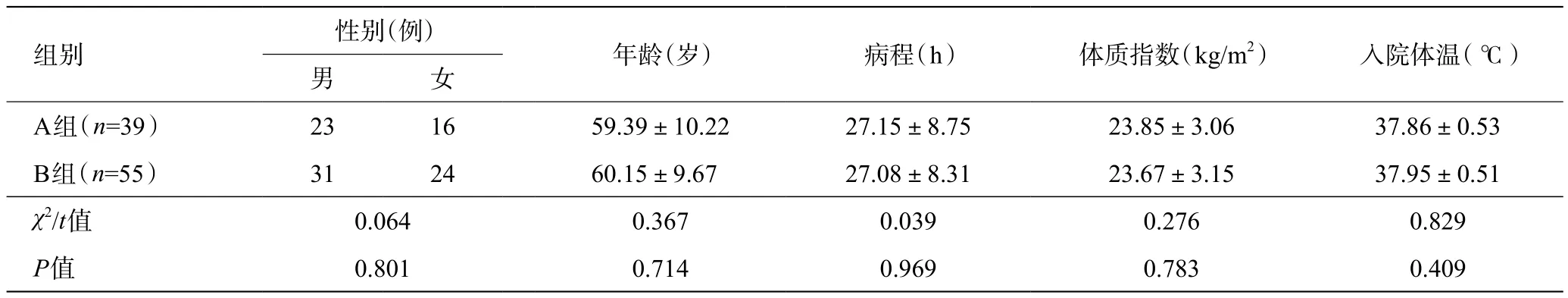
表1 两组患者一般资料比较
1.4 统计学分析
采用统计学软件SPSS 22.0对数据进行分析研究,计量资料以(±s)的形式描述,两组单个指标的单一比较采用t检验,两组单个指标的多时间点采用重复测量的方差分析;计数资料以[例(%)]的形式描述,采用χ2检验。以P<0.05为差异具有统计学意义。
2 结果
2.1 两组患者的引流情况和术后并发症
A组患者的引流成功率比B组的明显增加,差异有统计学意义(P<0.05),A组患者治疗后并发症的发生率比B组的明显下降,差异有统计学意义(P<0.05),两组患者的死亡率无统计学差异(P>0.05),详见表2。
2.2 两组患者治疗前后炎症程度和应激反应因子比较
两组患者治疗前血清IL-6、HMGB-1、TNF-α和Cor的水平均无统计学差异(P>0.05)。A组患者治疗后1 d、3 d血清IL-6、HMGB-1、TNF-α和Cor的水平均比B组明显下降,差异有统计学意义(P<0.05);两组患者治疗后3 d血清IL-6、HMGB-1、TNF-α和Cor的水平都比治疗后1 d明显下降,差异有统计学意义(P<0.05);血清IL-6、HMGB-1、TNF-α和Cor水平会随治疗时间呈下降趋势,治疗后1 d、3 d比治疗前显著下降(P<0.05);治疗后3 d比治疗后1 d显著下降(P<0.05),详见表3。
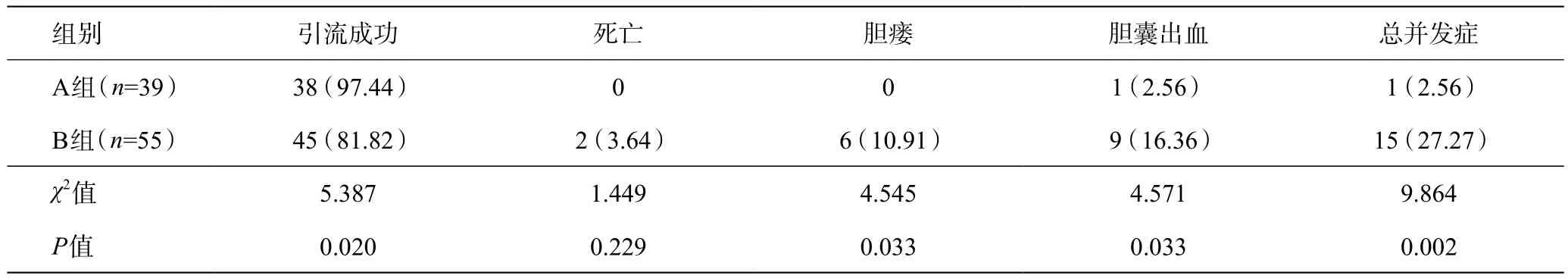
表2 两组患者的引流情况和术后并发症[例(%)]
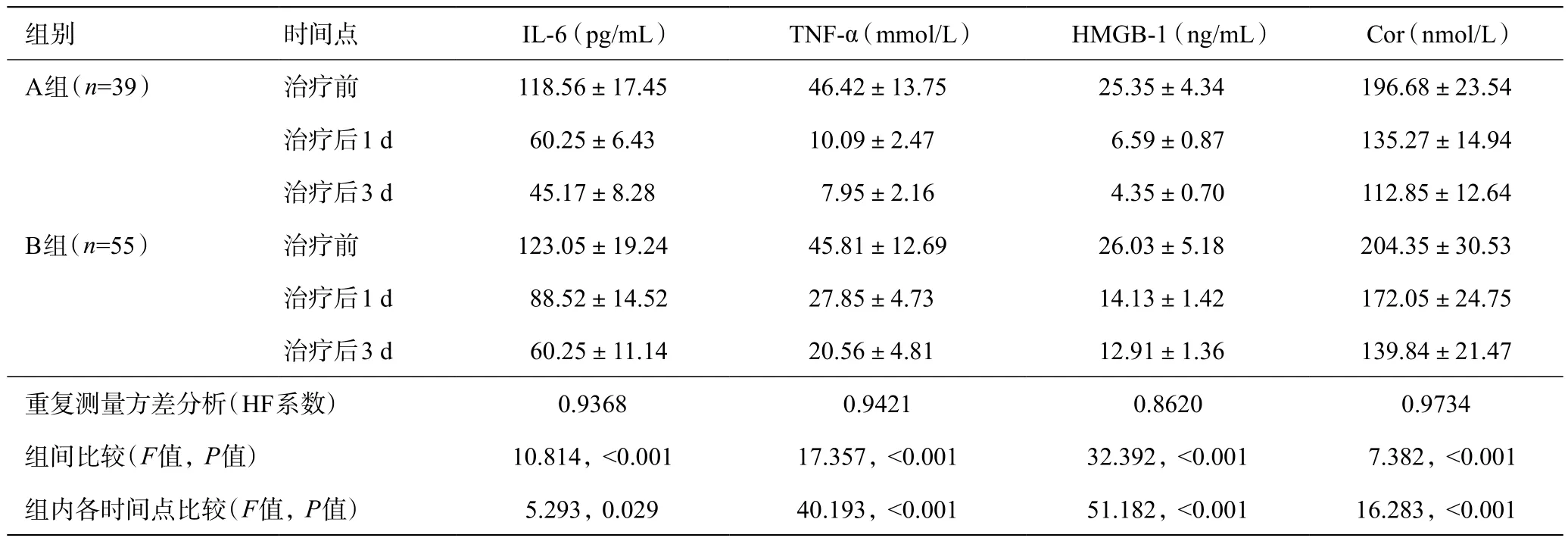
表3 两组患者的炎症程度和应激反应因子比较
3 讨论
胆囊穿刺置管引流术为临床中快速控制急性胆道感染的常用治疗方法,可迅速下调患者胆道的压力,预防患者的肝肾功能损害。该方法操作便捷,对机体的创伤较小,尤其可用于急重症的治疗[5]。近年来,一步法胆囊穿刺引流的缺点显现出来,该穿刺方式对一些患者无法一次穿刺成功,会延长手术的操作时间。而随着临床影像学和医疗技术的发展,置换法穿刺置管引流逐渐被用于胆囊疾病患者中。但是,目前不同穿刺方式的疗效和适用范围尚未明确。因此,本研究探讨急性胆囊炎患者采用何种穿刺方式的效果和安全性最佳。
在本研究的结果中,A组患者的引流成功率优于B组(P<0.05),并发症的发生率少于B组(P<0.05),由此可见置换穿刺经皮胆囊穿刺置管引流术有助于胆囊炎患者的引流,降低胆瘘等并发症的发生率。急性胆囊炎患者的胆囊壁常伴有水肿,且内壁厚度增加,此时采用一步法穿刺无法透过胆囊壁,多次穿刺易导致内壁组织及周边血管组织的损伤[6],而采用置换法穿刺置管引流可在超声造影的引导下确保穿刺针快速地进入特定位点,避开穿孔部位,可成功构建穿刺置管通道[7],实时引导穿刺针及引流管的置入,预防术中操作对血管组织的损伤,从而提高患者的引流成功率,降低出血并发症的发生率,同时可确保引流管准确地放到目标位置,预防胆瘘的发生。临床研究也发现,采用置换穿刺法能降低胆道疾病患者术后并发症的发生率[8],这与本研究的结果相符。在本研究中,A组患者术后IL-6、HMGB-1、TNF-α、Cor水平优于B组(P<0.05),提示置换穿刺经皮胆囊穿刺置管引流术同一步法相比可缓解治疗后胆囊炎患者的炎症损伤和应激状态。IL-6、TNF-α为促炎症因子,两者可激活局部组织中的炎症细胞,诱导炎症细胞发生浸润,从而经级联效应刺激机体的炎症反应。HMGB-1多在重症炎症患者体内大量表达,诱导炎症的级联效应,在急性重症胆道感染患者中表达水平上升[9],Cor是在内分泌轴的调控作用下由肾上腺皮质细胞合成的物质,该物质可参与机体的应激反应,同机体的创伤程度密切相关,常规经皮胆囊穿刺后患者会产生较高的应激反应[10]。通过置换穿刺法可减少穿刺操作中对穿刺置管通道附近组织的损伤,抑制多种活性因子的表达,从而减轻胆囊壁及周边血管的炎性刺激,这与James TW等[11]的结果一致。
置换穿刺方式虽然可有效提高引流成功率,降低患者的炎症程度和并发症发生率,但是在临床应用时注意由有经验的医师在超声引导下严格操作,在穿刺前后均需探查患者的胆囊壁及周边血流状况,且在穿刺前需综合分析患者的病情特点,对胆囊壁存在弥漫性增厚、胆囊体积没有改变的患者可采用置换穿刺法,对伴胆囊肿大的患者可选用一步法。另外,本研究纳入的样本量较少,今后可扩大研究对象;而且本研究仅分析患者术后短期内的炎症和应激状态,未探讨不同穿刺方式对患者远期预后及择期切除术手术的影响,还需进一步深入研究。
综上所述,采用置换穿刺方式经皮胆囊穿刺置管引流术适用于急性胆囊炎患者的治疗,明显提高患者的预后状况,减轻患者治疗后的炎症程度和应激水平,预防胆囊壁的医源性损害与胆瘘的发生。

