宫颈扩张球囊在足月妊娠引产中的应用效果
张雨婷 陈秋连 涂韵之
江西省新余市人民医院产科,江西新余 338000
妊娠足月后,特别是超过孕41 周仍未临产者,随着孕周增加妊娠风险逐渐升高,引产是结束妊娠的一种方式,是降低足月妊娠孕妇剖宫产率的有效手段。全球范围内引产率高达30%,近年来有增长趋势。足月引产是指通过药物或机械张力方式对子宫进行刺激,促进子宫收缩,进而实现分娩的目的,而宫颈成熟度是足月引产成功与否的关键因素[1]。对于符合引产指征而宫颈不成熟的孕妇直接引产存在较大风险,且失败率高,因此通过有效方式促进宫颈成熟对于提高引产率、降低剖宫产率具有重要意义[2]。妊娠足月后,在特殊情况下需人为诱发宫缩而终止妊娠,宫颈成熟度是引产成功与否的关键因素。而宫颈管内放置水囊为物理扩张宫颈,促进前列腺素的释放更加有效的促宫颈成熟,放置球囊12 h促宫颈成熟后加用缩宫素引产,总分娩时间多数控制在2 d内,且不会因过度刺激子宫引发强直收缩,更加安全可靠。近年来一次性宫颈扩张球囊在引产术中应用越来越广泛,临床自采用缩宫素联合宫颈扩张球囊引产以来取得了较好的临床效果[3]。本研究拟探讨宫颈扩张球囊在足月妊娠引产中的临床应用效果。
1 资料与方法
1.1 一般资料
经新余市人民医院医学伦理委员会批准,回顾性分析2018年1月~2019年12月接受引产术的80例足月妊娠孕妇,根据引产方式不同分为对照组(41例)和观察组(39例)。对照组年龄22~38岁,平均(30.65±4.48)岁;孕龄37~42 周,平均(40.86±0.69)周。观察组年龄22~7岁,平均(32.11±3.45)岁;孕龄37~42 周,平均(40.72±0.78)周。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。纳入标准:①单胎头位,Bishop评分均<6分;②符合引产术指征(羊水偏少或轻度过少,伴有妊娠期高血压、糖尿病等并发症,延期或过期妊娠,伴有轻度妊娠期胆汁淤积症);③孕妇及家属均自愿签署治疗知情同意书。排除标准:①胎儿存在宫内窘迫;②胎儿头位与骨盆不对称;③伴有阴道炎或阴道分娩禁忌证者;④胎膜早破者。
1.2 方法
观察组引产前阴道分泌物检查和胎心监护显示正常,使用扬州强健医疗器材有限公司生产的一次性子宫颈扩张球囊导管,患者排空膀胱后取截石位,常规外阴道消毒,使用窥阴器暴露宫颈插入扩张球囊至宫颈管,并保证两个球囊均通过宫颈口,注入生理盐水40 mL,向外拉直扩张球囊使其与宫颈内口紧密贴合,取出窥阴器。按照每次20 mL 量逐渐向球囊内加入生理盐水,根据产妇耐受度选择合理用量,最大注入量为80 mL。导管远端在孕妇大腿内侧固定,当孕妇出现临产、自发性胎膜破裂、疑似胎儿窘迫、球囊脱落情况时及时取出球囊。未临产者12 h后取出球囊,采用缩宫素(上海禾丰制药有限公司,规格:1 mL∶10单位,生产批号:20171107)2.5 IU+500 mL 生理盐水静滴,起始滴速8 滴/min,根据产妇宫缩情况调整剂量,直至出现有效宫缩,如达到40 滴/min 仍未出现有效宫缩浓度加倍,同时滴速减半。在缩宫素静滴过程中应有护士进行持续胎心监护并观察孕妇症状。
当对照组患者存在引产指征,采用缩宫素促进子宫收缩,用法用量同观察组,期间严密观察孕妇临床症状。
1.3 观察指标及评价指标
Bishop评分[4]:对照组缩宫素干预前及引产12 h后,观察组扩张球囊干预前及干预12 h后,采用Bishop评分评价孕妇宫颈成熟度,该量表共5个维度,总分0~13分,分数越高表示宫颈成熟度越好。引产结局和生产情况:记录并比较两组成功引产例数、临产时间、总产程、阴道助产例数。
1.4 统计学方法
采用SPSS 22.0 统计学软件进行数据分析,计量资料用均数±标准差(±s)表示,两组间比较采用独立样本t检验;计数资料采用率表示,组间比较采用χ2检验,以P<0.05 为差有统计学意义。
2 结果
2.1 两组干预前、引产12 h后宫颈成熟度的比较
干预前两组Bishop评分对比,差异无统计学意义(P>0.05);引产12 h后,两组Bishop评分高于干预前,差异有统计学意义(P<0.05);引产12 h后,观察组Bishop评分高于对照组,差异有统计学意义 (P<0.05)(表1)。
表1 两组干预前、引产12 h后Bishop评分的比较(分,±s)
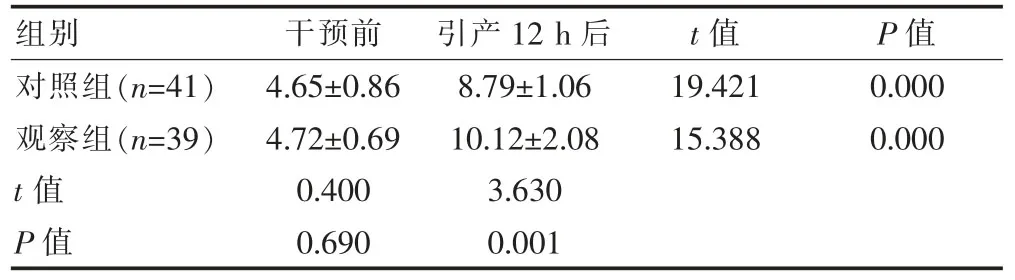
表1 两组干预前、引产12 h后Bishop评分的比较(分,±s)
组别 干预前 引产12 h后 t值 P值对照组(n=41)观察组(n=39)t值P值4.65±0.86 4.72±0.69 0.400 0.690 8.79±1.06 10.12±2.08 3.630 0.001 19.421 15.388 0.000 0.000
2.2 两组引产结局和生产情况的比较
观察组引产成功率高于对照组,临产时间和总产程均短于对照组,差异有统计学意义(P<0.05);两组阴道助产发生率比较,差异无统计学意义(P>0.05)(表2)。
表2 两组引产结局和生产情况比较(±s)
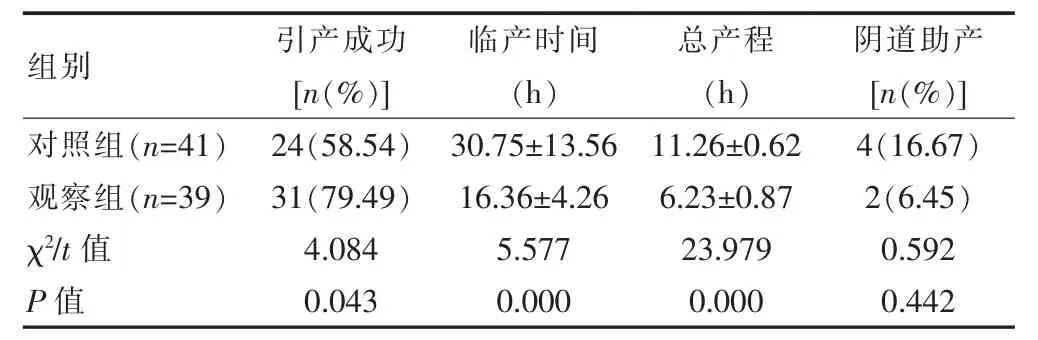
表2 两组引产结局和生产情况比较(±s)
组别 引产成功[n(%)]临产时间(h)总产程(h)阴道助产[n(%)]对照组(n=41)观察组(n=39)χ2/t值P值24(58.54)31(79.49)4.084 0.043 30.75±13.56 16.36±4.26 5.577 0.000 11.26±0.62 6.23±0.87 23.979 0.000 4(16.67)2(6.45)0.592 0.442
3 讨论
妊娠足月后随着孕周增加妊娠风险逐渐升高,通过引产是结束妊娠、降低足月妊娠孕妇剖宫产率的有效手段。临床主要通过药物及机械方式诱发子宫规律性宫缩,促使胎儿顺利娩出的过程[5]。缩宫素是一种人工合成激动剂类催产素,是临床预防子宫收缩乏力的常用药物,具有起效快、价格低等优点[6]。但该类药物受体饱和度低,且药效难以长时间维持,足量或过量使用还会产生一系列副作用[7]。宫颈的成熟度是决定引产能否成功的重要因素,宫颈不成熟会导致产程延长,引产失败,甚至胎儿窘迫,增加剖宫产率及产妇费用[8]。因此如何提高引产的成功率,降低并发症发生率以及剖宫产率成为国内外学者关注的热点问题,近年来临床应用宫颈扩张球囊促进宫颈成熟取得了良好效果[9]。
本研究结果显示,引产12 h后,观察组Bishop评分、引产成功率高于对照组,临产时间和总产程均短于对照组(P<0.05),提示宫颈扩张球囊在足月妊娠引产中应用效果较好,能促进宫颈成熟,提升引产成功率,缩短产程。子宫扩张球囊属于非药物性引产方式,由美国COOK 改良后在临床广泛应用,该方式也被美国妇产科医师学会列入引产指南[10]。宫颈球囊通过对宫颈全段进行稳定的机械扩张,扩张过程中通过逐渐加入液体增加扩张力,对宫颈刺激较为温和,经过宫颈扩张球囊的机械刺激可刺激并促进机体分泌前列腺素,使宫颈软化成熟,诱发规律性宫缩[11-12]。赖宝玲等[13]研究显示,在足月引产术中使用宫颈球囊产妇分娩时间和宫颈裂伤的发生率均低于使用缩宫素的对照组,但并未对相关机制进行阐述。分析原因可能与两者的作用机制差异有关,由于宫颈内缩宫素受体较少,因此静脉滴注后对宫颈作用效果有限,而宫颈扩张球囊可对宫颈全段进行机械刺激,使远端球囊向宫颈口贴近,促进子宫成熟并诱发宫缩[14]。本院对于有引产指征的患者一般静脉滴注小剂量缩宫素,其成功率与孕妇体内缩宫素受体有关,且需多天使用药物促进宫颈成熟,增加了孕妇的焦虑心理,因此多数孕妇因无法达到预期最终选择剖宫产终止妊娠,多数住院时间超过7 d,住院费用也随之增高。而宫颈管内放置水囊为物理扩张宫颈,放置球囊12 h促宫颈成熟后加用缩宫素引产,总分娩时间多数控制在2 d内,且不会因过度刺激子宫引发强直收缩,更加安全可靠[15]。
综上所述,宫颈扩张球囊结合缩宫素静滴能显著提升足月产妇引产成功率,可缩短产妇产程,减少产妇分娩痛苦,是一种更加安全有效的分娩方式,且该方式操作方便、费用低,利于临床推广使用。

