布地奈德联合肺表面活性物质对呼吸窘迫综合征早产儿支气管肺发育不良的预防效果
唐国熙
早产儿因为各脏器发育并不成熟,在出生后易因为缺乏肺泡表面活性物质而发生新生儿呼吸窘迫综合征,从而出现进行性呼吸困难与发绀等临床症状。同时,相对于足月儿而言,早产儿发生肺部炎症的风险高,加之清除氧自由基的能力弱,易导致肺纤维化而引发支气管肺发育不良[1]。目前,针对支气管肺发育不良早产儿的治疗,国内外尚未制定出明确的诊疗指南,但经过长期实践发现,早期应用肺表面活性物质是预防支气管肺发育不良的重要手段。虽然,肺表面活性物质在实际应用中能够降低肺泡表面张力,但单一应用在改善呼吸功能上效果欠佳,而布地奈德是一种具有抗过敏与抗炎等作用的强效糖皮质激素,其与肺表面活性物质联合应用能够发挥协同效果[2]。本研究旨在探讨布地奈德联合肺表面活性物质对呼吸窘迫综合征早产儿支气管肺发育不良的预防效果,现报道如下。
1 资料与方法
1.1 一般资料 选取莆田市第一医院2019 年1 月—2020 年9月收治的呼吸窘迫综合征早产儿90 例,纳入标准:早产儿胎龄不超过37 周,且符合《实用新生儿学》[3]制定的早产儿、呼吸窘迫综合征诊断标准;早产儿各项资料完整。排除标准:对肺表面活性物质、布地奈德过敏早产儿;合并严重出生缺陷或先天疾病早产儿;合并严重先天性心脏病早产儿。根据治疗方案的不同将所有早产儿分为对照组与观察组,各45 例。对照组中男23 例,女22 例;身长38~41 cm,平均(39.70±0.16)cm;体质量953~1 497 g,平均(1 168.71±25.55)g。观察组中男25例,女20例;身长38~41 cm,平均(39.51±0.26)cm;体质量956~1 493 g,平均(1 167.28±25.51)g。2 组性别、身长、体质量比较,差异无统计学意义(P>0.05)。本研究经莆田市第一医院医学伦理委员会审核批准。
1.2 方法 2 组早产儿在病情明确后均行气管插管,并予以机械通气治疗,同时实施吸痰、营养支持、保暖与预防感染等处理。在此基础上,对照组应用肺表面活性物质治疗,即出生24 h 内将100 mg 猪肺磷脂注射液(商品名:固尔苏,生产厂家:Chiesi Farmaceutici S.p.A.,注册证号:H20181201,规格:3 ml ∶0.24 g)加入气管滴管中,单次给药。观察组在对照组基础上予以布地奈德(生产厂家:AstraZeneca Pty Ltd,批准文号H20140475,规格:2 ml:0.5 mg)治疗,肺表面活性物质使用药物、剂量与方法均同于对照组,同时取0.25 mg/kg 布地奈德加入气管中,单次给药。2 组用药后6 h避免吸痰,且观察6~12 h,一旦发现动脉血氧分压(PaO2)<60 mmHg(1 mmHg=0.133 kPa),则继续用药1 次。
1.3 观察指标(1)比较2 组比较2 组支气管肺发育不良发生率。(2)比较2 组用药前、用药3 d 后血气分析指标〔PaO2、动脉血二氧化碳分压(PaCO2)与pH 值〕。血气分析指标均应用血气生化分析仪(型号:PL2000Plus,生产厂家:南京普朗医疗设备有限公司)进行检测。(3)比较2 组用药1、3 d 后支气管肺泡灌洗液中巨噬细胞移动抑制因子(MIF)、磷脂转运蛋白(PLTP)水平。MIF、PLTP 检测方法:分别于用药1、3 d 后采集2 组早产儿支气管肺泡灌洗液2 ml,统一保存于-80 ℃环境下,应用MIF 试剂盒(上海将来实业股份有限公司)、PLTP 试剂盒(武汉博士康生物工程有限公司)进行检测,方法为酶联免疫吸附法,检测过程中严格根据试剂盒说明书进行操作。(4)比较2 组呼吸机应用时间与吸氧时间。
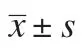
2 结果
2.1 支气管肺发育不良发生率 观察组支气管肺发育不良发生率为6.67%(3/45),低于对照组的22.22%(10/45),差异有统计学意义(χ2=4.406,P<0.05)。
2.2 血气分析指标 用药前,2 组PaO2、PaCO2与pH 值比较,差异无统计学意义(P>0.05);用药3 d 后,观察组PaO2、pH 值高于对照组,PaCO2低于对照组,差异有统计学意义(P<0.05);2 组用药3 d 后PaO2、pH 值高于用药前,PaCO2低于用药前,差异有统计学意义(P<0.05)。见表1。
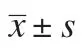
表1 2 组用药前后血气分析指标比较()
2.3 支气管肺泡灌洗液中MIF 与PLTP 用药1、3 d 后,观察组支气管肺泡灌洗液中MIF 低于对照组,PLTP 高于对照组,差异有统计学意义(P<0.05);2 组用药3 d 后支气管肺泡灌洗液中MIF、PLTP 高于用药1 d 后,差异有统计学意义(P<0.05)。见表2。
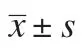
表2 2 组用药后不同时间支气管肺泡灌洗液中MIF 与PLTP 比较(,μg/L)
2.4 呼吸机应用时间与吸氧时间 观察组呼吸机应用时间、吸氧时间短于对照组,差异有统计学意义(P<0.05)。见表3。
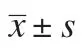
表3 2 组呼吸机应用时间与吸氧时间比较(,d)
3 讨论
早产儿是新生儿呼吸窘迫综合征的高发群体,且多数早产儿会因为肺部微血管发育不良与缺乏肺表面活性物质等因素发生肺部炎症,诱导炎性因子大量释放,进而引发氧化应激,降低肺表面活性物质的活性及肺顺应性,从而增加支气管肺发育不良的发生风险[3]。因此,积极采取措施防治支气管肺发育不良对早产儿的良好发育与成长具有重要意义。
猪肺磷脂注射剂是临床上用于预防与治疗支气管肺发育不良的常用药物,其由猪肺表面活性物质制成,对人体肺功能具有改善作用。布地奈德因具有良好的抗炎作用,现已成为治疗气道局部炎症性疾病的常用药物,并且局部应用能够保证并维持组织中药物的有效浓度,有助于促进病情与症状的改善[4]。本研究结果显示,与对照组比较,观察组支气管肺发育不良发生率更低,说明在呼吸窘迫综合征早产儿中应用布地奈德联合肺表面活性物质,可明显减少支气管肺发育不良的发生。在气管中滴入肺表面活性物质与布地奈德,可促进二者效果的共同发挥。肺表面活性物质给药后可形成特异性生化物质覆盖于肺部表面,其中含有的成分(蛋白、磷脂复合物)能够减轻肺泡表面张力,确保肺泡始终处于稳定的开放状态,避免肺毛细血管中液体转移至肺间质,或是大量积聚于肺泡中,从而保护肺泡上皮细胞,有效预防肺水肿,破坏支气管肺发育不良的形成环境。在此基础上,应用布地奈德可以对早产儿体内炎性递质的释放进行抑制,进而减少炎性细胞的生成。同时,早产儿经过治疗后体内β2-受体反应性会随之增强,一方面能够降低酸性黏多糖水平,减少胶原酶、弹性蛋白酶的分泌;另一方面也有助于改善支气管的收缩反应,减轻炎性细胞浸润,达到预防或减少支气管肺发育不良的治疗目标[5]。本研究结果显示,与对照组比较,观察组PaO2、pH 值更高,PaCO2更低,说明在早产儿中应用布地奈德联合肺表面活性物质,可促进血气分析指标水平的改善。肺表面活性物质属于天然提取物,用于治疗后能够促进氧合反应,在提高肺部顺应性的同时降低肺泡表面张力,改善肺泡萎缩状态与氧合功能[6]。布地奈德应用后会特异性地结合肺泡Ⅱ型细胞受体,同时产生大量相关蛋白,直接在肺泡Ⅱ型细胞受体发挥作用,诱导肺表面活性物质的合成、释放,促使肺微血管通透性降低,并减轻肺水肿而改善血气分析指标。
本研究结果显示,观察组用药3 d 后MIF 水平低于对照组,且PLTP 水平高于对照组,说明在呼吸窘迫综合征早产儿中联合应用肺表面活性物质与布地奈德,可以减轻局部炎性反应。早产儿发生支气管肺发育不良后体内MIF 水平会升高,且PLTP 水平降低,两项指标水平发生变化可能会对肺部发育造成不利影响[7]。分析是因为MIF 作为细胞因子,在支气管肺发育不良的发生、发展中发挥着一定作用,同时可以正性调控其他炎症细胞,如促进巨噬细胞产生与聚集,加重炎性反应[8]。PLTP 不仅可以诱导磷脂酰胆碱合成,而且能够结合磷脂,促进肝脏中可溶性物质的交换,一旦水平下降则表明肺功能处于受损状态。肺表面活性物质直接滴入气管后可以作为蛋白载体,此时加用布地奈德,可促进药物的进一步溶解与吸收,加之早产儿肺组织吸收布地奈德后能够可逆性结合脂肪酸,从而发挥局部抗炎作用,提高气道选择性,通过抗菌作用预防或减少支气管肺发育不良的发生[9]。同时,直接在气管中加入肺表面活性物质,其具备的肺表面梯度张力有助于布地奈德均匀分布于早产儿肺泡中,通过抑制核转录因子-κB 的激活来有效抑制与减轻炎性反应,降低支气管肺发育不良的发生风险。本研究结果还显示,对比2 组呼吸机应用时间、吸氧时间,发现观察组均短于对照组,说明在早产儿中应用布地奈德联合肺表面活性物质,能够缩短其呼吸机应用时间与吸氧时间。临床医护人员在防治支气管肺发育不良时一度将糖皮质激素作为常规药物,究其原因,主要是糖皮质激素可以抑制并减少促炎细胞因子的生成,从而发挥抗炎作用,减轻肺泡的炎症。本研究中观察组用药后血气分析指标得到改善,有助于降低呼吸机指数,促进肺部气体交换水平的提高,从而改善呼吸功能,减少各组织的氧气消耗,确保重要脏器始终得到充足的氧供,以便早产儿各器官在缺氧状态下恢复正常状态,从而缩短呼吸机应用时间[9]。
综上所述,布地奈德联合肺表面活性物质对呼吸窘迫综合征早产儿支气管肺发育不良的预防效果良好,可有效改善早产儿血气分析指标,减轻局部炎症水平,缩短呼吸机应用时间与吸氧时间,值得临床推广应用。

