丁苯酞联合抗氧化治疗脑梗死合并糖尿病周围神经病变的临床疗效
陈林
脑梗死是一种脑血管疾病,在临床较为常见,主要临床特征为血栓栓塞后对应区域脑组织缺血坏死或颅内动脉血栓形成。脑组织支配区域的运动、感觉功能会在缺血缺氧损伤后发生障碍[1]。糖尿病患者极易发生脑梗死,体内自由基会在糖基化终末产物堆积的情况下增加,并氧化损伤内皮,进而促进动脉粥样硬化的逐步形成,从而促进脑梗死发生风险的增加[2]。本研究旨在探讨丁苯酞联合抗氧化治疗脑梗死合并糖尿病周围神经病变的临床疗效,现报道如下。
1 资料与方法
1.1 纳入与排除标准 纳入标准:(1)有糖尿病及糖尿病周围神经病变病史;(2)处于超声溶栓及介入治疗时间窗内;(3)符合急性脑梗死的诊断标准[3]。排除标准:(1)有腰椎间盘突出病史;(2)有脑创伤病史;(3)合并恶性肿瘤。
1.2 一般资料 选取长沙市中医医院2018 年6 月—2020 年6 月收治的脑梗死合并糖尿病周围神经病变患者100 例,依据治疗方法不同分为常规治疗组与结合治疗组,各50 例。常规治疗组中男32 例(64.0%),女18 例(36.0%);年龄41~65 岁,平均(52.3±8.4)岁;体质指数20~33 kg/m2,平均(26.2±4.1)kg/m2;发病至治疗时间9~13 h,平均(11.4±1.4)h;糖尿病病程2~25 年,平均(8.2±1.0)年;糖尿病周围神经病变病程1~7 年,平均(2.1±0.6)年;合并症:高血压19 例(38.0%),高脂血症13 例(26.0%),冠心病7 例(14.0%);吸烟23 例(46.0%);酗酒15 例(30.0%)。结合治疗组中男31 例(62.0%),女19 例(38.0%);年龄42~66 岁,平均(53.1±8.6)岁;体质指数21~33 kg/m2,平均(26.8±4.5)kg/m2;发病至治疗时间8~13 h,平均(11.2±1.2)h;糖尿病病程3~25 年,平均(8.6±1.8)年;糖尿病周围神经病变病程2~7 年,平均(2.4±0.7)年;合并症:高血压18 例(36.0%),高脂血症12 例(24.0%),冠心病9 例(18.0%);吸烟22 例(44.0%);酗酒16 例(32.0%)。2 组一般资料比较,差异无统计学意义(P>0.05)。
1.3 方法 常规治疗组予以常规治疗,即予以氯吡格雷、阿司匹林抗血小板聚集治疗,并应用前列地尔改善循环,依达拉奉清除自由基,依据患者血糖水平调整降糖治疗方案。结合治疗组在常规治疗组基础上予以丁苯酞软胶囊(石药集团恩必普药业有限公司生产,国药准字H20050299,规格:0.1 g/粒)口服治疗,0.2 g/次,3 次/d,并予以硫辛酸注射液(亚宝药业集团股份有限公司生产,国药准字H20203417,规格:12 ml ∶300 mg)治疗,即将硫辛酸注射液250 mg 溶入0.9%氯化钠溶液100 ml 进行静脉滴注,1 次/d,4 周为1 个疗程,共治疗1 个疗程。
1.4 观察指标(1)比较2 组治疗前后血清氧化损伤标志物〔包括总抗氧化能力(T-AOC)、8-羟基脱氧鸟苷酸(8-OHdG)、8-异前列腺素F2α(8-iso-PGF2α)、丙二醛(MDA)〕水平。采集患者空腹肘静脉血4~5 ml,应用南京建成公司生产的试剂盒,运用比色法对T-AOC 水平进行测定。应用南京建成公司生产的试剂盒,运用硫代巴比妥酸法对8-OHdG、8-iso-PGF2α、MDA 水平进行测定。(2)比较2 组治疗前后血清炎性细胞因子〔包括血小板内皮细胞黏附分子-1(PECAM-1)、白细胞活化黏附因子(ALCAM)、趋化因子配体16(CXCL16)、肿瘤坏死因子α(TNF-α)、巨噬细胞移动抑制因子(MIF)〕水平。应用上海西塘公司生产的试剂盒,运用酶联免疫吸附试验对PECAM-1、ALCAM、CXCL16、TNF-α、MIF 水平进行测定。(3)比较2 组治疗前后血清神经细胞因子〔包括血管内皮细胞生长因子(PD-ECGF)、血管内皮生长因子(VEGF)、胰岛素样生长因子-1(IGF-1)、脑源性神经营养因子(BDNF)〕水平。应用上海西塘公司生产的试剂盒,运用酶联免疫吸附试验对PD-ECGF、VEGF、IGF-1、BDNF 水平进行测定。(4)比较2 组治疗前后血糖(空腹血糖、餐后2 h 血糖)、美国国立卫生研究院卒中量表(NIHSS)评分、Barthel 指数(BI)评分、改良Rankin 量表(mRS)评分。NIHSS 评分总分0~45 分,表示无至严重。BI 评分指数总分0~100 分,表示低至高。mRS 评分总分0~5 分,表示高至低。(5)比较2 组临床疗效。临床疗效判定标准:治疗后患者疼痛及踝、腕以下麻木等感觉异常减轻,感觉在很大程度上减退为显效;治疗后患者疼痛及踝、腕以下麻木等感觉异常均减轻,感觉在较大程度上减退为有效;治疗后患者疼痛及踝、腕以下麻木等感觉异常没有减轻或加重,无感觉为无效。(6)观察2 组不良事件发生情况。
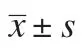
2 结果
2.1 血清氧化损伤标志物水平 治疗前2 组血清T-AOC、8-OHdG、8-iso-PGF2α、MDA 水平比较,差异无统计学意义(P>0.05);治疗后结合治疗组血清T-AOC 水平高于常规治疗组,血清8-OHdG、8-iso-PGF2α、MDA 水平低于常规治疗组,差异有统计学意义(P<0.05)。见表1。
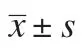
表1 2 组治疗前后血清氧化损伤标志物水平比较()
2.2 血清炎性细胞因子水平 治疗前2 组血清PECAM-1、ALCAM、CXCL16、TNF-α、MIF 水平比较,差异无统计学意义(P>0.05);治疗后结合治疗组血清PECAM-1、ALCAM、CXCL16、TNF-α、MIF 水平低于常规治疗组,差异有统计学意义(P<0.05)。见表2。
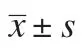
表2 2 组患者治疗前后血清炎性细胞因子比较()
2.3 血清神经细胞因子水平 治疗前2 组血清PD-ECGF、VEGF、IGF-1、BDNF 水平比较,差异无统计学意义(P>0.05);治疗后结合治疗组血清PD-ECGF、VEGF、IGF-1、BDNF 水平高于常规治疗组,差异有统计学意义(P<0.05)。见表3。
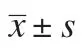
表3 2 组治疗前后血清神经细胞因子水平比较()
2.4 血糖、NIHSS 评分、BI 评分、mRS 评分 治疗前2 组空腹血糖、餐后2 h 血糖、NIHSS 评分、BI 评分、mRS 评分比较,差异无统计学意义(P>0.05);治疗后结合治疗组空腹血糖、餐后2 h 血糖、NIHSS 评分、mRS 评分低于常规治疗组,BI评分高于常规治疗组,差异有统计学意义(P<0.05)。见表4。
表4 2 组治疗前后血糖、NIHSS 评分、BI 评分、mRS 评分比较()
2.5 临床疗效 结合治疗组患者治疗总有效率为98.0%,高于常规治疗组的84.0%,差异有统计学意义(χ2=12.830,P<0.05)。见表5。
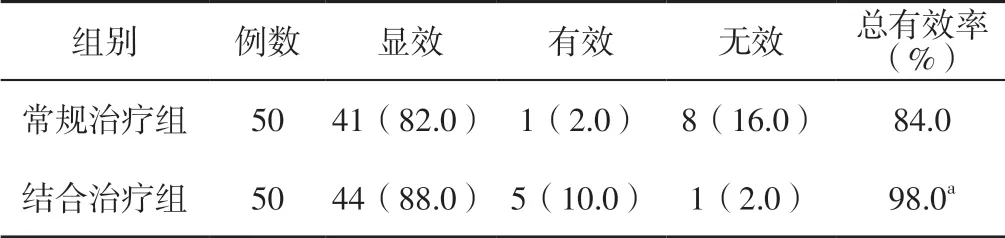
表5 2 组临床疗效比较 [例(%)]
2.6 不良事件发生情况 2 组不良事件发生率比较,差异无统计学意义(χ2=0.760,P>0.05)。见表6。

表6 2 组不良事件发生情况 [例(%)]
3 讨论
糖尿病患者发生脑梗死、周围神经病变与体内氧化应激反应激活密切相关,糖尿病周围神经病变患者的神经功能在发生脑梗死后还会受到缺血缺氧及氧化应激损伤,神经营养状态减退、外周神经及中枢神经中的细胞损伤是其主要临床表现[4-5]。近年来,在脑梗死的治疗中,丁苯酞在临床得到了日益广泛的应用,其能够减轻脑组织缺血缺氧损伤[6]。α-硫辛酸具有抗氧化作用,能够有效治疗脑梗死及周围神经病变[7]。
相关医学研究表明,在脑梗死合并糖尿病周围神经病变的治疗中,丁苯酞联合抗氧化治疗能够促进患者细胞氧化损伤的减轻,改善患者神经营养状态[8-9]。本研究结果显示,治疗后结合治疗组血清T-AOC、PD-ECGF、VEGF、IGF-1、BDNF、BI 评分高于常规治疗组,血清8-OHdG、8-iso-PGF2α、MDA、PECAM-1、ALCAM、CXCL16、TNF-α、MIF、空腹血糖、餐后2 h 血糖、NIHSS 评分、mRS 评分低于常规治疗组,且结合治疗组患者治疗总有效率高于常规治疗组,同时2 组不良事件发生率间无差异,表明丁苯酞联合抗氧化治疗脑梗死合并糖尿病周围神经病变的临床疗效确切,可有效改善患者神经功能,减轻氧化损伤和炎性反应,且安全性较高,值得临床推广应用。

