2019年北京市孕妇外周血胎儿游离DNA检测现状分析
张彦春,徐宏燕,刘凯波
首都医科大学附属北京妇产医院,北京 100026
孕妇外周血胎儿游离DNA检测指从母体血液中提取胎儿游离DNA以评估胎儿遗传异常的风险,是一种新的非侵入性产前检查(non-invasive prenatal testing,NIPT)方式,因其无创性及高检出率在国际上已应用于临床[1-3]。北京市自2003年起根据国家《产前诊断技术管理办法》对孕妇开展孕中期血清学筛查工作,在NIPT应用于临床前,血清学三联筛查一直是主要的产前筛查方式,该方法对21-三体的检出率约70%,但存在较高的漏诊风险。随着分子诊断技术的不断发展,已可通过孕妇外周血提取胎儿的游离DNA,且国家卫生健康委员会于2016年底颁布了“孕妇外周血胎儿游离DNA产前筛查与诊断的技术规范”[4],此后进行NIPT规范筛查的机构日益增多。本研究通过分析北京市8家产前诊断机构2019年度的NIPT筛查、诊断及追访数据,了解其筛查及后续诊断情况,分析NIPT筛查及管理的现状。
1 资料与方法
1.1 一般资料 收集2019年1月1日-12月31日北京市8家产前诊断中心上报的孕妇外周血胎儿游离DNA产前筛查报表及北京市出生缺陷监测信息系统上报的相关数据。
1.2 方法 北京市8家产前诊断机构通过自建检测技术平台或与第三方检测公司合作外送血样开展孕妇外周血胎儿游离DNA检测,检测指征依据“国卫办妇幼发[2016]45号文件”[4]分为适用人群、慎用人群及不适用人群。通过介入性产前诊断进行染色体核型分析筛查高风险人群,将所有参与筛查的孕妇资料与北京市出生缺陷监测信息系统对接完成相应的追访,追访内容包括产前诊断、妊娠及分娩结局等。
2 结 果
2.1 孕妇外周血胎儿游离DNA筛查概况 2019年北京市8 家产前诊断机构共进行孕妇外周血胎儿游离DNA筛查65 136例,占当年产妇数的29.8%(65 136/218 396),其中211813-三体高风险265例,复合阳性率0.4%(265/65 136),经产前诊断确诊152例,211813-三体综合征检测复合阳性预测值为57.4%(152/265),21-三体检测阳性预测值为76.0%(117/154),18-三体检测阳性预测值为38.9%(28/72),13-三体检测阳性预测值为18.0%(7/39),性染色体检测阳性预测值为30.5%(85/279),其他检测阳性预测值为16.4%(30/183)。见表1。另外,通过追访发现上述DNA筛查数据中有1例21-三体假阴性患者于出生后确诊,1例18-三体假阴性患者因超声异常进行产前诊断发现,另有17例性染色体假阴性患者、46例其他染色体假阴性患者,无13-三体假阴性患者。211813-三体综合征检出率为98.7%(152/154),5种染色体异常的检出率依次为:21-三体99.2%(117/118),18-三体96.6%(28/29),13-三体100%(7/7),性染色体83.3%(85/102),其他染色体39.5%(30/76)。
2.2 孕妇外周血胎儿游离DNA筛查指征 筛查的65 136例患者中,无临床指征24 532例,占37.7%;高龄妊娠23 152例,占35.5%;血清学筛查临界风险10 458例,占16.1%。按照我国“国卫办妇幼发[2016]45号文件”[4]中的筛查指征,适用人群筛查10 791例,占16.6%;慎用人群筛查53 833例,占82.7%;不适用人群筛查343例,占0.5%;而169例B超软指标异常因存在争议,单独列出(表1)。
2.3 孕妇外周血胎儿游离DNA筛查结果及妊娠结局 本次NIPT检测共检出727例染色体异常高风险患者,其中21-三体、18-三体、13-三体、性染色体及其他染色体异常高风险分别为154、72、39、279及183例,进行产前诊断者分别为147、59、37、223及149例,确诊人数分别为117、28、7、85及30例,NIPT高风险孕妇产前诊断率为84.6%(615/727),其中211813-三体综合征的产前诊断率为91.7%(243/265)。NIPT高风险患者随访情况见表2。
3 讨 论
孕妇外周血胎儿游离DNA产前筛查是通过抽取孕妇静脉血,应用分子遗传技术检测孕期母体外周血中的胎儿游离DNA片段,以评估胎儿常见染色体非整倍体异常的风险。与传统产前血清学筛查相比,其对211813-三体综合征具有更高的灵敏度更低的假阳性率[5-6],减少了侵入性诊断的需求,从而避免了此类手术的医源性风险[7]。
国家卫生健康委员会于2016年底在全国范围内规范开展孕妇外周血胎儿游离DNA检测工作,北京市8家产前诊断机构通过自建检测技术平台或与第三方检测公司合作外送血样开展相关检测,数据分析显示,2019年该技术的唐氏综合征检出率为99.2%,略高于既往文献报道的95%~99%[8],与传统的血清学筛查相比,提高了筛查效率[9-10],减少了血清学筛查高风险人群需要进行产前诊断的数量,降低了后续产前诊断的服务需求,极大地缓解了产前诊断的供需矛盾,减少了相关的医疗风险,因此,该技术已成为产前筛查的重要组成部分。
NIPT可提高部分染色体疾病的筛查效率[11-12]。
本研究对2019年度的筛查数据进行分析显示:21-三体及18-三体假阴性患者各1例,其中18-三体因发现超声异常进行产前诊断后终止妊娠,而21-三体出生后确诊;211813-三体、性染色体及其他染色体阳性预测值均低于以往文献报道[13]。Taylor-Phillips等[14]的Meta分析结果显示,孕妇外周血胎儿游离DNA筛查低危人群的21-三体阳性预测值为82.0%,而高危人群(高龄、唐氏筛查高风险)的21-三体阳性预测值达91.0%,明显高于本研究的76.0%,可能与下列原因有关:约5%的高风险孕妇放弃产前诊断;检测样本DNA含量少、检测深度不够及数据读取质量不过关等[15]。这些假阴性及假阳性病例的存在,说明孕妇外周血胎儿游离DNA产前筛查目前仍然只能作为一种筛查技术,还不能完全替代传统的细胞学产前诊断技术。另外,目前该检测技术不能检出染色体易位、倒位、缺失等结构异常,对局限性胎盘嵌合、双胎、肥胖及母体拷贝数异常等的检测特异度及灵敏度较低[15],致使超声检查异常孕妇的染色体结构异常风险明显增加[16]。因此,为保证医疗安全,现行的国家技术规范明确指出了相应的目标疾病及筛查指征[4]。尽管国外专家建议在恰当的遗传咨询指导及充分知情同意后可以将慎用人群“高龄孕妇”作为初筛人群并可适当扩大检测疾病的范围[17-18],但鉴于国内大部分临床医师的咨询能力不到位,目前仍应遵照国家的相关要求严格执行。北京市2019年的数据显示,有0.5%的不适用孕妇进行了外周血胎儿游离DNA检测,增加了医疗隐患。因此,在今后的工作中,应加强对产科医师的培训,提高认识,严格掌握筛查指征,客观评价其筛查效率。另外,要加强对筛查实验室的管理,对测序的相关环节加强质控,提升筛查质量。
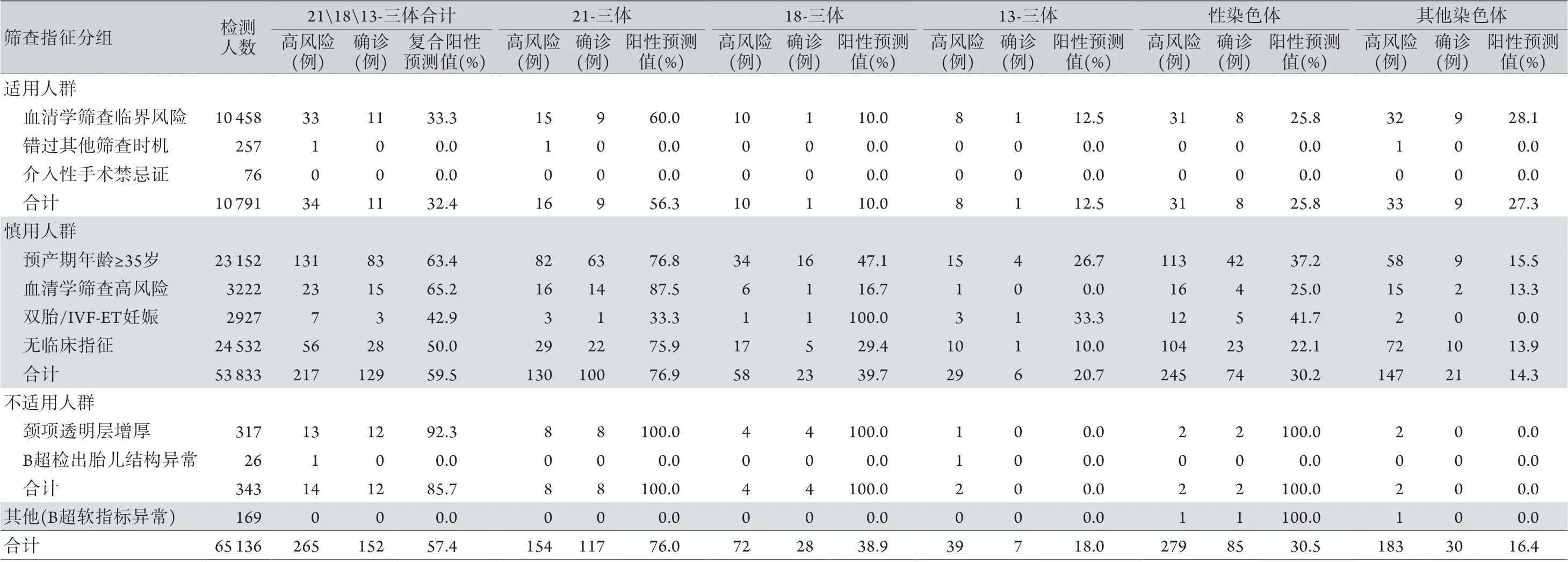
表1 2019年北京市孕妇外周血胎儿游离DNA产前筛查及检出情况Tab.1 Prenatal screening and detection of fetal free DNA in maternal peripheral blood in Beijing in 2019

表2 孕妇外周血胎儿游离DNA筛查结果及随访情况Tab.2 Results and follow-up of fetal free DNA screening in maternal peripheral blood
本研究发现,NIPT高风险孕妇的产前诊断率为84.6%,其中目标疾病(211813-三体)的产前诊断率为91.7%,低于国家要求的95.0%,提示有少数医疗机构对检测高风险的孕妇未实施产前诊断,而是直接终止了妊娠。2019年,21/18/13三体的复合阳性预测值为57.4%,意味着100个高风险孕妇中约有42个不是相应的染色体异常,直接引产不符合伦理原则且容易引起医疗纠纷。因此,充分的知情告知、重视检测前后的遗传咨询是提升高风险孕妇产前诊断率的关键。本研究还发现,性染色体异常或其他染色体异常的孕妇大部分选择了直接引产,这可能与临床医师的遗传咨询水平及孕妇的认知水平有关。临床医师应进一步加强相关专业知识的培训,并在临床工作中有效运用,减少不必要的引产行为。
综上所述,孕妇外周血胎儿游离DNA产前筛查对常见染色体非整倍体异常的检出率高,尤其是对于21-三体的检出率可达99%,虽仍存在一定的局限性,但随着分子诊断技术的快速发展,其在临床上的应用将会有更广阔的前景。

