新产程标准对分娩影响的临床分析
王芬
(北京和美妇儿医院,北京)
0 引言
阴道分娩作为正常生理阶段,对母婴健康均有显著益处,对降低临床剖宫产率,普及自然阴道分娩,完善分娩方式具有重要临床意义。目前,剖宫产分娩女性比重增加,呈现递增趋势,受到妇产科学者高度重视[1]。临床选取新产程标准是基于Friedman产程标准制定的,在母儿安全的前提下,通过延长第一产程、第二产程时限,促进阴道分娩,降低剖宫产率,为临床妇产科发展主要方向[2]。本研究就新产程标准在分娩中对母婴结局的影响进行了比较分析,试图说明新产程标准的效果。
1 资料与方法
1.1 资料
研究选取于本院妇产科分娩的孕产妇为分析对象,共计120例,依据患者分娩顺序分析,早期60例沿用旧产程标准,孕产妇年龄22-34岁,年龄中位数(28.51±0.65)岁,孕周为37-42周,孕周中位数(39.58±0.41)周;后期60例开展新产程标准,孕产妇年龄21-36岁,年龄中位数(28.471±0.62)岁,孕周为37-42周,孕周中位数(39.61±0.39)周;假设校验两组孕产妇基线资料,差异无统计学意义(P>0.05),提示可于下文假设分析。
纳入标准:(1)所选120例孕产妇均为单胎、头位,符合阴道分娩指征;(2)研究开展征求伦理委员会批准;(3)孕产妇入组前均签署知情授权书,自愿参与本研究。
排除标准:(1)自然分娩禁忌证患者;(2)合并妊娠期并发症、恶性肿瘤及精神类疾病患者;(3)拒绝参与研究或中断研究患者。
1.2 方法
参照组孕产妇沿用旧产程标准:(1)潜伏期:若潜伏期超16h,则为延长;(2)活跃期:子宫颈扩张3-10cm,时间超8h则为延长;(3)第二产程:初产妇时间超2h则为延长,经产妇时间超1h,则为延长;胎头下降缓慢,若初产妇胎头下降速度不足1cm/h,则为胎头下降延缓;若胎头下降停止时间超1h,则为胎头停滞;总产程若超过24h,则为滞产[3,4]。
研究组孕产妇开展新产程标准:(1)潜伏期:初产妇时间超20h、经产妇时间超14h,不作为剖宫产指征;在除外头盆不称及可疑胎儿窘迫的前提下,缓慢但仍然有进展的第一产程不作为剖宫产指征;(2)活跃期;宫口扩张6cm为参照,破膜后若宫缩正常,宫口扩张停止时间超4h(含),则为活跃期停滞;若宫缩欠佳,宫口扩张停止时间超6h(含),则为活跃期停滞;(3)第二产程延长:针对初产妇,若接受硬脊膜外阻滞,但产程超4h无进展,则为延长;若未接受硬脊膜外阻滞,但产程超3h无进展,则为延长;针对经产妇,若接受硬脊膜外阻滞,产程超3h无进展,则为延长;若未接受硬脊膜外阻滞,产程超2h无进展,则为延长[5,6]。
1.3 评价标准
记录比对两组孕产妇最终分娩方式,主要包括阴道助产、剖宫产、自然分娩等;记录比对两组孕产妇潜伏期、第一产程、第二产程、第三产程用时;记录比对两组孕产妇母婴结局,主要分为产后出血、会阴撕裂、切口感染、胎儿窘迫等,并借助新生儿Apgar评分,评估新生儿质量。
1.4 统计学分析
使用统计学软件SPSS24.0进行假设校验,计量资料采用(±s)表示,并进行t检验,计数资料采用(%)表示,并进行χ2检验,P<0.05设为统计学差异基础表达。
2 结果
2.1 两组孕产妇分娩方式对比
研究组剖宫产率低于参照组,差异有统计学意义(P<0.05),见表1。
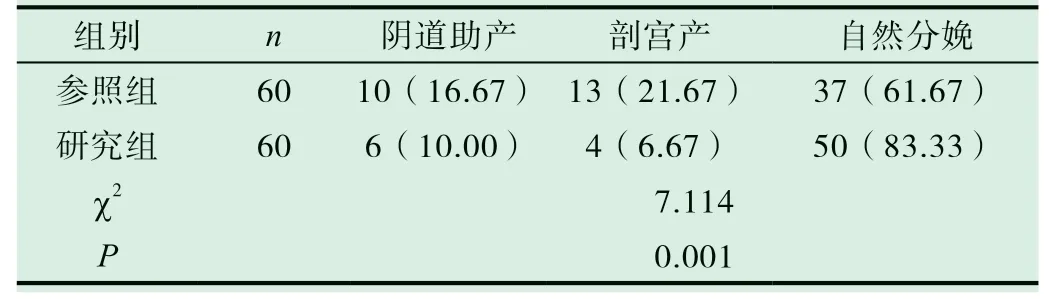
表1 两组孕产妇分娩方式比对[n(%)]
2.2 两组孕产妇产程时间对比
研究组孕产妇潜伏期、第一产程、第二产程用时均长于参照组,行统计学分析,差异有统计学意义(P<0.05),研究组孕产妇第三产程与参照组具有一致性,行统计学分析,差异无统计学意义(P>0.05),见表2。
表2 两组孕产妇产程时间对比(±s)
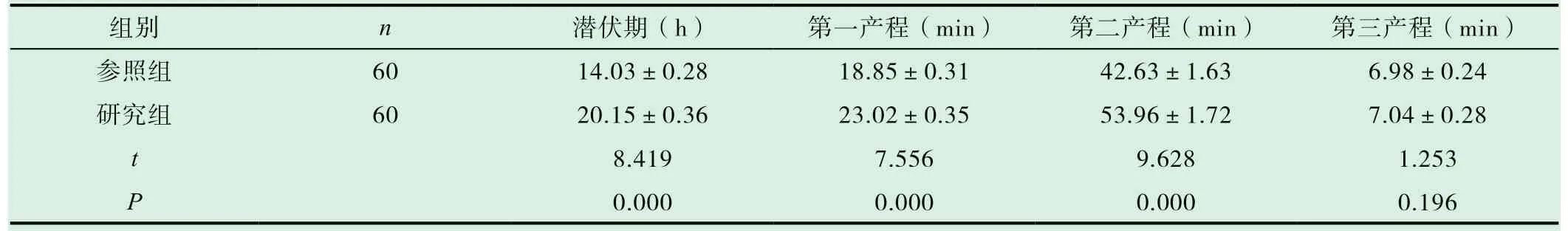
表2 两组孕产妇产程时间对比(±s)
组别 n 潜伏期(h) 第一产程(min) 第二产程(min) 第三产程(min)参照组 60 14.03±0.28 18.85±0.31 42.63±1.63 6.98±0.24研究组 60 20.15±0.36 23.02±0.35 53.96±1.72 7.04±0.28 t 8.419 7.556 9.628 1.253 P 0.000 0.000 0.000 0.196
2.3 两组母婴结局对比
研究组孕产妇继发产后出血、会阴撕裂、切口感染发生率显著低于参照组,差异有统计学意义(P<0.05),胎儿窘迫发生率与新生儿Apgar评分同参照组差异无统计学意义(P>0.05),见表3。
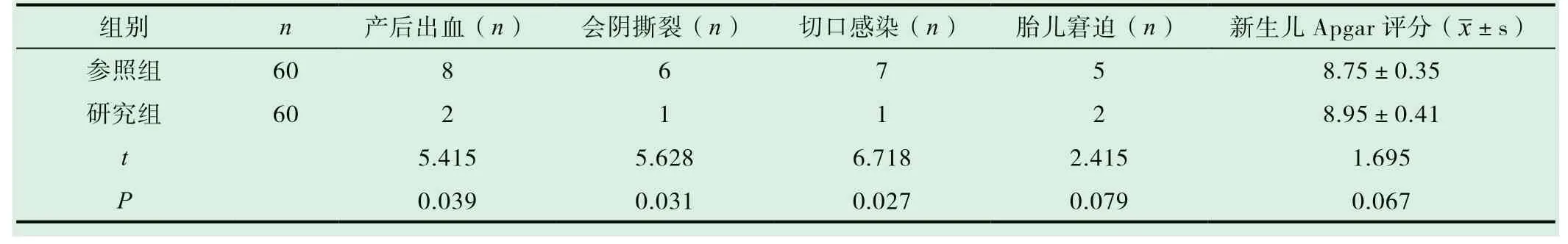
表3 两组母婴结局对比
3 讨论
随着我国社会经济的发展,女性生育年龄逐渐升高,临床剖宫产率呈递增趋势。世界卫生组织发布数据显示,剖宫产率逐年升高,该趋势的临床发生因素较多,与生活方式的改变、分娩知识认知不够及临床宣传工作落实不佳等相关,受到妇产科学者高度重视[7,8]。本研究数据反馈,参照组的剖宫产人次13例,自然分娩率61.67%(37/60),研究组剖宫产人次4例,自然分娩率83.33%(50/60),具有统计学差异(P<0.05)。因此,新产程标准显著降低了剖宫产率,提高了阴道分娩率。同时,研究组的孕产妇潜伏期、第一产程、第二产程用时均长于参照组,较参照组具有统计学差异(P<0.05)。但是,在比较分析中,研究组孕产妇第三产程与参照组的差异无统计学意义(P>0.05)。数据可知,相对延长潜伏期、第一产程及第二产程,于女性分娩时间无影响。值得注意的是,在产程期间应当给予孕妇体能补给,包括含高热量、优质蛋白的食物,避免因产程过长导致的体能消耗过大,为分娩储备能量。同时观察两组孕产妇母婴结局,研究组孕产妇继发产后出血、会阴撕裂、切口感染发生率显著低于参照组,差异有统计学意义(P<0.05);而胎儿窘迫发生率与新生儿Apgar评分同参照组差异无统计学意义(P>0.05)。因此,新产程标准在延长第二产程的基础上,没有影响新生儿的娩出质量,没有增加母体不良分娩结局,临床可行性较高,符合临床分娩需求。
综上,在分娩中开展新产程标准,显著提高了自然分娩率,为孕产妇阴道分娩提供帮助,可显著降低剖宫产发生率,提升阴道分娩率,改善母婴结局。同时,需注意于新产程标准引导下,加强对母婴状况的检测,确保母婴安全,适当延长产程时间,并考虑个体差异性,灵活对产程时间进行界定,以便开展安全优质的分娩服务。

